что хуже остеопороз или артроз
Разница между артрозом, артритом и остеопорозом: это нужно знать
Дегенеративными болезнями суставов и костей могут страдать и мужчины, и женщины, но все же гораздо чаще эти болезни бывают у женщин.
Артроз, артрит и остеопороз — не одно и то же. Это хорошо знают те, кто страдает одной из этих болезней, но люди, которых они обошли стороной, часто путают эти названия.
Это весьма распространенные болезни.
Есть паллиативные лекарственные средства, которые уменьшают воспаление и облегчают боль.
У артроза, артрита и остеохондроза есть еще одна общая черта: большей частью от этих болезней страдают женщины.
Мы объясним разницу между этими тремя болезнями. Уверены, что эта информация будет полезна многим.
Артроз, самая распространенная из этих болезней
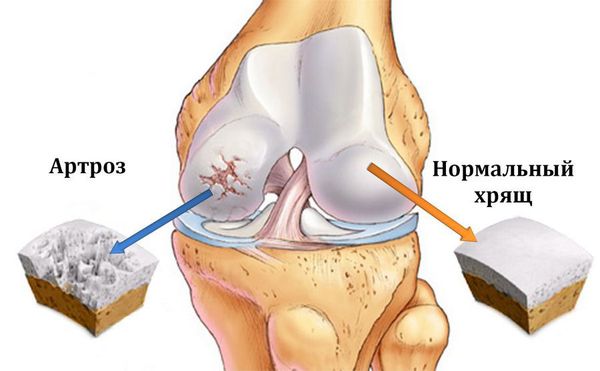
Артроз — одна из самых распространенных ревматических болезней. При ней происходит дегенерация хрящевой ткани.
Рекомендуется также придерживаться сбалансированной диеты, богатой витамином С. Он играет важную роль в синтезе коллагена.
Если же артроз уже стал частью нашей жизни, нужно следить за тем, чтобы в пище было достаточно того же витамина С и таких минералов, как кальций, фосфор, магний, кремний и сера.
Артрит — болезнь, не связанная со старением
В отличие от артроза, артрит не связан со старением организма.
Есть разные виды артрита; эта болезнь может возникать у детей, у спортсменов, у тех, кто много и интенсивно работает.
Важно отметить, что эта болезнь может иметь разное происхождение:
При артрите часто бывает сильная и продолжительная боль. При артрозе же после отдыха боль обычно утихает.
Для предупреждения артрита нужно заботиться, чтобы в диету входили продукты, богатые кальцием, жирными кислотами Омега-3 и Омега-6, и практиковать умеренную физическую активность на свежем воздухе (солнечные лучи способствуют синтезу витамина D).
Остеопороз очень распространен среди женщин
Остеопороз — системное хроническое заболевание, поражающее кости.
Обычно в течение нескольких лет болезнь развивается незаметно, а потом вдруг, без видимых причин происходит перелом кости.
Остеопороз связан с процессами, происходящими в костной ткани. Она постоянно обновляется, образуются новые ее структуры, а старые отторгаются.
Костеразрушение начинает преобладать над костеобразованием, костная ткань становится менее плотной, повышается риск переломов.
В последние годы появились препараты, разработанные на основе моноклональных антител. Они очень улучшают качество жизни больных остеопорозом.
Артроз и остеопороз: тактика лечения двух заболеваний одновременно
После 50-55 лет многие люди сталкиваются с артрозом. Но ничуть не реже среди представителей этой возрастной категории встречается и другое заболевание – остеопороз. Зачастую они сопровождают друг друга. Как строится тактика лечения в этом случае?
Артроз и остеопороз называют «неизбежными спутниками старения»
Что общего у остеопороза и артроза
Остеопороз – это уменьшение плотности костей, вследствие которого они становятся очень хрупкими, а значит, повышается риск переломов. Причина этого заболевания – нарушение обмена веществ. В течение всей нашей жизни костная ткань обновляется: клетки частично разрушаются, а на их месте образуются новые. Пока эти процессы находятся в норме, кости сохраняют прочность. Если баланс нарушен, они становятся пористыми и ломкими.
При артрозе происходят примерно те же процессы, только не в костях, а в суставах – хрящевой ткани. В норме в ней сбалансированы синтез и распад клеток, тогда хрящ остается прочным и эластичным. Если процесс изнашивания преобладает над обновлением, поверхность растрескивается и истончается, появляются боль и дегенеративные изменения.
И артроз, и остеопороз возникают на фоне нарушения обмена веществ – в суставах и костях
Факторы риска артроза и остеопороза
Эти болезни, на первый взгляд, сильно отличаются. Артроз чаще бывает у людей с лишним весом, а остеопороз – у пациентов с хрупким телосложением. Ломкость костей чаще атакует женщин, в то время как лечение остеоартроза проходят в одинаковой пропорции представители обоих полов.
С годами метаболизм в тканях замедляется. Начальные изменения в хрящах и костях происходят практически у всех людей после 50-55 лет, у многих – развивается артроз или остеопороз, у некоторых – одновременно обе болезни.
При дефиците физической активности циркуляция крови замедляется, хрящ не получает достаточно питания и теряет способность к восстановлению. Плотность костей, в свою очередь, зависит от давления прилегающих к ним мышц. Если человек двигается мало, мускулатура ослабевает, возрастает риск остеопороза.
Малоподвижный образ жизни – огромный шаг к артрозу и остеопорозу
В чем сложность сочетания артроза и остеопороза
Даже по отдельности каждая болезнь очень опасна. Если же они дополняют друг друга, клиническая картина ухудшается. Кости, которые образуют сустав, теряют плотность, поэтому увеличивается нагрузка на хрящи – они изнашиваются с утроенной силой. Испытывая боль из-за артроза голеностопа, колена или тазобедренного сустава, человек подсознательно меньше двигается. Из-за этого плотность костей стремительно уменьшается.
Получается практически замкнутый круг, разорвать который может только опытный ортопед-ревматолог. Чем раньше начато лечение, тем лучше прогнозы, поэтому обращаться за помощью стоит даже при появлении утренней скованности в суставе, не дожидаясь сильной боли.
Артроз плюс остеопороз без лечения – это почти наверняка быстрая инвалидность
Боль в суставах может указывать на разные болезни. Как правильно реагировать на нее и как действовать в таком случае?
Как лечат артроз с остеопорозом
В отличие от артроза, который теоретически вполне можно обнаружить на ранней стадии, например с помощью МРТ, выявить остеопороз в начале развития невозможно. Поэтому медики рекомендуют всем женщинам после 45 лет в профилактическом порядке проходить исследование плотности костей – денситометрию.
Лечить необходимо сразу оба заболевания, атаковать только одно не имеет смысла. От остеопороза назначают препараты, замедляющие разрушение костной ткани, средства с кальцием и витамином D. Если пациентка только вступила в период менопаузы, ей подбирают заместительную гормональную терапию.
Против артроза рекомендуют хондропротекторы, которые улучшают питание хряща, увлажняют его и подавляют разрушительное действие ферментов. Прогрессивные ортопеды назначают пациентам курсы внутрисуставных инъекций протеза синовиальной жидкости, например гипоаллергенного синтетического препарата «Нолтрекс». Он восстанавливает нужный объем суставной жидкости и прекращает трение, эффективно устраняет боль на длительное время.
По статистике, в России остеопорозом страдает около 14 млн человек, артрозом – около 15 млн
И артроз, и остеопороз – заболевания, требующие постоянного, долгого, упорного лечения. Чтобы увеличить плотность костей, некоторые препараты необходимо принимать годами. Эффект сохранится также на несколько лет, после чего курсы повторяют. То же самое касается и курсов протеза синовиальной жидкости (1-4 укола с интервалом в неделю) или хондропротекторов (каждый день в течение нескольких месяцев). Не будет лишней и лечебная гимнастика, а также позитивный настрой – только так можно успешно справиться с таким «букетом» неприятных заболеваний.
Взаимосвязь остеопороза и остеоартроза
Вопросы, касающиеся взаимосвязи между остеоартрозом (ОА) и остеопорозом (ОП), стали рассматриваться с конца 1960-х гг. Так, хирурги во время операций по поводу перелома шейки бедра у пациентов с ОП отметили
Вопросы, касающиеся взаимосвязи между остеоартрозом (ОА) и остеопорозом (ОП), стали рассматриваться с конца 1960-х гг. Так, хирурги во время операций по поводу перелома шейки бедра у пациентов с ОП отметили, что у них практически отсутствуют признаки коксартроза [1]. Наличие ОА являлось протектором против возникновения переломов в проксимальном отделе бедра и позвоночнике. В клинической практике наличие этих двух заболеваний у одного больного считалось редкостью [2]. Ученые до сих пор не пришли к единому мнению относительно того, идет ли в данном случае речь о двух взаимоисключающих диагнозах или нет. Действительно ли наличие ОА является протективным признаком для развития ОП? Сегодня известно, что ОА и ОП являются очень распространенными заболеваниями опорно-двигательного аппарата у лиц пожилого возраста. Так, на долю ОА приходится более 75% от всех ревматических заболеваний, он наблюдается более чем у 50% лиц от 65 лет и старше, причем более чем у 1/3 из них развивается нарушение различных видов физической активности. Распространенность ОП в России среди пациентов в возрасте от 50 лет и старше составляет 30–33% среди женщин и 22–24% среди мужчин. Оба заболевания встречаются как у женщин, так и у мужчин, однако чаще регистрируются у женщин, особенно после наступления менопаузы. Так, ОА выявляется у каждой десятой женщины в возрасте от 50 лет, а к 75 годам — уже у каждой второй. Одна из трех женщин в климактерическом периоде и более половины лиц в возрасте 75–80 лет страдают ОП. Социальная значимость ОП определяется его последствиями — переломами позвонков и костей периферического скелета. Среди городского населения России у 24% женщин и 13% мужчин в возрасте от 50 лет и старше отмечается по крайней мере один клинически выраженный перелом. Частота остеопоротических переломов значимо повышается с возрастом, а распространенность переломов проксимального отдела бедренной кости растет экспоненциально.
Число ОП и ОА с возрастом увеличивается, поэтому наблюдающийся в последние десятилетия в развитых странах рост продолжительности жизни и, соответственно, увеличение в популяции доли пожилых людей, особенно женщин, ведет к нарастанию частоты этих заболеваний, превращая их в одну из важнейших проблем здравоохранения во всем мире.
Хотя и ОА, и ОП встречаются чаще среди лиц старших возрастных групп, тем не менее пациенты с этими заболеваниями имеют значительные антропометрические отличия (например, ОА обычно встречается у лиц с повышенной массой тела, а ОП, наоборот, у хрупких женщин), свидетельствующие о том, что эти два заболевания обусловлены разными процессами (табл.) [3, 4].
В течение последних 30 лет были опубликованы результаты более 40 проводившихся с помощью различной измерительной техники исследований, в ходе которых изучалось влияние ОА на минеральную плотность костной ткани (МПКТ) в различных областях скелета. Авторы большинства из этих работ выявили значимо более высокие показатели МПКТ у больных с ОА — по сравнению с контрольной группой. Однако имеются исследования, в ходе которых не было обнаружено повышения МПКТ и даже отмечалось ее снижение. Противоречия в полученных данных можно отнести за счет различий в выборе лиц для обследования, измерения МПКТ в разных областях скелета, использования различной измерительной техники и разных методов оценки результатов [2].
В 1995 г. было проведено первое большое одномоментное эпидемиологическое исследование [5], в ходе которого оценивалась ассоциация между рентгенологическими признаками коксартроза и МПКТ проксимального отдела бедра и позвоночника, измеренной с помощью двойной рентгеновской абсорбциометрии, у 4855 женщин от 65 лет и старше. Было обнаружено, что пожилые белые женщины со средней и тяжелой формами рентгенологически выраженного коксартроза имели более высокие показатели МПКТ по всем параметрам — по сравнению с женщинами без коксартроза, при этом отмечалась корреляция генерализованного увеличения МПКТ с двухсторонним коксартрозом и выраженным остеофитозом.
В ходе Роттердамского (Rotterdam) проспективного исследования (1996) впервые изучалась взаимосвязь между рентгенологическим ОА, оцененным по критериям Kellgren и Lawrence, МПКТ в области шейки бедра и ее динамикой, скорректированной по возрасту и индексу массы тела (ИМТ). Исследование, в котором приняли участие 1723 человека, находившихся под наблюдением в течение 2 лет, продемонстрировало значимую связь коксартроза с высокой МПКТ и нарастание МПКТ с прогрессированием болезни [6].
Кроме того, исследования, проводившиеся на женщинах-близнецах, подтвердили обратную зависимость между ОА и ОП в области проксимального отдела бедра. Выраженный остеофитоз в тазобедренном суставе ассоциировался с 5–6-процентным увеличением МПКТ в данном суставе [7].
При ОА коленных суставов также определялась повышенная МПКТ в проксимальном отделе бедра и позвоночнике — по сравнению с показателями, наблюдавшимися у лиц без ОА [8, 9]. При этом было показано достоверное увеличение МПКТ позвоночника и шейки бедра при увеличении стадии гонартроза с 1-й к 4-й. Кроме того, в ходе проспективного исследования удалось продемонстрировать, что более высокие показатели МПКТ повышают риск развития рентгенологического ОА коленных суставов [10]. У лиц с ОА коленных и тазобедренных суставов МПКТ была выше на 3–8% по сравнению со здоровыми участниками исследования [6].
При ОА кистей данные по МПКТ в различных областях скелета противоречивы, значимые отклонения МПКТ выявлялись не всегда, особенно при наличии их изолированного поражения.
По данным Л. И. Алексеевой и соавторов [11], у женщин с ОП поясничного отдела позвоночника частота ОА коленных суставов и узелковой формы оказалась ниже, чем у пациенток с нормальными показателями МПКТ (53,3 и 38,9%; 78,6 и 53,6% соответственно, p
Н. В. Торопцова, кандидат медицинских наук
Институт ревматологии, Москва
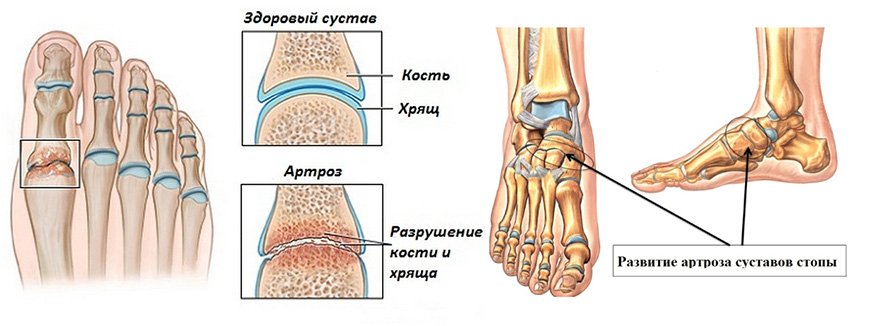
Артроз стопы: симптомы и лечение в СПБ
Статья опубликована: 28.09.2021
В данной статье подробно рассмотрена такая распространенная и тяжело переносимая болезнь, как артроз стопы. Кроме того, освещены симптомы и лечение недуга.
Артроз стопы – это дегенеративная болезнь суставов, которая наряду с поражением хрящей сосредотачивается в мышечных и костных волокнах. Чаще всего недуг проявляется в плюснефаланговой части большого пальца. При этом происходит деформация, являющаяся причиной последующих отрицательных перемен в строении ступни.
Специфика заболевания заключаются в особой конфигурации стопы, которая складывается из значительного количества маленьких суставов, сплетения нервов и сосудистой системы. Как правило, пациентам, страдающим от этого заболевания, около 45 лет.
Чем отличается артроз от артрита?
И артрит, и артроз являются недугами, которые поражают человеческие суставы, что приводит к значительному ухудшению образа жизни пациента. Несмотря на созвучность названий, эти две болезни имеют кардинальные различия.
Артроз – это патология суставного хряща и находящейся рядом костной ткани, приводящий к планомерной дегенерации сустава под действием рабочих физических нагрузок. Болезнь преимущественно характерна для старшего поколения. Среди множества причин прогрессирования остеоартроза – это травматические поражения и чрезмерная физическая нагрузка, имевшие место до начала дегенеративного процесса.
Артроз нельзя назвать воспалением. Однако сегодня множество специалистов утверждает, что воспалительный процесс является одним из факторов появления и прогрессирования артроза. Сустав и находящиеся рядом ткани с течением времени перестраиваются благодаря наличию нагрузок, которые они более не в состоянии выдержать. Данное отклонение имеет очень медленное развитие.
Артрит представляет собой воспалительный процесс в суставе. Во время развития патологии происходит деструкция суставного хряща под действием воспалительных агентов и иммунной системы. Эта болезнь распространена среди наиболее работоспособных и молодых людей.
Чаще всего артрит прогрессирует благодаря аутоиммунным факторам, что заключается в поражении иммунной системой тканей собственного организма. Это происходит в результате генетических патологий или инфекционных поражений.
Инфекция играет ключевую роль в возникновении артрита, поскольку под воздействием бактерий, антигены которых похожи на человеческий белок, осуществляется синтез антител, поражающих свои же ткани. Обычно негативному воздействию подвергаются не только суставы, но также сердце и почки.. Именно поэтому нужно лечить или же избавляться от миндалин при постоянно повторяющейся ангине, чтобы не допустить дальнейших осложнений на сердце и другие органы.
В отличие от артроза стопы, артрит имеет острое течение с ярко выраженными клиническими проявлениями. У пациентов наблюдается температура, местный отек тканей, сильные боли в месте недомогания и другие сопутствующие симптомы.
Сценарий дальнейшего развития зависит от разновидности артрита. Преимущественно, после острого старта, заболевание останавливается, но приобретенные анатомические перемены в суставах остаются, увеличивая вероятность дальнейшего прогрессирования остеоартроза. Иногда имеют место рецидивы острой фазы с болевыми ощущениями в суставах, повышенной температурой и т. п.
Поскольку остеоартрит – это воспалительная болезнь, ее можно остановить приемом противовоспалительных препаратов. Остеоартроз же вылечить довольно сложно, поскольку он заключается в хронических, постепенно прогрессирующих деструктивных изменениях суставов.
Причины артроза суставов стопы
Причины артроза суставов стопы – это преимущественно плохой кровоток, изношенность опорных тканей по причине травм или возрастных перемен.
Для эффективного лечения нужно знать, от чего бывает артроз стопы. Ниже описаны главные его первопричины:
Кроме того, выделяют следующие причины артроза стопы:
Излечить такой недуг в полной мере не представляется возможным, но существенно повысить жизненные качества больного, остановив дальнейшие дегенеративные тенденции, – вполне реально. В связи с этим, артроз стопы ноги необходимо лечить после выявления первичных признаков заболевания.
Симптомы артроза суставов стопы
Для всех медиков очень важным является вопрос: «Как определить артроз стопы?».
Болезнь выдает себя наличием следующих симптомов:
Поскольку патология является причиной деформации суставов, в дальнейшем у пациента, как правило, наблюдается нарушение походки.
Вдобавок, заболевание артроз стопы отличается следующими признаками:
Поскольку данная болезнь поражает не только хрящево-костные волокна, но и мышечные ткани, то признаки артроза стопы также включают изменения в структурах мышц и их фиброзирование.
Классификация болезней стоп
Как было отмечено выше, стопа состоит из множества маленьких суставов. По этой причине разрушительная тенденция возможна в любом ее месте. По своей локализации артроз стопы подразделяется на различные виды. В частности:
Кроме того, согласно источнику, по степени развития артроз подразделяют на следующие типы:
Согласно типу деструкции сустава врачом подбирается конкретный комплекс мер.
Типы развития болезни артроз
Чтобы ликвидация артроза стопы прошла успешно, патологию нужно верно определить. Каждый этап прогресса болезни предполагает свой комплекс терапевтических мер. В частности, выделяется три стадии прогрессирования:
Диагностика артроза стопы состоит из таких процедур:
Кроме того, проводится измерение размеров стопы.
Лечение артроза суставов стопы
Окончательно излечить этот недуг на данный момент медицине не под силу. Но пациентам обязательно нужно проходить терапевтические процедуры во избежание полной потери двигательной возможности сустава.
При лекарственном лечении применяются следующие препараты:
Наряду с лекарственными средствами в медицине широко используются немедикаментозные способы борьбы с болезнью:
Лечебная физкультура (ЛФК). Это способ является полезным на любой стадии развития болезни. Необходимо помнить, что гимнастика – это залог излечения и профилактики артроза ступни. Поэтому подобные процедуры обязательны для пациентов с таким диагнозом.
Профилактика мер для оздоровления стопы
Артроз суставов стопы представляет собой сложную болезнь, имеющую специфические симптомы и лечение. Успех медицинских процедур зависит от ведения пациентом правильного образа жизни. Во-первых, нужно исключить алкоголь, вредные продукты, а также перестать курить. Принимать пищу необходимо в небольших дозах, при этом наилучшим будет пятиразовое питание. В сутки больной должен выпивать не менее полутора литра жидкости.
Профилактические меры предполагают несложную гимнастику, которая окажет на опорно-двигательный аппарат укрепляющее воздействие.
Кроме того, медицина рекомендует ряд профилактических мер, препятствующих возникновению и дальнейшему развитию артроза. В частности:
Данная болезнь может существенно испортить жизнь любому человеку, нередко приводя к инвалидности. Но значительно повысить возможности пациента может только профилактика заболевания и его своевременное лечение.
Что такое остеоартроз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фомичев А. А., ортопеда со стажем в 8 лет.
Определение болезни. Причины заболевания
Остеоартроз (артроз) — заболевание суставов, характеризующееся дегенеративным изменением покрывающего кость хряща, проще говоря, его разрушением.
Подавляющее число поражаемых суставов — это коленный, тазобедренный, плечевой и первый плюсне-фаланговый. Поражение других суставов встречается намного реже и часто является вторичным. Остеоартроз поражает 12% трудоспособного населения только европейской части Российской Федерации, причем в последние годы вызванная им нетрудоспособность выросла в 2 раза. [1]
Как и у любого заболевания, у остеоартроза также имеются факторы риска его развития, которые и сегодня активно изучаются, и список ежегодно расширяется. [5] Основными принято считать:
— нарушения обмена веществ;
— повышенный вес тела;
— неполноценное и нерегулярное питание;
— артрит (воспалительный процесс в суставе);
— очаги хронической инфекции или воспаления (например, хронический тонзиллит).
— варикозное расширение вен нижних конечностей.
Симптомы остеоартроза
Общие симптомы артроза включают:
Суставная боль редко бывает острой, чаще ноющего или тупого характера, как правило, прекращающаяся во время покоя. Симптомы часто носят волнообразный характер, могут возникать и прекращаться без попыток лечения. Они могут быть незначительными, умеренными или тяжелыми. Жалобы при остеоартрозе могут оставаться примерно одинаковыми в течение многих лет, но со временем прогрессируют, и состояние ухудшается. Незначительные и умеренные симптомы возможно контролировать на одном уровне, а вот тяжелое течение заболевания может привести к хронической боли, неспособности выполнять ежедневные бытовые действия, что влечет за собой и потерю трудоспособности, вплоть до инвалидизации.
Патогенез остеоартроза
Классификация и стадии развития остеоартроза
Разделяют заболевание на 2 большие группы: первичный (или идиопатический) и вторичный. Первая группа развивается в результате либо неясной причины, либо в результате возрастных изменений. Вторая характеризуется четкими причинами и развивается в результате их патологического процесса (например, на фоне туберкулеза, рассекающего остеохондрита, субхондрального некроза и т.д.)
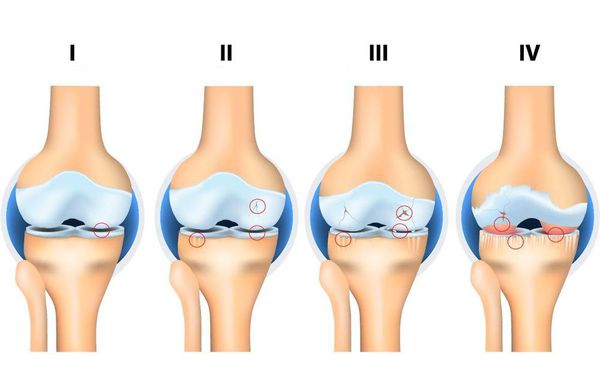
Независимо от причин, которые явились фактором развития остеоартроза, различаются 4 стадии его развития:
1 стадия: твердые структуры сустава в процесс разрушения не вовлекаются, имеются начальные изменения в его мягких структурах и в составе суставной жидкости (которая является питательной средой и снижающей трение сустава), происходит нарушение питания сустава.
2 стадия: сопровождается «запуском» механизма разрушения твердых структур сустава, образуются краевые твердые образования (экзостозы, остеофиты). Умеренные жалобы на изменения в объеме движений.
3 стадия: сопровождается сужением суставного просвета, выраженным разрушением нагружаемой поверхности с образованием костно-хрящевых дефектов, выраженным ограничением движений, постоянным чувством «хруста» при движении, начальными изменениями оси конечности.
4 стадия: тяжелая, при которой движения выраженно ограничены в суставе вплоть до полного его отсутствия (анкилоз), выраженным воспалительным процессом, его деформацией, образованием костных дефектов (в результате полного отсутствия хрящевого покрова).
Осложнения остеоартроза
Без лечения любое заболевание дает осложнения, и артроз не исключение. Если это первичная форма, то к основным осложнениям относятся:
Если это вторичная форма, то осложнения зависят от процесса, вызвавшего развитие артроза. Например, это может привести к остеопорозу, хроническому заболеванию, которое характеризуется прогрессирующим нарушением обмена веществ в костной ткани. Вследствие этого кости становятся хрупкими, нарушается их питание, в итоге остеоартроз осложняется угрозой внутрисуставных переломов. Поэтому так важно обратиться к врачу своевременно. Как писал выдающийся русский хирург Н.И.Пирогов: «Будущее принадлежит медицине профилактической».
Диагностика остеоартроза
Диагностика артроза часто начинается с врача (как правило, это травматолог-ортопед) медицинской помощи первого звена (поликлиники), где выполняется клинический осмотр и интерпретируются данные обследования (КТ, МРТ, рентгенограммы и т.п.), чтобы определить степень и тип остеоартроза. Диагностика и постановка диагноза обычно не вызывают затруднений. Если диагноз неясен или врач предполагает вторичное развитие заболевания, то для уточнения пациент направляется к врачам других специальностей (например, ревматологу). Поставить степень артроза без результатов обследования очень затруднительно. Важным для постановки диагноза и определения тактики лечения является также история заболевания, способы и попытки лечения, так как перед врачом часто стоит сложная задача дифференциальной диагностики (например, симптомы артроза и артрита часто совпадают).
Лечение остеоартроза
На начальных стадиях остеоартроз поддается консервативному лечению при условии комплексного подхода. Лечение требует длительного времени и преследует основную цель: либо остановить процесс разрушения на той стадии, на которой начато лечение, либо этот процесс замедлить. Комплекс включает в себя медикаментозное и немедикаментозное лечение, в который входят курсы ЛФК (лечебной физкультуры и гимнастика), физиотерапия (чаще это фонофорез и магнитотерапия), плавание, противовоспалительная терапия (либо прием внутрь, либо местно в виде гелей или крема), хондропротективной терапии (прием препаратов на основе хондроитина сульфата и глюкозамина) и внутрисуставных инъекций (это могут быть как гомеопатические препараты, так и препараты гиалуроновой кислоты). Хондропротекторы до сих пор применяются врачами-травматологами-ортопедами на территории РФ и СНГ, их назначают курсами внутрь, однако результаты последних научных исследований западных стран опровергают положительное действие в сравнении с эффектом плацебо. [2] При выраженных симптомах и тяжелых стадиях консервативное лечение становится неэффективным, что ставит на первое место лечение оперативное. Учитывая показания, это может быть как малоинвазивное лечение — артроскопия, так и эндопротезирование. При артроскопии (эндоскопии сустава) выполняется его санация под контролем видео-оптики, производится удаление экзостозов (при возможности) и повреждения мягких структур, что при таких стадиях наблюдается достаточно часто. Однако в последнее время пользу от такого вида вмешательства при остеоартрозе все чаще стали ставить под сомнение, так как оно не имеет должного эффекта при хронической боли, [3] а в ряде случаев и может нанести значительный вред при некачественном выполнении. [4]
Эндопротезирование – технически сложная и тяжелая операция, цель которой — создать искусственный, полностью новый сустав. Требует четких показаний и определения рисков при наличии противопоказаний. Сегодня успешно используются эндопротезы для коленного, тазобедренного и плечевого суставов. Дальнейшее амбулаторное наблюдение врачом снижает риски и сроки реабилитации, улучшает качество и эффективность выполненной операции.
Прогноз. Профилактика
Прогнозирование зависит от своевременного обращения к врачу-травматологу-ортопеду и начала комплекса лечения. В плане ликвидации морфологических изменений при остеоартрозе прогноз неблагоприятный, так как полностью восстановить хрящевую структуру сустава невозможно. В пожилом возрасте течение заболевания более тяжелое, чем в молодом. Однако при своевременном обращении к врачу и соблюдении всех рекомендаций можно добиться устранения всех жалоб и восстановить полноценную двигательную функцию сустава.