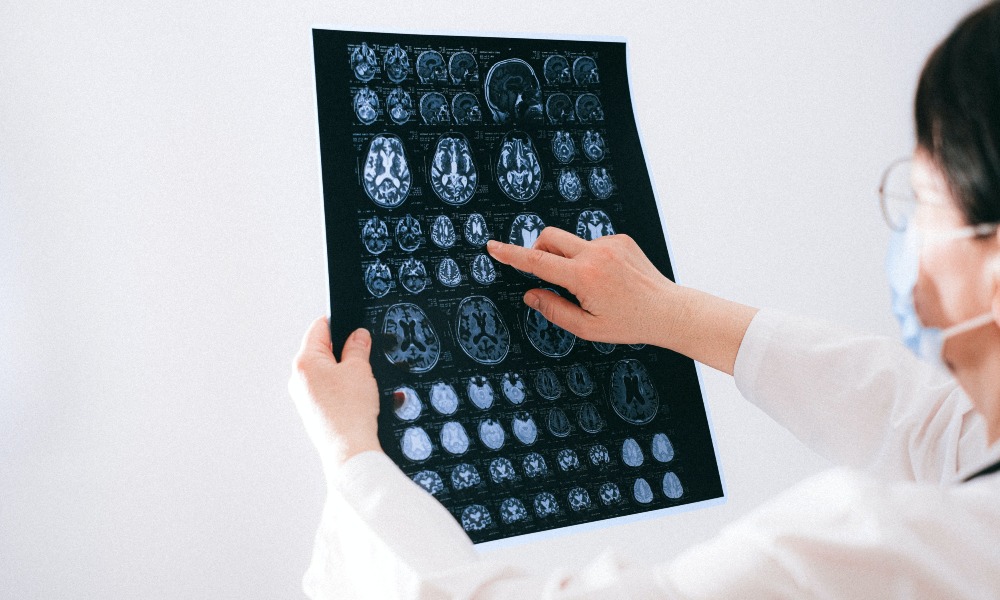
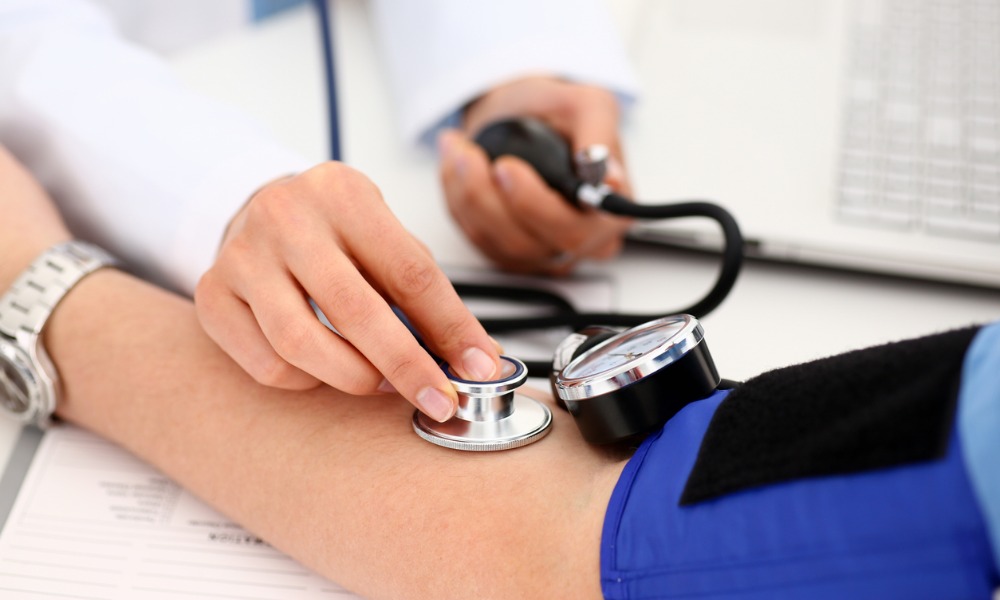
что хуже высокое или низкое давление у человека
Высокое и низкое давление: причины, профилактика, лечение
Статья (doctor.kz)
Артериальное кровяное давление — это давление, которое кровь оказывает на стенки сосудов (артерий) при каждом ударе сердца. Максимальное давление возникает при сокращении сердца, что называется систолическим давлением (большая цифра). При расслаблении сердца давление минимально и является диастолическим (меньшая цифра).
Огромное количество проведённых исследований помогли выявить средние цифры артериального давления (АД). Но в последнее время стали учитываться и индивидуальные особенности человека. Поэтому Всемирная организация здравоохранения признаёт нормальными те показатели, которые находятся в рамках от 100–110 / 70 до 120–140 / 90. Причём давление должно быть стабильным в течение дня, в том числе и при различных физических и эмоциональных нагрузках. Давление может быть ниже нормы — если при этом человек хорошо себя чувствует, волноваться не стоит. Но если давление превышает 140/90, лучше обратиться к врачу — возможно, есть изменения, и нужно разбираться, надо ли их лечить.
Причины высокого и низкого давления
Если человек регулярно сталкивается с понижением артериального давления, это говорит о гипотонической болезни. Это хроническое состояние, которое часто возникает на фоне переутомления (у молодых людей), перемены погоды, стресса, у женщин во время менструального цикла. Гипотония связана со сниженным тонусом сосудов. Пониженное давление бывает и острым. Это некое разовое изменение давления, которое связано с передозировкой лекарственных препаратов, интоксикацией, отравлением или острым заболеванием.
Повышение давления может быть острым и хроническим. Острое повышение АД (криз) связано с приёмом препаратов, например гормональных, употреблением большого количества алкоголя, сильным эмоциональным потрясением или со стрессом. Хроническое повышение АД — гипертоническая болезнь, которая чаще всего связана с сосудистыми изменениями, то есть с уплотнениями стенок сосудов или пороками развития сердца (врождёнными или приобретёнными). Артериальное давление также может быть повышенным, если вы:
И гипотония и гипертония в равной степени опасны для человека. Гипотония приводит к ухудшению снабжения органов кислородом — гипоксии. При гипертонии повреждаются сосуды, в том числе мелкие, повышается риск развития атеросклероза. Но следует отметить: гипертония может закончиться серьёзными осложнениями — инсультом и инфарктом.
Кто склонен к высокому/низкому давлению
 |
| Кто склонен к высокому/низкому давлению? Источник: the-challenger.ru |
Визуально можно определить склонность человека к повышенному или пониженному давлению. Например, высокие, астеничные (худощавые, имеют длинные руки и ноги. — Прим. ред.) люди в молодом возрасте чаще сталкиваются с понижением давления, чем коренастые, среднего роста. В более старшем возрасте риск «встретиться» с повышением артериального давления в равной степени есть у людей разного телосложения. Безусловно, если у человека имеется наследственная предрасположенность, он курит, неправильно питается, имеет лишний вес, не занимается физическими нагрузками — он может узнать что такое гипертония и в 30, и в 40 лет. К гипотонии склонны люди с нарушенным режимом сна, которые ведут малоподвиженый образ жизни.
Точно сказать о склонности человека к высокому или низкому давлению можно после измерения АД в течение 10 дней. Лучше делать это утром, не вставая с постели, и вечером перед сном. При этом нужно записывать не только показатели АД, но и свои ощущения, самочувствие (болела ли голова, чувствовали ли слабость и прочее).
Что делать, если давление повысилось/понизилось
 |
| Что делать, если давление повысилось/понизилось? Источник: the-challenger.ru |
Если давление повысилось, нужно выяснить, сколько времени в течение суток длится такое состояние и с чем оно связано. Если при суммарном подсчёте подъёмы артериального давления длятся не более 5–6 часов в сутки и объясняются физиологическими причинами (волнение, двигательная активность, реакция на стресс), необходимости в специальном лечении нет.
Снизить артериальное давление помогут простые приёмы точечного массажа:
При гипотонии обычно рекомендуют ночной сон, отдых в дневное время, прогулки на свежем воздухе не менее двух часов в день, посильные физические нагрузки (лучше плавание) и обязательно употребление продуктов с достаточным количеством витаминов и минералов. Из специальных способов можно порекомендовать контрастные ванночки для ног. Эта процедура значительно улучшит периферическое кровообращение. В один таз налейте горячую воду (38–40 °С), в другой — холодную. Опускайте ноги попеременно то в одну, то в другую ёмкость (процедуру начинают и заканчивают горячей водой). Особо бесстрашные могут попробовать контрастный душ.
В случае пониженного давления можно воспользоваться классическим приёмом — выпить крепкого чая или сваренного кофе, съесть солёное, например солёный огурец или несколько кусочков рыбы. Натрий, содержащийся в поваренной соли, за несколько часов приведёт вас в норму. Также для повышения давления могут подойти средства с растительными экстрактами, например элеутерококка, радиолы, настойки лимонника.
Что можно сделать, чтобы не столкнуться с проблемами с давлением
 |
| Что можно сделать, чтобы не столкнуться с проблемами с давлением? Источник: the-challenger.ru |
Профилактикой высокого и низкого артериального давления является элементарное следование здоровому образу жизни — у человека должен быть нормальный режим дня, хороший сон, необходима физическая активность, благодаря которой удаётся переработать повышенное образование адреналина и справиться с повышенным количеством сахара в крови, важно правильно питаться.
Свести к минимуму случаи гипертонии можно с помощью специальной диеты. Уменьшите употребление соли (не больше 3–5 граммов в день) — натрий задерживает жидкость в организме. А лучше и вовсе откажитесь от неё, заменив на специи. Обеспечьте достаточное поступление кальция и магния в организм — их баланс участвует в регуляции артериального давления на клеточном уровне. Магний содержится в семенах подсолнечника, во всех бобовых, овощной зелени, моркови, морской капусте. Кальций можно получать из молочных продуктов, листовых овощей: брокколи, белокочанной и цветной капусты, спаржи, а также цитрусовых.
В случае хронизации процесса нужно обратить внимание на комплексное лечение. Следует соблюдать профилактические меры, а также принимать лекарственные препараты по предписанию врача. При лечении гипертонии доктора придерживаются международных рекомендаций, в которых указывается, какие именно лекарства нужно назначать разным группам людей при разных причинах повышения давления. Считается, что лучше подобрать препараты с 2–3 действующими веществами (комбинированные), но в минимальной дозировке — они максимально себя проявят эффекта синергизма. При гипертонии человек должен постоянно принимать препараты для профилактики осложнений — инфаркта, инсульта, слабоумия. При гипотонии, в случае регулярного понижения давления, необходим также постоянный приём лекарств для поддержки тонуса сосудистой стенки.
Хотите читать всё самое интересное о красоте и здоровье, подпишитесь на рассылку!
Понравился материал? Будем благодарны за репосты
Читаем показатели артериального давления
Единственный способ узнать, есть ли у вас высокое или низкое артериальное давление — это измерить свое артериальное давление. Понимание ваших результатов является ключом к контролю вашего артериального давления.
Какое число важнее?
Обычно больше внимания уделяется систолическому артериальному давлению (первое число) как главному фактору риска сердечно-сосудистых заболеваний для людей старше 50 лет. У большинства людей систолическое артериальное давление неуклонно повышается с возрастом из-за потери эластичности крупных артерий, увеличения частоты сердечных сокращений и развития сосудистых заболеваний.
Тем не менее, повышенное систолическое или повышенное значение диастолического артериального давления может использоваться для постановки диагноза высокого артериального давления. Риск смерти от ишемической болезни сердца и инсульта удваивается с увеличением систолического давления на 20 мм рт. ст. или диастолического на 10 мм рт. ст. среди людей в возрасте от 40 до 89 лет.
Диапазоны артериального давления
У нас в стране придерживаются норм Европейского общества по изучению гипертензии, также есть рекомендации Министерства здравоохранения Российской Федерации от 2020, которые установили следующие диапазоны цифр:
Примечание: Диагноз должен быть подтвержден врачом. Гипертония – это заболевание или диагноз, а гипертензия – сам факт повышения давления. Врач также может оценить любые необычно низкие показатели артериального давления и связанные с ним симптомы.
Нормальное давление
Если ваши результаты попадают в эту категорию, придерживайтесь полезных для сердца привычек, таких как сбалансированная диета и регулярные упражнения.
Повышенное давление
Повышенное артериальное давление — это когда показания постоянно находятся в диапазоне выше 140 мм.рт.ст для систолического и для диастолического более 90 мм рт. ст. Необходимо принять меры для контроля этого состояния.
Гипертония 1 степени
1 степени гипертонии — это когда артериальное давление постоянно колеблется систолическое в пределах 140–159 и/или диастолическое выше 90–99 мм рт. Ст. На этой стадии высокого кровяного давления врачи могут порекомендовать изменить образ жизни и могут рассмотреть возможность приема лекарств от кровяного давления. Дальнейшие действия зависят от вашего риска атеросклеротических сердечно-сосудистых заболеваний (ССЗС), таких как сердечный приступ или инсульт и факторов риска.
Гипертония 2 и 3 степени
2 степень гипертонии — это когда артериальное давление постоянно находится на уровне 160/100 мм.рт.ст. или выше. На этих стадиях высокого кровяного давления врачи могут назначить комбинацию лекарств от кровяного давления и порекомендовать незамедлительно изменить образ жизни.
Гипертонический криз
Эта стадия высокого кровяного давления требует медицинской помощи. Если ваши показания артериального давления внезапно превысят 180/120 мм рт. ст., подождите пять минут, а затем снова проверьте артериальное давление. Если ваши показатели по-прежнему необычно высоки, немедленно обратитесь к врачу. Возможно, у вас гипертонический криз.
Если ваше кровяное давление выше 180/120 мм рт. ст. и вы испытываете признаки возможного поражения органов, такие как боль в груди, одышка, боль в спине, онемение / слабость, изменение зрения или затрудненная речь, не ждите, снижения давления. Позвоните 103
Симптомы пониженного давления
Большинство врачей считают хроническое низкое артериальное давление опасным только в том случае, если оно вызывает заметные признаки и симптомы, такие как:
Единичное отклонение показателей давления от нормы не является поводом для беспокойства, если только вы не испытываете каких-либо других симптомов.
Почему артериальное давление измеряется в мм рт. ст.
Аббревиатура мм рт. ст. означает миллиметры ртутного столба. Ртуть использовалась в первых точных манометрах, и единица измерения до сих пор используется в медицине как стандартная единица измерения давления.
Норма давления у женщин, мужчин по возрастам, причины повышенного и пониженного давления
При снижении или повышении показателей артериального давления нарушаются функции внутренних органов, снижается работоспособность.
Что такое артериальное давление?
Артериальное давление (АД) — это сила, с которой кровь давит на стенки сосудов.
Нормальные показатели артериального давления
На показатели АД влияет пол, конституция человека, уровень физической активности, возраст.
Нормальные показатели для женщин
Нормальные показатели для мужчин
Для людей старше 60 лет оптимальными считаются показатели 145–150/79–83 мм рт. ст. Повышение АД связано с поражением стенок сосудов холестериновыми бляшками, изнашиванием миокарда, замедлением кровотока.
Показатели артериального давления индивидуальны для каждого человека. Много людей не испытывают дискомфорта при высоком или низком АД. Поэтому необходимо знать, какое давление является рабочим, чтобы понимать, когда показатели изменились.
Почему повышается АД?
Незначительные колебания АД у здоровых людей происходят во время стресса, переутомления, при дефиците сна или чрезмерных физических нагрузках. На значение могут влиять напитки с кофеином, употребление соленых или острых блюд.
Причины высокого давления:
Риск развития гипертонии увеличивается у курильщиков, людей, которые злоупотребляют алкоголем, часто нервничают, ведут малоподвижный образ жизни, страдают от лишнего веса.
Причины снижения артериального давления
Гипотония чаше развивается у женщин, чем у мужчин. Это связано с изменениями гормонального фона, кровопотерей во время месячных.
Провоцирующие факторы — гиподинамия, неполноценное питание, хроническое недосыпание и переутомление.
Признаки высокого и низкого давления
Гипертония и гипотония — не самостоятельные заболевания, а проявления различных патологических изменений в организме. Поэтому опасно и бесполезно просто принимать лекарства для нормализации показателей. Необходимо посетить терапевта, кардиолога, пройти полное обследование, чтобы выяснить причины повышения или понижения АД.
Основные методы диагностики — клинический и биохимический анализ крови, общий анализ мочи, тесты на определение различных видов липопротеинов. Назначают анализы для определения уровня натрия, калия, кальция и хлора, глюкозы, гормонов щитовидной железы. Инструментальные методы — суточный мониторинг АД, ЭКГ, ЭхоЭГ, дуплексное сканирование артерий, УЗИ.
Проявления артериальной гипертензии:
Если не лечить гипертонию, начинают страдать органы-мишени. Это почки, сосуды, головной мозг, сетчатка. Увеличивается риск гипертонического криза, инфаркта миокарда, инсульта, почечной недостаточности, ангиопатии.
Признаки гипотонии — хроническая усталость и апатию, конечности холодные, потеют, немеют. Гипотоники практически всегда страдают от метеозависимости, их раздражает мерцающий свет и громкие звуки. При гипотензии болит голова в лобной и височной зоне, беспокоят приступы головокружения, резкие перепады настроения.
Что делать при высоком и низком давлении?
Гипотоникам и гипертоникам необходимо нормализовать режим дня, высыпаться, больше времени проводить на свежем воздухе. Регулярные умеренные физические нагрузки улучшают сосудистый тонус. Нужно отказаться от вредных привычек, избегать стрессов и переутомления.
При высоком и низком давлении следует уменьшить количество соли и животных жиров в рационе, употреблять больше свежих фруктов и овощей. Для сосудов и сердца полезен калий. Этот микроэлемент содержится в бананах, яблоках, авокадо, сухофруктах, шпинате и морской капусте.
Группы препаратов для снижения давления:
Специфических препаратов для лечения гипотонии нет. При резком снижении давления можно выпить крепкий черный сладкий чай, съесть кусочек черного шоколада или кусочек рафинада с несколькими каплями коньяка. Повысить давление помогут средства с кофеином, настойка китайского лимонника, женьшеня или элеутерококка.
Показатели артериального давления могут много рассказать о состоянии здоровья. Любые отклонения значений в комплексе с неприятными симптомами свидетельствуют о сбое в работе сердца, сосудов, почек, щитовидной железы, других нарушениях. Хроническая артериальная гипертензия, гипотензия часто заканчивается инфарктом, инсультом, инвалидностью, летальным исходом.
Чем на самом деле опасно высокое артериальное давление (артериальная гипертония)
Гипертония и ее последствия – одна из самых распространенных причин смертности. По данным Росстата болезни системы кровообращения занимают первое место по численности летальных исходов. На их долю приходится 46,8% всех случаев. Поэтому игнорировать повышенное давление нельзя. Даже при отсутствии выраженной симптоматики рекомендуется регулярно проводить измерения тонометром. А при появлении отклонений от нормы – сразу обратиться к врачу.
Гипертония и высокое давление
Давление крови (кровяное давление) – это давление, которое создает кровь на стенки сосудов с внутренней стороны. Снаружи сосуды сжимаются под действием атмосферы. Чтобы кровь могла циркулировать и сосуды не сомкнулись под действием внешней силы, сердце качает кровь с давлением, превышающим атмосферное. Измерения проводятся в миллиметрах ртутного столба. Различают артериальное, венозное, капиллярное, внутрисердечное, пульсовое давление. В норме работа сердечной мышцы обеспечивает АД 120/80 мм рт. ст. Первая цифра показывает систолическое давление на момент выталкивания крови сердцем. Вторая цифра – диастолическое давление между сердечными сокращениями, оно показывает сопротивление периферических сосудов дальнейшему продвижению крови. Разница между верхним и нижним значениями называется пульсовым давлением.
При физических нагрузках, резкой смене температуры, стрессе показатели могут повышаться, но быстро приходят в норму, так как организм адаптируется к изменившимся условиям. Постоянное повышение артериального давления называется гипертонией или гипертензией.
Гипертония действует на все органы, ухудшает общее самочувствие. Без лечения приводит к необратимым патологическим изменениям, в тяжелых случаях – к летальному исходу. Выделяют три формы течения заболевания:
Важно не пропустить первые признаки гипертонии и держать показатели как можно ближе к нормальным значениям.
Симптомы гипертонии
Признаками патологии являются следующие состояния:
Симптомы могут говорить не только о гипертонии, но при появлении одного или нескольких состояний рекомендуется в первую очередь измерить АД. Если значения выше нормы – обратиться к терапевту или кардиологу.
Причины высокого артериального давления
При измерении давления оценивается состояние кровотока – насколько правильно кровь циркулирует по сосудам. Гипертония наступает, когда циркуляция нарушается и для проталкивания крови по сосудистому руслу требуется большее усилие со стороны сердца. Это может произойти по нескольким причинам:
Системное повышение артериального давления говорит о хронической патологии. Помимо нормализации АД необходимо диагностировать причину и проводить комплексную терапию.
Верхнее, нижнее, пульсовое давление
Верхнее, систолическое, сердечное давление говорит о работе сердца в момент выталкивания крови. Повышение верхнего показателя сопровождается учащенным пульсом, неприятными ощущениями в области грудной клетки, одышкой. Высокое систолическое давление ускоряет износ сердца, приводит к структурным изменениям миокарда. При длительной гипертонии может развиться:
Нижнее, диастолическое, почечное давление зависит от состояния сосудов. Проявлениями высокого диастолического давления являются мышечная слабость, нарушения зрения, головокружение. Также о необходимости контроля АД говорят болезни почек, отечность, затрудненный диурез в течение дня и обильное мочеиспускание в ночной период.
Последствия гипертонии с высоким почечным давлением:
Также важна разница между верхним и нижним показателями – пульсовое давление. В норме оно составляет 30-50 мм рт.ст. При понижении возникает вялость, пульсирующая головная боль в лобной и затылочной областях, нарушается когнитивная функция, падает способность к концентрации. Понижение показателя может возникнуть из-за:
При повышенном пульсовом давлении миокард регулирует кровообращение с большим напряжением, что провоцирует нарушения работы сердца, характерные для высокого систолического давления.
Группы риска
В группу риска развития гипертонии входят все пожилые люди вследствие естественного старения сосудов и сердца. В более раннем возрасте вероятность повышенного давления выше при:
Также контролировать артериальное давление должны люди, перенесшие травмы головы, операции на сердце и мозге.
Опасность для органов и систем организма
Как предотвратить опасности высокого давления
При диагностированной гипертонии требуется полноценное обследование для поиска причины, из-за которой развивается патология. Вместе с тем важно стабилизировать показатели, чтобы снизить риски развития криза и осложнений.
Так как гипертония действует на все органы и системы, то рекомендуются регулярные общеукрепляющие и поддерживающие курсы для сосудов, сердца, других органов по показаниям.
Профилактика гипертонии
Профилактика гипертонии не является специфической. Для снижения риска развития заболевания рекомендуется придерживаться правил здорового образа жизни:
По возможности лучше избегать стрессов, перенапряжения, достаточно спать и проводить время на воздухе.
Методы функциональной диагностики сердечно-сосудистых заболеваний
Лапароскопия яичника в Нижнем Новгороде
Пред — и послеоперационное ведение пациента врачом дерматокосметологом
Заказать обратный звонок
Оставьте ваши контактный данные и мы перезвоним Вам в ближайщее время
Записаться на приём
Выберете нужную специализацию врача, оставьте Ваши контактные данные, и мы запишем вас на приём
© 2020 «Академия VIP» Mногопрофильная клиника в Нижнем Новгороде
Данный сайт не является публичной офертой. Более подробную информацию необходимо уточнять по телефонам клиники и на очном приеме.
Низкое или высокое давление – что опаснее и как бороться с этой проблемой
Нормы давления: все индивидуально
Что вызывает высокое кровяное давление?
Не всегда можно выделить одну строго определенную причину высокого давления, так как влияют сразу несколько различных факторов. Гипертензия бывает двух типов:
Что влияет на повышение давления?
Повышенное давление и гипертензия: есть ли разница?
Недавно врачи снизили цифры АД, по которым проводится диагностика гипертонии. Сегодня приняты такие градации:
Что вызывает низкое артериальное давление?
В отличие от высокого, низкое кровяное давление возникает, когда ваше сердце прокачивает кровь через артерии с меньшей силой, чем нужно. У многих людей пониженное давление не вызывает никаких проблем. Но иногда гипотония приводят к обморокам, головокружениям и резкому недомоганию.
Низкое кровяное давление (гипотония) само по себе не болезнь. Если оно связано с высокой частотой пульса, холодными липкими конечностями, низким выделением мочи, то это называется недостаточностью периферического кровообращения или более известным словом «шок». Это серьезное проявление болезни, оно требует срочного вмешательства, без которого человек может умереть. Но подобный шок, который называется гиповолемическим, редко встречается сам по себе. Обычно это потеря крови, аллергия или отравление и тяжелые инфекции.
Есть много других возможных причин низкого кровяного давления. Некоторые из них встречаются чаще, чем вы думаете, например, гипотиреоз (недостаточная активность щитовидной железы), прием некоторых лекарств и беременность. Люди с определенными проблемами сердца также часто имеют низкое кровяное давление.
Самая распространенная форма – это постуральная гипотензия: давление снижается при резком подъеме со стула или кровати. Эта гипотония, в свою очередь, может возникать из-за приема антигипертензивных средств (от повышенного давления) как результата старения, вегетативной невропатии (заболевание периферических нервов) или других заболеваний, излишней худобы, анемии. При ортостатической гипотонии кровяное давление резко падает, когда человек долго сидит или лежит, а затем резко встает. Из-за того, что сосуды слишком расслаблены, кровь не успевает попасть в мозг, что вызывает головокружение.
Еще более распространено низкое нормальное кровяное давление, которое типично для спортсменов, молодых людей, худеньких девушек и детей.
Вредно ли низкое кровяное давление?
Если нет никаких жалоб, и человек ведет привычную жизнь, ни в чем не ограничен, следует назвать низкое давление нормальным. Нет причин или доказательств того, что это вредно. Это состояние не требует какого-либо лечения. Но если это одно из проявлений болезни, тогда и высокое кровяное давление, и низкое могут причинить серьезный вред. Тяжесть последствий зависит от того, краткосрочная ли это проблема (симптомы приходят и уходят), или постоянное изменение давления.
По данным Американской ассоциации кардиологов, низкое кровяное давление действительно опасно, если оно вызывает такие симптомы, как головокружение, обморок, обезвоживание или поверхностное дыхание.
Некоторые из этих симптомов могут увеличить риск получения травмы, если человек внезапно падает в обморок. В случаях, когда низкое давление мешает привычной жизни, нужно наблюдение врача и активное лечение.
Мы справимся: важность реабилитации после COVID-19
Особенность этого вируса в том, что, даже переболев им в легкой форме, можно еще долго ощущать его разрушительные последствия. Какие органы и системы затрагивает вирус и как восстановиться после болезни, расскажут специалисты.

Виталий Фоменко, врач-реабилитолог, кардиолог, заведующий стационарным отделением реабилитационного центра ЕМС

Кирилл Маслиев, врач-реабилитолог, травматолог-ортопед, руководитель направления превентивной медицины реабилитационного центра ЕМС
Реабилитация — важнейший этап на пути к выздоровлению, особенно после тяжелых заболеваний. Восстановление после новой коронавирусной инфекции оказалось в этом отношении очень актуальным. Мы посетили Реабилитационный центр в подмосковной Жуковке, чтобы поговорить со специалистами-реабилитологами и узнать, какие методики эффективны после тяжелого, среднего и легкого течения болезни и какое оборудование при этом применяется. Этот центр задумывался как восстановительный после перенесенных инсультов, травм и ортопедических операций, однако сегодня люди обращаются сюда и за помощью после COVID-19.
План работ
«Мы принимаем пациентов после лечения тяжелого ковида в стационаре, с большим объемом поражения легких, которые после выписки все еще нуждаются в кислородной поддержке, — рассказывает Виталий Фоменко. — Команда врачей назначает лекарственную терапию (если это необходимо), уровень кислородной поддержки и подбирает реабилитационную программу, направленную на восстановление двигательных функций, если они нарушены, на профилактику фиброзов после пневмонии, а также на восстановление нервной системы, так как этот вирус затрагивает и нервную ткань.
В целом, наличие в команде реабилитологов таких специалистов, как психолог и психиатр, — большой плюс. Пациент, перенесший любое тяжелое заболевание и имеющий функциональные нарушения (то есть раньше был как все, а теперь имеет ограничения), несомненно, получает одновременно и серьезную психологическую травму. При должном подходе он обретает уверенность, и это крайне важно».
Нарушения после COVID-19
«Одни из самых частых симптомов, сохраняющихся в течение нескольких месяцев после перенесенного в легкой и средней форме ковида, — это нарушение памяти и ощущение слабости, — говорит Кирилл Маслиев. — Кроме того, многие пациенты обращаются с жалобами на искажение обоняния и вкусовых ощущений, потерю волос, проблемы с потенцией и либидо, нарушение работы желудочно-кишечного тракта.
Также, например, есть нестандартный симптом COVID-19, когда заболевание проявляется как отравление или ротавирусная инфекция. После выздоровления могут отмечаться схожие нарушения в работе желудочно-кишечного тракта в течение длительного времени. Конечно, нужно принимать во внимание, что урон наносит организму не только сам коронавирус, но и агрессивное лечение (мы знаем, что в первых протоколах проводили терапию мощными препаратами, которые несут в себе риски негативных последствий). Но также такие симптомы могут быть связаны с уже имеющимися проблемами: с микробиотой кишечника, с нервной модуляцией желудочно-кишечного тракта.
Вирус умеет проникать через особые рецепторы, которые находятся во многих системах, в том числе и в желудочно-кишечном тракте. Поэтому подобные вопросы не решаются за пять минут, они требуют комплексного подхода. Сначала нужно провести диагностику, установить, в чем причина определенных жалоб, затем выстроить индивидуальную схему реабилитации. Она включает занятия с различными специалистами и обязательно задействует психотерапевта. Есть много методов: кислородотерапия, гиперборическая оксигенация, физические упражнения и даже терапия нутрицевтиками, так как, согласно наблюдениям, в 30-40 % случаях после перенесенного ковида происходит изменение микроэлементного состава, в том числе резкое снижение витаминов группы В. Именно эти витамины оказывают влияние на когнитивные функции и силу мышц».
Внимание ко всему
Если после перенесенной коронавирусной инфекции появились проблемы со здоровьем, не стоит списывать все на осложнения после этой болезни. Необходимо пройти расширенную диспансеризацию, диагностику и лечить проблему, не пуская ее на самотек. Любое состояние, которое беспокоит, требует внутренней диагностики и терапии. Поэтому основная задача реабилитации сделать так, чтобы пациент полностью восстановился.
Стоит также отметить, что сейчас люди стали больше обследоваться и обращать внимание на свое здоровье. Пандемия привела нас к пониманию того, что чем тщательнее следить за здоровьем и поддерживать его, тем сильнее будет организм и тем легче ему будет справляться с опасными состояниями. Одним словом, если вовремя компенсировать имеющиеся заболевания и они находятся вне стадии обострения, у человека есть шанс.
Исследования перед реабилитацией
«Чтобы реабилитировать безопасно, следует провести кардиопульмональный нагрузочный тест, — говорит Виталий Фоменко. — Он позволяет оценить резерв сердечно-сосудистой системы, нет ли ишемии, рисков аритмии и так далее. По данным этого теста мы можем понять, какую безопасную нагрузку мы можем дать пациенту для реабилитации, сколько кислорода он потребляет в рамках тренировки, насколько детренирован пациент. После проведения реабилитации мы можем оценить результат и дать рекомендации по последующим тренировкам: с какой периодичностью, интервальностью и максимальной нагрузкой ему можно тренироваться.
Это тестирование важно не для тяжелых пациентов, а для средних и легких. Есть много случаев, когда, легко переболев, люди возвращаются к своим обычным «доковидным» фитнес-тренировкам, но оказывается, что эта нагрузка им уже не подходит. Им только кажется, что они быстро вернутся в исходное состояние. Поэтому сначала надо проверить респираторную и сердечно-сосудистую системы и оценить их работу. Только после такой оценки и консультации можно дальше заниматься аэробными нагрузками, как в бассейне, так и на кардиотренажерах. В этом заключается суть кардиореспираторной реабилитации».
Основные последствия после COVID-19
снижение или искажение вкуса и запаха
снижение когнитивных функций (ухудшение памяти, способности сконцентрироваться)
Оборудование и аппараты для реабилитации
Для реабилитации пациентов применяется различное оборудование. Например, для тех, кто испытывает проблемы с двигательной функцией после тяжелого течения болезни, проводят занятия на системе Vector Bioness для восстановления походки и повседневной активности, на интерактивной системе виртуальной реальности Nirvana, на роботизированном реабилитационном комплексе ReoAmbulator. Пациент может виртуально гулять на побережье или в лесу, выполняя несложные, но важные действия. С помощью монитора выстраивается биологически обратная связь — например, нужно попадать в след ноги, тренируя уверенный шаг. Также существует различное силовое, изокинетическое, проприоцептивное, кардиооборудование: велотренажеры, имитаторы лестницы и так далее.
«Многие из этих реабилитационных систем позволяют ослабленным пациентам справиться с боязнью или риском падения, — продолжает Виталий Фоменко. — Тренажеры разгружают вес, создают определенные препятствия реальные и виртуальные, чтобы подключать к работе больше мышц и активировать когнитивные функции. Многие системы проводят реабилитацию через игру и это очень важно. Игра — это мотивация. Сложно заставить человека, особенно после тяжелого заболевания, выполнять необходимые упражнения, а в игровой форме такое удается сделать с большей мотивацией.
Зачастую после перенесенного COVID-19 снижается объем легочной ткани и человек находится в состоянии хронической гипоксии. Для адаптации пациента к этому состоянию и дыхательной тренировки применяется аппарат гипокситерапии ReOxy. Он в интервальном режиме подает то обогащенную смесь кислорода, то обедненную. При этом сам анализирует сколько именно кислорода необходимо в каждом конкретном случае для успешной адаптации.
Также в целях реабилитации после ковида, а также при болевых синдромах, интересна относительно новая методика — ксенонотерапия. Она хорошо обезболивает, расслабляет, быстрее излечивает от хронической депрессии в комплексной терапии. Ксенон — это газ, по сути анестетик. Он был выявлен давно, как и закись азота, но его гораздо сложнее получать. По обезболивающей активности ксенон не уступает закиси азота, и у него намного меньше побочных эффектов. Он хорошо устраняет застарелые боли, тревогу, бессонницу и подобные симптомы».
Особенность реабилитации после COVID-19
«Специфической посткоронавирусной реабилитации не существует, — объясняет Виталий Фоменко. — Имеет место быть восстановление тех функций, которые наиболее пострадали, поэтому все индивидуально. Основная реабилитация это физические упражнения, помощь психолога, дыхательная гимнастика и подключение различных методик.
По большому счету нет никакой разницы, после какого заболевания восстанавливаться. Реабилитация — это всегда работа с какими-либо нарушениями, а вследствие чего они произошли: после инсульта, неудачной операции или тяжелого ковида становится не столь важным. Реабилитация — это восстановление утраченных функций. И сегодня за восстановлением организма не нужно ехать в зарубежные страны, это эффективно можно сделать и здесь».
Цереброваскулярные заболевания: что это такое и насколько опасно
На первый взгляд сложный медицинский термин «цереброваскулярные заболевания» на самом деле расшифровывается очень легко. Первое слово в этом словосочетании состоит из двух латинских корней. «Церебрум» означает «мозг», а «вас» – сосуд. Таким образом, это сосудистые заболевания головного мозга. Изначально происходит поражение мозговых или шейных кровеносных сосудов, а вслед за ними возникают патологические изменения и в нервной системе.
Сосудистые болезни мозга – очень большая группа патологий. Их диагностикой и лечением занимаются неврологи, а также врачи некоторых других специализаций. Все эти болезни можно разделить на две большие группы: острые и хронические.
Острые нарушения мозгового кровообращения
Слово «острые» говорит о том, что эти состояния возникают резко, внезапно. Симптомы появляются неожиданно, и состояние человека ухудшается очень быстро. К этой группе относятся инсульты – одна из самых распространенных причин инвалидности и смертности. Согласно статистике, в России каждый год диагностируется около 400–500 новых случаев инсульта. Они бывают двух разновидностей:
• Ишемический – когда нарушение мозгового кровообращения возникает из-за сужения просвета сосуда. Например, это может быть вызвано тромбозом. Ишемический инсульт является наиболее распространенной формой: на него приходится 80–85% всех случаев.
• Геморрагический инсульт возникает в результате кровоизлияния в мозговую ткань. Он встречается реже по сравнению с ишемическим, но и прогноз при нем зачастую менее благоприятный.
Существует еще «лайтовая» версия инсульта – транзиторная ишемическая атака. Кровоснабжение мозга нарушается временно, симптомы более мягкие. Но это отнюдь не безобидное состояние: если оно возникло, то в будущем с высокой вероятностью произойдет «настоящий» инсульт.
Хронические сосудистые заболевания нервной системы
При хронических сосудистых заболеваниях головного мозга нарушение мозгового кровообращения нарастает постепенно, симптомы усиливаются в течение длительного времени. Эти заболевания опасны тем, что фактически представляют собой «бомбу замедленного действия». Многие из них со временем способны привести к инсульту.
Существует много видов хронических сосудистых патологий мозга. Наиболее распространенные:>
• Дисциркуляторная энцефалопатия – поражение ткани мозга в результате хронического нарушения кровоснабжения и кислородного голодания. Это заболевание может долго протекать в виде астении (церебрастении) – синдрома хронической усталости, и поэтому установить правильный диагноз на ранних стадиях бывает очень сложно. Впоследствии присоединяются неврологические расстройства, нарушения памяти, внимания, мышления.
• Сосудистая деменция – ухудшение когнитивных (познавательных) способностей в результате нарушения кровоснабжения головного мозга. Такие больные испытывают проблемы с памятью, вниманием, мышлением. Им сложно обучаться чему-то новому, параллельно утрачиваются прежние знания и навыки. В финале человек становится глубоким инвалидом, который не может выполнять элементарных повседневных действий, обслуживать себя.
• Церебральные аневризмы – аномальные расширения сосудов головного мозга, при которых на них образуются выпячивания, «грыжи». Обычно они не вызывают симптомов, пока не увеличатся очень сильно или не разорвутся. При больших аневризмах сосудов головного мозга могут беспокоить боли в области глаза, онемение и паралич мышц лица с одной стороны, расширение зрачка, двоение в глазах.
• Атеросклероз сосудов головного мозга – состояние, при котором на стенках сосудов растут атеросклеротические бляшки, перекрывающие их просвет. На начальных стадиях заболевание проявляется в виде головных болей, шума в ушах, «тумана» в голове, ухудшения памяти. В дальнейшем развивается картина дисциркуляторной энцефалопатии, сосудистой деменции.
• Артериовенозные мальформации – патологические сообщения между артериями и венами. Они встречаются в разных частях тела, но наиболее опасны в головном мозге. В ряде случаев эта патология протекает бессимптомно. Некоторых людей беспокоят головные боли. Примерно в четверти случаев возникают эпилептические припадки, неврологические нарушения. У аномальных сосудов тонкие стенки, поэтому высок риск их разрыва. Это приводит к кровоизлиянию в мозг – геморрагическому инсульту.
Факторы риска, о которых важно знать

Многие цереброваскулярные патологии – удел людей старшего возраста. Это один из основных факторов риска, на который, к сожалению, невозможно повлиять. Играет роль и наследственность. Иногда заболевание развивается в молодом возрасте, а у некоторых людей кровеносные сосуды сохраняются в отличном состоянии до глубокой старости, несмотря на не самый правильный образ жизни и вредные привычки. На это влияют гены. Также риск развития этих патологий в некоторой степени зависит от этнического происхождения и пола.
Но есть и немало факторов риска, на которые можно повлиять и защитить себя:
• Курение и частое употребление алкоголя.
• Низкая физическая активность.
• Нездоровое питание. На здоровье сердечно-сосудистой системы плохо влияет «западный» рацион, в котором много пищи, богатой жирами.
• Ожирение – фактор риска, связанный с двумя предыдущими.
• Невнимательное отношение к своему здоровью.
Элементарный контроль артериального давления и анализ на липиды крови помогают вовремя выявить артериальную гипертонию, атеросклероз. При своевременно начатом лечении можно предотвратить и сильно отсрочить осложнения этих состояний. Но, к сожалению, далеко не все люди регулярно проверяют свое здоровье.
Тревожные звоночки: при каких симптомах необходимо обратиться к врачу?
Хронические нарушения мозгового кровообращения очень коварны, потому что они могут долго протекать бессимптомно, далеко не всегда своевременно диагностируются, а в финале способны приводить к тяжелым, опасным для жизни осложнениям. Поэтому важно обращать внимание на некоторые симптомы и, при их возникновении, своевременно обращаться к врачу.
Признаки хронического нарушения кровотока в мозговых сосудах:
• повышенная утомляемость и снижение работоспособности;
• частые головные боли;
• головокружения;
• шум в ушах;
• «туман» в голове;
• «мушки» перед глазами;
• частые перепады настроения;
• ухудшение памяти;
• слабость в руках и ногах;
• шаткость походки.
Кроме того, людям старшего возраста нужно обзавестись тонометром и регулярно контролировать уровень артериального давления. Если оно повышено, необходимо обратиться к врачу. Важно! Артериальная гипертония зачастую долго протекает без симптомов. Даже когда артериальное давление «зашкаливает», человек может этого совершенно не чувствовать.
Как диагностируют сосудистые заболевания головного мозга?
При подозрении на одно из таких заболеваний в первую очередь врач-невролог проводит осмотр, выявляет все имеющиеся неврологические нарушения и составляет план обследования. Оно может включать следующие методы диагностики:
• Ангиография сосудов головного мозга. Через иглу кровеносные сосуды заполняют рентгеноконтрастным раствором и выполняют рентгеновские снимки. При этом артерии становятся хорошо видны, и заметны места их сужения.
• Дуплексное сканирование сонных артерий. Это разновидность ультразвукового исследования. Во время процедуры оценивают параметры кровотока. На экране аппарата, в зависимости от направления движения крови, видны пятна разных цветов. Дуплекс помогает выявить атеросклеротическое поражение, тромбы и другие патологии.
• Компьютерная томография с контрастированием сосудов. Напоминает ангиографию, только во время нее вместо обычной рентгенографии выполняют КТ.
• Электроэнцефалография (ЭЭГ). На кожу головы помещают специальные электроды, и они регистрируют электрические импульсы в головном мозге. Это исследование помогает выявить нарушения в нервной системе, возникшие в результате ухудшения кровоснабжения.
• Магнитно-резонансная томография. Данный вид диагностики очень хорошо подходит для исследования головного и спинного мозга. Он позволяет создавать трехмерные изображения и выявлять различные патологии. Во время МРТ в мозговые сосуды также может быть введен контрастный раствор.
Современные методы лечения цереброваскулярных патологий
Во что мы верим: мифы и правда о вакцинации от коронавируса
На данный момент в России от коронавирусной инфекции привито 34% населения при необходимости вакцинировать от 80%. Совместно с Национальным обществом профилактической кардиологии и НМИЦ «Кардиологии» концерн Bayer в рамках социально-образовательной программы «Пульс жизни» провел опрос, чтобы узнать, что именно мешает россиянам прививаться.
Чего боимся
37 % — умереть от вакцины
36 % — неэффективности вакцин, потому что их «слишком быстро» создали
33 % — бесполезности вакцин из-за постоянной мутации COVID-19
При этом именно в отношении сердечно-сосудистых заболеваний встречается большее количество различных предубеждений, связанных с вакцинацией, например:
14 % — вакцины часто «вызывают воспаление сердца»
27 % — после вакцинации высокая частота тромбозов и ишемического инсульта
29 % — у тех, кто привился, возрастает риск умереть от инсульта
34 % — людям с сердечно-сосудистыми заболеваниями вообще нельзя прививаться от COVID-19
Мифы развеивают ведущие специалисты в области медицины
«Сердечно-сосудистые заболевания являются фактором риска более тяжелого течения инфекции и, соответственно, неблагоприятных исходов. Вакцинация – главная защита от COVID-19, а возможные побочные реакции на прививку не сравнятся с реальными рисками и возможным тяжелым течением инфекции, которые возникают в силу наличия сопутствующих болезней системы кровообращения», – отметил генеральный директор ФГБУ «НМИЦ Кардиологии» Минздрава России, главный внештатный специалист кардиолог Минздрава России Центрального, Уральского, Сибирского и Дальневосточного федеральных округов, Сергей Анатольевич Бойцов.
«Люди с диабетом составляют повышенную группу риска заболеваемости коронавирусом. Тем не менее, среди больных диабетом существует мнение о том, что если у пациента высокий сахар крови, то ему нельзя вакцинироваться. На самом деле, лицам с этим сопутствующим заболеванием, так же, как и с наличием сердечно-сосудистых патологий, необходимо вакцинироваться в первую очередь! Только прививка может спасти от возможных рисков, связанных с коронавирусной инфекцией», – сообщила заместитель директора и директор Института Диабета ФГБУ «НМИЦ эндокринологии» Минздрава России, Шестакова Марина Владимировна.
«Риск развития сердечно-сосудистых осложнений после прививки против COVID-19 – 1 на 1 000 000, в то время как риск развития осложнений и смерти от COVID-19 несоразмерно выше. Причем при наличии у пациентов с COVID-19 артериальной гипертонии риск смерти выше в 2,5 раза, а при наличии ишемической болезни сердца риск – выше в 5 раз. Именно поэтому абсолютно всем, и особенно пациентам с сердечно-сосудистыми заболеваниями, так важно вакцинироваться. Нужно бояться не прививки, а новой коронавирусной инфекции, ее жизнеугрожаюших осложнений и отдаленных последствий. Моя основная рекомендация всем – вакцинируйтесь!», – сказала заместитель генерального директора по научно-аналитической работе и профилактической кардиологии ФГБУ «НМИЦ кардиологии» Минздрава России, Погосова Нана Вачиковна.
«Многие говорят о том, что иммунитет после перенесенной инфекции лучше, чем после вакцинации, и это правда. Однако никто не говорит о том, что после коронавирусной инфекции можно НЕ выжить, СТАТЬ инвалидом или существенно снизить качество жизни! Все рассматривают побочные эффекты прививки под увеличительным стеклом, а ее преимущества не замечают», – отметила заместитель директора по клинической работе ФБУН Центральный НИИ эпидемиологии Роспотребнадзора, Плоскирева Антонина Александровна.
«Bayer на протяжении 8 лет в рамках социально-образовательной программы «Пульс Жизни» проводит проекты, направленные на повышение уровня знания населения о рисках, связанных с ССЗ. В период пандемии вопросы профилактики ССЗ становятся особенно острыми, поэтому мы активно поддерживаем программы по популяризации самого эффективного инструмента в борьбе с COVID-19 – вакцинации. Мы также считаем важным проводить информационные кампании не только для населения, но и для своих сотрудников: сейчас уровень вакцинации в Bayer превышает 60 %», – прокомментировала директор по коммуникациям, связям с государственными и общественными организациями и устойчивому развитию компании Bayer, Ирина Николаевна Лаврова.
В 2020 году в рамках программы «Пульс жизни» при поддержке Российского кардиологического общества (РКО) был запущен онлайн-тест «Измерь возраст своего сердца!», который прошли 198 000 раз. Тест призван предупредить о возможных рисках сердечно-сосудистых заболеваний и стимулировать к принятию необходимых профилактических мер.
Онлайн-тест доступен для прохождения по ссылке: https://www.heartbeatrussia.ru/en/node/231
Положительный момент
В рамках исследования также было выявлено, какие положительные изменения возникли в жизни людей во время пандемии. Большинство опрошенных отметили, что стали больше времени уделять своему здоровью (26 %), чаще стали общаться с близкими (22 %), начали работать удаленно (19 %) и заниматься любимым хобби (17 %).
______________
Справка об опросе
В сентябре 2021 года исследовательско-консалтинговая компания IFORS провела онлайн-опрос 1 208 трудоспособных людей в возрасте от 21 до 60 лет, проживающих в различных федеральных округах России с целью выяснить популярность мифов о вакцинации от коронавирусной инфекции. Опрос состоял из 12 вопросов, направленных на определение самых популярных мифов о вакцинации, выяснение источников формирования мифов и степени доверия к ним, изучение мифов о вакцинации, связанных с сердечно-сосудистыми заболеваниями и положительных изменений в жизни людей за время пандемии.