что лучше хайрабезол или ребагит
СРАВНИТЕЛЬНЫЙ АНАЛИЗ ЭФФЕКТИВНОСТИ ИНГИБИТОРОВ ПРОТОННОЙ ПОМПЫ В ЛЕЧЕНИИ ЭЗОФАГИТА У ПОЖИЛЫХ
УДК: 615.03:616-008.6
Г.Р. Сорока, Т.А. Панина, Н.В. Долгенко
Рудненская городская поликлиника
В статье проведена сравнительная эффективность и переносимость трех ингибиторов протонной помпы, стандартно используемых в краткосрочной терапии эзофагитов у 101 пожилого пациента. Установлено, что пантопразол и рабепразол значительно более эффективны у пожилых пациентов, чем омепразол, в заживлении эзофагита и лучше и быстрее купируют симптомы гастроэзофагеальной рефлюксной болезни. Инфицирование H. pylori не оказывает влияния на коэффициент заживления эзофагита по результатам краткосрочного курса терапии ингибиторами протонной помпы.
Ключевые слова: пожилой возраст, эзофагит, ингибитор протонной помпы.
Пожилой возраст является значимым фактором риска развития серьезных эзофагитов [1], имеющих хроническое течение и сопровождающихся многочисленными жалобами. Клинические проявления эзофагита у пожилых пациентов существенно отличаются от таковых в молодом и зрелом возрасте. Действительно, пожилых пациентов значительно реже беспокоят классические симптомы, такие как изжога, отрыжка кислым и/или боль в эпигастрии. С возрастом гораздо чаще встречаются такие неспецифические симптомы, как отсутствие аппетита, снижение массы тела, анемия и/или рвота [2]. Вследствие этого диагноз рефлюкс-эзофагита может быть пропущен у пожилых людей, также у значительного числа пациентов заболевание может протекать субклинически.
Лечение эзофагита основано на подавлении продукции соляной кислоты с помощью антисекреторных препаратов. Ингибиторы протонной помпы (ИПП) являются широко используемой группой препаратов, и их эффективность и безопасность продемонстрирована у пациентов пожилого возраста в разных исследованиях [3]. На современном рынке представлены 5 ИПП: омепразол, лансопразол, рабепразол, пантопразол и эзомепразол. В доступной литературе имеются публикации, оценивающие различия фармакокинетики и фармакодинамики этих препаратов в зависимости от возраста пациентов [4]. Однако неизвестно, связаны ли эти особенности с клиническим (т.е. заживляющим) эффектом и/или лишь купированием симптомов, особенно в силу описанных выше причин это трудно выявить у пожилых пациентов.
Цель исследования — сравнение клинической эффективности и переносимости трех ИПП при краткосрочном курсе терапии эзофагита у пациентов пожилого возраста.
Материалы и методы исследования. Исследование проводилось как открытое многоцентровое рандомизированное, включающее пожилых пациентов, которым для верификации диагноза проводилась эзофагогастродуоденоскопия (ЭГДС). Исследование выполнено согласно Хельсинской декларации и стандартам GSP (хорошей клинической практике). Критерии включения в исследование: возраст старше 65 лет; эндоскопически верифицированный диагноз эзофагита согласно классификации Савари–Миллера [1]. Критерии исключения: наличие синдрома Золлингера–Эллисона в анамнезе; пилорический стеноз; наличие в анамнезе оперативных вмешательств на пищеводе и/или в желудочно-кишечном тракте – ЖКТ (исключая аппендэктомию и холецистэктомию); наличие злокачественных новообразований ЖКТ. Также в исследование не включали пациентов, получающих антациды, сукральфат, прокинетики, Н2-блокаторы гистамина и/или ИПП более чем 7 дней в течение 4 нед перед началом исследования.
Во время 1-го визита фиксировались демографические показатели, собирался анамнез, выяснялись клинические симптомы, применение нестероидных противовоспалительных (НПВП) и антисекреторных препаратов. Если данные пациента соответствовали условиям исследования, то пациенту выполнялась ЭГДС для диагностики острого эзофагита (основной критерий включения в исследование). После 2-месячного лечения проводилась повторная ЭГДС для оценки заживления эзофагита и эффективности терапии. Во время проведения курса лечения у всех пациентов фиксировались побочные эффекты. Побочные эффекты были градированы исследователем как «несвязанные», «вряд ли связанные», «возможно связанные», или «вероятно связанные» с лечением.
Рефлюкс-эзофагит был эндоскопически верифицирован при наличии эпителиального дефекта согласно классификации Савари–Миллера [1], включающей в себя 4 степени: не сливающиеся эрозии; сливающиеся эрозии; повреждение, распространяющееся на всю окружность нижней трети пищевода; глубокая язва или эзофагит с осложнениями (стеноз и/или кровотечение).
Во время эндоскопического исследования у пациентов были взяты 6 биоптатов: 3 из антрального отдела и 3 из тела желудка. Два антральных биоптата и 2 желудочных были использованы для гистологического анализа. Для гистологического исследования биоптаты немедленно фиксировали в буферизованном нейтральном формалине и помещали в парафин. Для диагностики H. pylori препараты окрашивали гематоксилином и эозином и модифицировали по Гимзе. Уровень инфицированности был оценен согласно Сиднейской классификации [5]. Пациентов считали не инфицированными H. pylori, если данные гистологии были отрицательными; пациенты считались инфицированными H. pylori, если гистология была положительной [5].
Симптомы были оценены во время структурированного интервью. У пациентов были выяснены основные симптомы, т.е. наличие отрыжки кислым, изжоги, и другие признаки гастроэзофагеальной рефлюксной болезни (ГЭРБ), включая и патогномоничные для пациентов пожилого возраста: боль в эпигастрии, дисфагию, рвоту и анемию (потеря ≥3 г гемоглобина за последние 3 мес). Симптомы отмечались как отсутствующий/существующий.
Пациенты, включенные в исследование, были разделены на 3 группы в зависимости от ИПП, принимаемого в течение 2 мес: омепразол (20 мг/сут), пантопразол (Контролок) 40 мг/сут и рабепразол (Париет) 20 мг/сут. Все ИПП принимались утром натощак перед завтраком. Пациентам, инфицированным H. pylori, были назначены ИПП и 2 антибиотика: амоксициллин 1 г 2 раза в день и кларитромицин 250 мг 2 раза в день или метронидазол 250 мг 4 раза в день ежедневно в течение 7 дней [2].
Статистический анализ был выполнен посредством «SPSS. 13». Результаты оценивали с использованием обоих видов анализа – «per protocol» (PP) и «intention-to-treat» (ITT), а также 95% доверительных интервалов (95% CI). ITT-сообщество определяли как всех первоначально зарегистрированных пациентов, получивших в ходе исследования одну дозу препарата. Статистический анализ выполняли с использованием точного теста (связь коэффициента заживления с инфицированием H. pylori и наличием симптоматики). Статистически достоверное значение определено как p
Подводные камни длительной кислотосупрессии ингибиторами протонной помпы
Обзор суммирует последние литературные данные об ожидаемых и новых неожиданных нежелательных эффектах ингибиторов протонных помп и наиболее значимых межлекарственных взаимодействиях на уровне абсорбции/метаболизма.
This review summarizes the recent literature on the potential expected and new unexpected side-effects of proton pump inhibitors and the most important absorption/metabolism drug-drug interactions.
Кислотозависимые заболевания представляют большую группу страданий, требующих зачастую пожизненной кислотосупрессивной терапии. С позиции патогенеза, прогнозируемой эффективности и безопасности, рациональным выбором для длительной терапии гастроэзофагеальной рефлюксной болезни, эпигастрального болевого синдрома, профилактики НПВП-гастропатии, лечения синдрома Золлингера–Эллисона является класс препаратов, названных «ингибиторы протонного насоса или помпы» (ИПП). В Анатомо-терапевтическо-химической международной системе классификации лекарственных средств (АТХ) эта группа препаратов имеет код A02BC и входит в раздел A02B «Противоязвенные препараты и препараты для лечения гастроэзофагеального рефлюкса» [1]. В Российской Федерации зарегистрировано 5 лекарственных средств: омепразол, лансопразол, пантопразол, рабепразол и эзомепразол [2].
ИПП относятся к наиболее часто назначаемым препаратам. Так, в 2009 г. около 21 млн человек в США принимали ИПП. Большинство пациентов лечились ИПП более 180 дней [3]. Результаты клинических исследований подтвердили их хорошую переносимость. В рамках экспериментов доказан широкий терапевтический диапазон ИПП. Так, разовые пероральные дозы омепразола до 400 мг не вызывали каких-либо тяжелых симптомов. При приеме взрослыми 560 мг омепразола отмечалась умеренная интоксикация. Однократное применение эзомепразола внутрь в дозе 80 мг не вызвало каких-либо симптомов. Повышение дозы до 280 мг сопровождалось общей слабостью и симптомами со стороны желудочно-кишечного тракта. Максимальная суточная доза рабепразола, принятая преднамеренно, составила 160 мг с минимальными нежелательными явлениями, не потребовавшими лечения [2].
Как и другие лекарственные препараты, ИПП не лишены побочных эффектов. Побочным эффектом считается любая реакция организма, возникшая в связи с применением лекарственного препарата в дозах, рекомендуемых инструкцией по его применению [4]. В ходе клинических исследований были зафиксированы неспецифические неблагоприятные нежелательные эффекты, слабо или умеренно выраженные, преходящего характера. Наиболее часто (отметили от ≥ 1/100 до
Н. В. Захарова, доктор медицинских наук, профессор
ГБОУ ВПО СЗГМУ им. И. И. Мечникова МЗ РФ, Санкт-Петербург
Осложнения после прекращения приема ингибиторов протонной помпы и антагонистов гистаминовых рецепторов типа 2
» data-image-caption=»» data-medium-file=»https://unclinic.ru/wp-content/uploads/2021/08/oslozhnenija-posle-prekrashhenija-priema-ingibitorov-protonnoj-pompy-i-antagonistov-gistaminovyh-receptorov-tipa-2-900×600.jpg» data-large-file=»https://unclinic.ru/wp-content/uploads/2021/08/oslozhnenija-posle-prekrashhenija-priema-ingibitorov-protonnoj-pompy-i-antagonistov-gistaminovyh-receptorov-tipa-2.jpg» title=»Осложнения после прекращения приема ингибиторов протонной помпы и антагонистов гистаминовых рецепторов типа 2″>
Александр Попандопуло, студент медицинского института УЛГУ. Редактор А. Герасимова
Ингибиторы протонной помпы (ИПП) — класс современных препаратов, подавляющих выработку соляной кислоты слизистой желудка. ИПП в течение многих лет неизменно входят в топ-10 рецептов и самых покупаемых лекарств в Европе.
Когда назначаются ингибиторы протонной помпы
ИПП незаменимы в терапии кислотозависимых заболеваний органов ЖКТ (пищевода, желудка, двенадцатиперстной кишки). Лекарства блокируют протонную помпу обкладочных клеток слизистой желудка, уменьшая, таким образом, секрецию соляной кислоты.
К широкому использованию ингибиторов протонной помпы в развитых странах приводит распространенность рефлюксной болезни, функциональной диспепсии и повреждений ЖКТ, вызванных действием нестероидных противовоспалительных препаратов (НПВП). ИПП назначают больным с язвами пищевода, желудка и двенадцатиперстной кишки и при выявлении Helicobacter pylori.
Ингибиторы протонной помпы эффективны, дают быстрый эффект, но как показывают результаты различных исследований, длительный прием таких лекарств связан с негативными последствиями. По заявлениям FDA (США) и немецких ученых, при длительном приеме или высокой дозировке ИПП повышаются риски переломов костей и позвоночника, развития Clostridium difficile-ассоциированной диареи, гипомагниемий, деменции, пневмонии. Этот факт вынуждает пациентов прекращать лечение.
Чем опасно резкое прерывание приема ИПП и H2RAs
На практике, многие пациенты, постоянно принимающие ИПП и антагонисты рецепторов гистамина типа 2 (H2RAs), после отказа от препарата имеют проблемы со здоровьем. У больных наблюдается рецидив симптомов — изжоги, кислой отрыжки, диспепсии, связанных с увеличением секреции HCl. Поэтому возникает клиническая необходимость повторного включения в терапию препарата, ингибирующего (подавляющего) секрецию соляной кислоты.
Рецидив симптомов после прекращения фармакотерапии затрагивает до 70% больных, постоянно принимающих ингибиторы протонной помпы. При этом доза и способ терапии не играют роли. Например, по данным результатов исследований, усиление симптомов наблюдалось у каждого третьего пациента с рефлюксной болезнью, лечившегося низкими дозами ИПП, вводимыми по требованию.
Естественно, что появление неприятных симптомов вызывает беспокойство у пациента и побуждает к возобновлению фармакотерапии, что может объяснить повышенное потребление ИПП и склонность к их постоянному применению.
Эффект возврата гиперсекреции кислоты определяемый как увеличение секреции (первичной или стимулированной) HCl после ингибирующей терапии выше значений, отмечаемых до фармакотерапии H2RAs, вторичный по отношению к терапии PPI, был впервые описан 30 лет назад. Состояние наблюдалось у подопытных крыс, которым давали омепразол в течение 3-х месяцев. Затем подобные симптомы выявили у пациентов, получавших омепразол при лечении рефлюкс-эзофагита и инфекции Helicobacter pylori (H. pylori).
Эффект возврата ГК после окончания терапии разными ИПП доказывает, что именно так работают все ингибиторы протонного насоса. Подобный эффект также наблюдался после приема H2RAs даже у здоровых добровольцев, не инфицированных H. pylori и без симптомов патологий ЖКТ.
Группа уч. Реймера провела эксперимент. Ученые распределили 120 испытуемых на 2 группы:
В группе, принимавшей ИПП, 44% испытуемых сообщили о появлении изжоги, кислотной отрыжке и диспепсии на 9-12-й неделях. В первой группе такие симптомы оказались у 15% человек.
Подобные исследования провела группа уч. Никлассона, выявив, что после прекращения четырехнедельного приема пантопразола, уже в первую неделю у 44% здоровых добровольцев началась диспепсия. Выраженность диспепсии коррелировала с первичной и стимулируемой едой секрецией гастрина (желудочный гормон) в конце приема пантопразола. Легкие и умеренные симптомы, приписываемые синдрому возврата гиперсекреции кислоты (ЭВГК) у здоровых добровольцев появлялись через 5-14 дней и длились в среднем 4-5 дней.
Считается, что возврат гиперсекреции является результатом ятрогенной гипохлоргидрии (недостаточность соляной кислоты), которая в механизме отрицательной обратной связи увеличивает секрецию гастрина G-клетками в желудке для противодействия повышению рН желудочного содержимого.
Клетки оболочки имеют рецепторы для гистамина и ацетилхолина, а рецептор для гастрина в основном расположен на энтерохромаффиноподобных (ECL) клетках, расположенных рядом с клетками оболочки. Производство гистамина зависит от массы клеток ECL, регулируемых гастрином. Гистамин стимулирует секрецию HCl путем активации гистаминовых рецепторов клеток желудка 2 типа.
Ингибиторы протонной помпы влияют на последнюю стадию HCl независимо от секреторных раздражителей, вызывая значительное и длительное (по сравнению с периодом полувыведения препарата) изменение рН желудочного сока. Гастрин стимулирует энтерохромаффиноподобные клетки и секрецию гистамина, что, однако, не увеличивает секрецию HCl, поскольку препарат блокирует протонные насосы. Однако стимуляция пролиферации клеток HCl после прекращения приема препарата длится дольше, чем эффект ИПП.
В патогенезе важно увеличить как количество, так и активность ECL-клеток. Гастрин оказывает трофическое действие на клетки ECL и клетки оболочки, что способствует временному увеличению секреции HCl. У пациентов, принимающих омепразол в течение 90 дней, концентрация гистамина в слизистой оболочке желудка увеличивается и H2RAs действуют меньше.
При постоянном лечении ИПП уровень гастрина повышается в 1-3 раза, сопровождаясь гиперплазией клеток ECL. При длительном наблюдении у больных наблюдалось умеренное увеличение плотности клеток HCl в слизистой оболочке желудка в течение первых 3 лет приема ИПП. Уровни гастрина были выше до и после у больных, ранее принимавших ИПП, чем у здоровых, и выше у женщин, чем у мужчин.
Инфекция H. pylori может увеличить риск гиперплазии клеток ECL (интерлейкин 1 является мощным ингибитором секреции HCl).
После прекращения кратковременного приема ИПП концентрация гастрина возвращается к исходным значениям. В исследовании группы уч. Никлассона и др. нормализация уровня гастрина и гистамина произошла на 6-й неделе. Синдром гиперсекреции длился примерно 2-3 месяца после окончания лечения.
Более длительное лечение продлевает этот срок за счет увеличения массы клеток слизистой оболочки, как при гастриноме (опухоль, продуцирующая гастрин), уменьшая вероятность снижения дозы ИПП. Если ИПП использовались в течение 1-25 дней, то гиперсекреции не наблюдалось в отличие от терапии в течение 56-90 дней.
Группа уч. Гиллена зафиксировала синдром гиперсекреции уже после 56 дней лечения омепразолом. Уч. Фоссмарк, проанализировав данные по гиперситимуляции у пациентов, принимающих ИПП более года, заявил, что повышенная секреция HCl сохраняется выше 8 недель, но ниже 26 недель.
Сообщалось об индуцированной гиперсекреции через 60-64 часа после прекращения месячного приема ранитидина. Диспепсия у здоровых добровольцев длилась в среднем 2 дня и была наиболее тяжелой на второй день после ранитидина.
Что касается антагонистов гистаминовых рецепторов типа 2, то у больных симптомы гиперсекреции после окончания лечения H2RAs возникают даже после кратковременного приема и длятся в течение нескольких дней. Это при сравнении с ИПП объясняется различным механизмом действия, более слабым ингибированием секреции HCL и тахифилаксией при регулярном приеме этих препаратов.
Подобно конкурентным антагонистам, влияющим на другие органы, внезапное прекращение приема H2RAs вызывает чрезмерную реакцию слизистой, но она невелика и недолговечна. В ее корне лежит гипергастринемия, которая сначала увеличивает выработку гистамина путем индукции фермента гистидиндекарбоксилазы. В то же время повышенное высвобождение гистамина снижает реакцию гистаминового рецептора 2 типа на конкурентный антагонист, что объясняет развитие толерантности при лечении H2RAs, тем самым снижая влияние гастрина на секрецию HCl.
Как правило, возникновение эффекта гиперсекреции после окончания приема H2RAs приписывают повышению активности клеток ECL, но основа процесса в этом случае лежит в первую очередь в повышении регуляции гистаминового рецептора типа 2.
Рекомендации по прекращению приема ингибиторов протонной помпы
Пациентам, которым не требуется непрерывный прием ИПП, должны выписываться минимально возможные дозы этих лекарств. В случае длительного лечения рекомендуется постепенное снижение дозы таких лекарств.
Конкретных рекомендаций о том, как именно снижать дозу препаратов нет. В основном в источниках указано, что при терапии рефлюксной болезни желательно снижать дозу ИПП на 50% каждые 2-4 недели.
Пациенты, которым не требуется постоянная фармакотерапия ингибиторами протонной помпы и H2RAs, должны знать, что симптомы, связанные с повышенной секрецией HCl после окончания лечения, не равносильны рецидиву. Они преходящи и постепенно исчезнут.
Возврат гиперсекреции соляной кислоты также возможен при приеме антацидов. Симптомы могут возникнуть через час после введения стандартной дозы препарата, но это бывает редко, поэтому в период ожидания нормализации секреции HCl, в случае длительных неприятных симптомов, может быть рекомендован прием антацидов.
Лекарственные поражения тонкой и толстой кишок
В этой статье продолжаем разговор о заболеваниях различных отделов желудочно-кишечного тракта, возникающих в ходе лечения препаратами группы нестероидных противовоспалительных средств (НПВП). Лекарственные поражения тонкой и толстой кишок — тема настоящей статьи.
При длительном приеме НПВП, особенно в возрасте старше 65 лет, у 60-70 % больных развивается бессимптомное поражение слизистой оболочки тонкой кишки (энтеропатия), которое сопровождается кровопотерей и потерей белка, что в свою очередь приводит к снижению гемоглобина крови (железодефицитной анемии) и альбумина.
Хотя известно, что тонкая кишка является органом, где проходят последние этапы пищеварения и всасывание пищевых ингредиентов, но она является и областью хронической кровопотери у больных, принимающих НПВП. Потеря крови может быть от 1 до 10 мл в сутки, что нарушает обмен железа и приводит к развитию анемии. Не менее часто такие осложнения возникают при приеме малых доз аспирина, назначаемых с целью профилактики сердечно-сосудистых и церебральных заболеваний.
Ранее было показано, что аспирин-индуцированные энтеропатии могут развиться при краткосрочном приема аспирина в течение 1-2 недель, в том числе и в кишечнорастворимой форме его и в виде свечей. Такие повреждения слизистой как петехии (точечные кровоизлияния), эрозии встречаются в 20-60% случаев и более серьезные – язвы до 10%.
Причины повреждения
В настоящее время предложена теория многофакторного повреждения слизистой тонкой и толстой кишки (энтероколопатии).
Первым повреждающим фактором являются сами препараты НПВП и аспирина и их метаболитов, которые могут непосредственно действовать на клетки слизистой тонкой и толстой кишок (энтероциты и колоноциты) и нарушать барьерную функцию слизистой и повышать ее проницаемость для бактерий и токсинов. Считается, что развитие анемии является маркером повышенной проницаемости слизистой и воспаления тонкой кишки у больных, длительно принимающих НПВП.
Токсины являются вторым повреждающим фактором, вызывающим местный воспалительный процесс, который усугубляется агрессивным действием желчи и ферментов, пищей и бактериями, находящимися в просвете кишечника. Местное воспаление способствует повышению кишечной проницаемости для желчных кислот и метаболитов НПВП, что повреждает клетки слизистой оболочки кишечника.
Важным фактором повреждения слизистой является изменения микробиоты (микрофлоры) кишечника. Показано, что грамм-отрицательные микроорганизмы усиливают неблагоприятное эффект НПВП на слизистую, а пробиотики (лактобациллы и бифидобактерии) защищают слизистую. Кроме того, некоторые микроорганизмы в процессе своей жизнедеятельности выделяют фермент глюкуронидазу, под воздействием которой разрушаются НПВП и их метаболиты и, всасываясь, увеличивают неблагоприятный эффект воздействия на слизистую кишечника.
Важным является тот факт, что применение антисекреторных препаратов, снижающих кислотность желудочного сока (ИПП, Н2блокаторы гистамина), которые назначаются часто одновременно с НПВП, способствуют избыточному росту, изменению состава и качества микроорганизмов в просвете кишечника. Применение этих препаратов при поражении нижних отделов желудочно-кишечного тракта не только не предотвращают, но поддерживают неблагоприятное воздействие НПВП на слизистую кишечника.
У людей старше 65 лет поражение кишечника при приеме НПВП увеличивается в 4 раза, при приеме Н2 блокаторов гистамина – в 4 раза, ИПП – в 5 раз, избыточный рост в кишечнике грамм-отрицательной флоры увеличивает риск в 6.5 раз.
В развитии энтеропатии могут иметь значение снижение защиты слизистой тонкой кишки и прежде всего простагландинов (о которых мы подробно говорили в статье «Лекарственные поражения желудка«), а также сосудистые поражения тонкой кишки.
Клинические проявления
Длительный приём НПВП и аспирина или их сочетание может сопровождаться диареей (поносами), снижением массы тела, слабостью, недомоганием, болями в животе, снижением аппетита, связанными с нарушениями всасывания железа, низким гемоглобином и недостатком витамина В12. Но чаще случаи энтеропатий протекают бессимптомно или невыраженными клиническими проявлениями (в 60-70 % случаев).
Несколько слов о причинах развитии дефицита железа при НПВП-энтеропатиях. Известно, что часто при назначении НПВП как защита слизистой назначаются антисекреторные препараты (чаще ингибиторы протонной помпы — ИПП), которые снижают кислотность желудочного сока и тем самым затрудняют переход 3-валентного железа, содержащегося в пище в 2-валентное, которое во много раз быстрее всасывается в тонкой кишке. Возникает недостаток всасывания железа в кишечнике при его дефиците. У пациентов с энтеропатиями снижается аппетит вследствие активного воспаления в слизистой тонкой кишки или нарушений в желудке и как результат уменьшение приема пищи.
Диагностика НПВП и аспирин-индуцированной энтеропатии
Общий алгоритм
Проведение обычных гастродуоденоскопии и колоноскопии выявляет источник кровотечения около 5% случаев.
Видеокапсульная эндоскопия
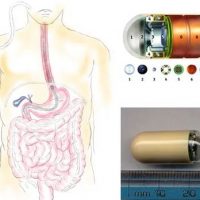
Согласно современным данным при лечении НПВП и аспирином наблюдаются повреждения кишечного тракта в виде изъязвлений у 30-40% случаев, кровотечения и анемия – у 1/3 больных и воспалительные повреждения слизистой оболочки кишки более чем у 2/3 пациентов. У пациентов, принимавших НПВП на протяжении 3 месяцев, повреждение слизистой оболочки кишечника наблюдается более чем в 50% случаев (по данным капсульной эндоскопии).
На сегодняшний день число кровотечений из верхних отделов желудочно-кишечного тракта за последнее десятилетие уменьшилось в два раза, но количество кишечных кровотечений возросло в два раза. До 40% кровотечений в желудочно-кишечном тракте приходится на кишечник, к которым приводят даже короткие курсы приема НПВП и малые дозы аспирина. При сочетании приема НПВП и ацетилсалициловой кислоты (аспирина) чаще возникают кишечные кровотечения, чем желудочные.
Профилактика и лечение НПВП/аспирин – энтероколопатий
В настоящее время обсуждаются различные подходы к профилактике НПВП поражений слизистой кишечника. Испытываются препараты различных групп:
Ребамипид (Ребагит)
Одним из немногих препаратов, доказавших свою клиническую эффективность в предупреждении НПВП поражения как верхних отделов желудочно-кишечного тракта, так и нижних отделов, является Ребамипид (Ребагит) – индуктор синтеза эндогенных простагландинов, стимулятор функции защиты слизистой желудочно-кишечного тракта (ЖКТ).
Свойства Ребагита
Клинические и собственные результаты использования этого препарата позволяют еще раз обратить внимание на положительные свойства его для предупреждения и лечения НПВП/аспирин индуцированных поражений слизистой кишечника (энтеро- и колопатий):
С помощью капсульной видеоэндоскопии доказана способность в 4 раза уменьшить риск развития повреждений слизистой тонкой кишки у добровольцев, принимающих Диклофенак (Вольтарен) + ИПП.
Исследования подтвердили способность препарата предупреждать повреждения кишечника при проведении монотерапии НПВП, при частом использовании в клинической практике НПВП+ ИПП, НПВП/аспирин+ИПП.
Результаты исследований по данным капсульной эндоскопии показали, что препарат достоверно способствует заживлению повреждений при НПВП-индуцированной энтеропатии, профилактизирует появление новых повреждений, улучшает обменные (метаболические) процессы в слизистой оболочке кишечника, повышая уровень белка.
Результаты исследований
Интересны исследования, проведенные зарубежными учеными в последние годы. Не была доказана способность ИПП (в частности, лансопразола) профилактизировать НПВП-индуцированные поражения кишечника.
В 2013 году было установлено, что омепразол (ИПП) не оказывает протективного действия на слизистую оболочку тонкой кишки при приеме НПВП.

Еще одно исследование: изучалось профилактическое действие Ребамипида при одновременном назначении его с НПВП. Группа А – Диклофенак 75мг/сутки +Омепразол 20 мг+ плацебо (пустышка), Группа Б – Диклофенак 75 мг/сутки+ омепразол 20мг + Ребамипид 100 мгХ3 раза/сутки. Курс 14 дней. Оценка повреждений слизистой кишечника проводилась капсульной эндоскопией до и после 2-х недель приема лекарств. Результаты исследования показали, что в группе с пустышкой среднее количество повреждений на одного человека составило 25, а в группе принимающих Ребамипид – 8,9, т.е. добавление к лечению Ребамипида способствовало трехкратному снижению количества повреждений слизистой оболочки кишечника.
Закофальк
Масляная кислота – основной продукт бактериального обмена и важнейший энергетический источник для клеток толстой кишки (колоноцитов), регулятор моторной функции кишечника, снижающий воспаление, улучшающий защитный барьер и уменьшающий проницаемость слизистой оболочки толстой кишки. Причем основными продуцентами масляной кислоты являются не бифидобактерии и лактобациллы, а другие группы бактерий, например, эубактерии, фузобактерии, непатогенные клостридии и др.
Закофальк, принимаемый перед едой 3-4 раза в день, обеспечивает постепенное высвобождение компонентов на протяжении всей кишки в течение 24 часов. Курс лечения 30 дней.
Лекарственные поражения тонкой и толстой кишок. Заключение
Любые НПВП и низкие дозы аспирина у большинства больных вызывают повреждения слизистой оболочки кишечника.
Назначения антисекреторных препаратов (ИПП, Н2блокаторов гистамина) в клинической практике не только не защищают, но и усиливают повреждение кишечника, в отличие от верхних отделов ЖКТ.
Единственным доступным препаратом, способным не только предупреждать, но и лечить НПВП-энтероколопатии и НПВП-гастропатии, является Ребамипид.
О фитотерапии лекарственного поражения желудочно-кишечного тракта см. в разделе фитотерапия.