что лучше називин или нафтизин для детей
Осторожно — детские капли в нос!

Капли в нос, быстро снимающие отек и восстанавливающие носовое дыхание содержат лекарственный препарат из группы так называемых альфа-2-адреномиметиков. Они сужают кровеносные сосуды слизистой оболочки носовых ходов и уменьшают выработку воспалительного серозного или слизистого секрета. Но эти вещества легко всасываются в кровь. И тогда вместе с желаемым местным действием проявляется их выраженное побочное влияние на всю сердечно-сосудистую систему. Самое страшное — они так воздействуют на головной мозг, что снижают артериальное давление вплоть до развития гипотонического шока. Задумайтесь: простое закапывание капель в нос может стать причиной тяжелого отравления!
Чем младше ребенок, тем меньше требуется доза адреномиметика, чтобы малышу потребовалась экстренная помощь. Поэтому самый уязвимый возраст — это дети от года до двух лет (примерно половина всех случаев). Второе место по частоте серьезных осложнений занимают младенцы до года и малыши от 2 до 3 лет.
Как проявляется гипотонический шок у детей
Заложенный нос доставляет множество неприятностей ребенку. Он не может нормально дышать, а потому капризничает во время еды и игр, во время дневного сна и ночью часто с плачем просыпается. Казалось бы, нет ничего необычного в том, что после закапывания в нос адреномиметика малыш перестает сопеть и быстро засыпает. Потому первые признаки снижения артериального давления — сонливость и вялость — при отравлении, как правило, родителями пропускаются. По статистике самая частая жалоба при обращении за помощью — «ребенок не просыпается» или «разбудили с трудом, но снова засыпает».
Чем большее количество сосудосуживающих капель в нос всосалось в системный кровоток, тем сильнее будут выражены общая бледность кожи, синева вокруг рта, потливость, похолодание конечностей. У детей дыхание становится редким и еле заметным на глаз, как будто они вовсе не дышат. Тело расслаблено, любое движение дается им с трудом. В тяжелых случаях может развиться эпилептический припадок или мозговая кома.
Чем опасны капли в нос при беременности
Спрей для носа с адреномиметиком сужает не только поверхностные сосуды его слизистой оболочки. В меньшей степени, но обязательно, спазмируется просвет и питающих плаценту сосудов. В результате маме ненадолго становится легче дышать, а ребенок в это время испытывает недостаток кислорода.
Какие сосудосуживающие капли наиболее опасны
Нафазолин. Он входит в состав препаратов под названием Нафазолин ферейн, Нафтизин, Опкон-А, Санорин, Санорин с маслом эвкалипта.
Ксилометазолин. Это Бризолин, Галазолин, Гриппостад Рино, Длянос, Доктор Тайсс Назолин и Ринотайс, Инфлюрин, Ксилен, Ксилобене, Ксимелин, Носолин, Олинт, Ризаксил, Риномарис, Риностоп, Суприма-НОЗ, Тизин ксило.
Оксиметазолин. Это 4-Вэй, Африн, Називин, Назол и Назол Адванс, Назоспрей, Несопин, Нокспрей, Фазин, Фервекс спрей от насморка.
Когда капли в нос вызывают отравление у ребенка
Главная причина — передозировка лекарственного препарата. Когда это случается:
У детей встречаются и случайные отравления, когда бутылочка со спреем оставляется в пределах доступности, и ребенок выпивает лекарство. Даже одного глотка адреномиметика, особенно натощак, достаточно, чтобы развилась клиника тяжелого отравления.
Как уберечь малыша от опасных капель в нос
Основное правило — соблюдать указанные в аннотации к препарату требования к возрасту, количеству и кратности применения препарата. Стараться не покупать в аптеке спреи, содержащие нафазолин, ксилометазолин и оксиметазолин. Помнить, что сосудосуживающие капли не лечат насморк, а всего лишь облегчают носовое дыхание при отеке слизистой оболочки. Это наблюдается, как правило, в первые 1–3 дня вирусной инфекции. Перед тем, как закапать адреномиметик, надо прочистить носовые ходы от слизи с помощью солевого раствора или морской воды и груши для отсасывания. Возможно, этой процедуры уже будет достаточно, чтобы детский нос «задышал».
Називин или Нафтизин: что лучше

Состав
Препараты применяются для решения проблемы с острым ринитом, синуситом, воспалением евстахиевой трубы и среднего уха. Их применяют для снятия опухлости и нормализации дыхания. Используются и для подготовки к диагностическим процедурам.
Формам выпуска
Оба препарата предоставляются в удобных упаковках, различных размерностей, что весьма удобно
Нафтизин можно приобрести в одной из форм:
Цена: Нафтизин в виде капель до 39 рублей, в виде спрея — до 79 рублей;
Називин в виде капель до 159 рублей, в виде спрея — до 132 рублей.
Применение детьми и беременными
Називин
Тщательно взвешивается польза для матери и будущего малыша. Во время кормления необходимо использовать допустимую дозировку оксиметазолина. Не рекомендуется использовать капли в нос 0,025% деткам до 1 года; концентрацией 0,05% — до 6 лет.
Нафтизин
При беременности используется только по назначению доктора. Возможность проникновения действующего вещества через плаценту или с грудным молоком еще не изучена. Концентрация препарата 0,05% допустима для детей от 3 до 15 лет. Старшим – от 1 года можно использовать капли 0,1%.
Способ применения
Нафтизин для лечения дозируется так: взрослым 1-3 капли лекарства большей концентрации 3-4 раза в день. Деткам по 1 капли раствора 0, 05%. Закапывается в каждую ноздрю, откинув голову немного назад в сторону введения препарата.
Називин взрослым и детям больше 6ти лет назначается по две капли 0,05 % 2-3 раза в сутки. Детям от 1-2 лет по 1-2 капли 0,025 %2-3 раза в сутки. А вот новорожденным приписывают 1 каплю 0,01 % у в каждую ноздрю раз в сутки. Дозы, установленные выше, меняются только под присмотром доктора.
Побочные действия
При соблюдении всех рекомендаций и дозировок препараты прекрасно воспринимаются организмом. Однако, довольно редко називин или нафтизин проявляют себя рядом побочных эффектов.
Условия хранения
Срок хранения препаратов в закрытом виде составляет 3 года. В этом вопросе лучшим оказался Називин, который даже после открытия флакона можно хранить не больше 6 месяцев. В то время как Нафтизин после открытия сохраняет свои полезные свойства только на протяжении 28 суток. Тот же тизин хранится до 5ти лет.
Противопоказание
Препараты противопоказаны больным с повышенной чувствительностью к составляющим веществам. Противопоказаны пациентам с тяжелыми заболеваниями глаз, страдающих ринитом, сахарным диабетом, тахикардией, атеросклерозом, гипертиреозом.
Применение с другими лекарствами
Нафтизин не рекомендуется применять с ингибиторами МАО, что замедляет всасывание действующих веществ. Так же и Називин, только его взаимодействие проявляется хуже. При сочетании с антидепрессантами возможно появление признаков артериальной гипертензии.
Как показывают отзывы потребителей, оба препарата хорошо помогают справиться с заложенностью носа. Називин не вызывает сухости в отличие от Нафтизина. К тому же к последнему идет довольно быстрое привыкание и долго им пользоваться не рекомендуется. В таком случае в качестве альтернативы рекомендуется опробовать виброцил, который оптимальным решением проблемы насморка для деток считает и сам Комаровский.
Опыт применения комбинированных препаратов при лечении ринитов и синуситов у детей
Заболеваемость синуситами до настоящего времени достаточно высока. По данным различных авторов, заболеваниями носа и околоносовых пазух страдает от 17 до 22% детского населения. Одним из существенных факторов патогенеза острых
Заболеваемость синуситами до настоящего времени достаточно высока. По данным различных авторов, заболеваниями носа и околоносовых пазух страдает от 17 до 22% детского населения. Одним из существенных факторов патогенеза острых и особенно хронических воспалительных заболеваний носа и околоносовых пазух является нарушение механизма мукоцилиарного транспорта. Это чаще всего связано с отеком слизистой оболочки, избыточным образованием и повышением вязкости носового секрета, что влечет за собой расстройство дренажной, дыхательной, секреторной и обонятельной функций. Наиболее распространенный метод лечения синуситов — пероральное или внутримышечное назначение антибиотиков. Так как поступление антибиотика из кровяного русла в очаг воспаления ограничено, лечение синуситов должно носить комплексный характер.
В первую очередь это должно касаться улучшения вентиляции, а также дренажа околоносовых пазух и носоглотки.
До настоящего времени врачи-оториноларингологи не всегда практикуют назначение включенных в схему терапии больных синуситами адекватных мукорегулирующих препаратов, которые, разжижая густой вязкий секрет и улучшая мукоцилиарный клиренс, способствуют удалению секрета из пазух. Среди препаратов, воздействующих на мукоцилиарную активность, ранее использовались средства, стимулирующие разжижение ринобронхиального секрета, или так называемые муколитики, которые изменяют вязкость секрета, воздействуя на его физико-химические свойства. Речь идет о ферментах (трипсине, химотрипсине и т. д.), которые из-за наличия побочных эффектов в настоящее время не применяются.
Муколитическим действием обладают также препараты, снижающие поверхностное натяжение, т. е. воздействующие на гель-фазу отделяемого и разжижающие как мокроту, так и носоглоточный секрет. К этой группе относится флуимуцил (N-ацетилцистеин), действие которого связано со способностью свободной сульфгидрильной группы N-ацетилцистеина расщеплять межмолекулярные дисульфидные связи агрегатов гликопротеинов слизи, оказывая сильное разжижающее действие и уменьшая вязкость в отношении любого вида секрета: гнойного, слизисто-гнойного, слизистого. Особенность флуимуцила состоит в том, что помимо прямого муколитического действия N-ацетилцистеин обладает мощными антиоксидантными свойствами и способен обеспечить защиту органов дыхания от цитотоксического воздействия метаболитов воспаления, факторов окружающей среды, табачного дыма.
В группе муколитиков большой интерес представляют комбинированные препараты, а именно ринофлуимуцил, в состав которого кроме N-ацетилцистеина, разжижающего секрет, входит симпатомиметик — туаминогептана сульфат, обладающий мягким сосудосуживающим действием и не вызывающий излишней сухости слизистой оболочки. После разрыва дисульфидных мостиков слизь и мокрота теряют вязкость, начинают впитывать в себя воду и мягко удаляются при сморкании, чихании, кашле. Показаниями к применению ринофлуимуцила являются:
Оценка эффективности препарата производилась в группе из 55 пациентов в возрасте от 6 до 14 лет; ринофлуимуцил впрыскивали по одной дозе в каждую половину носа 3-4 раза в день, курс составил 6-7 дней. Состояние детей оценивали по их субъективным ощущениям до и после применения препарата, а также объективным критериям (уменьшение гиперемии и застойных явлений в слизистой оболочке, улучшение носового дыхания, уменьшение слизи, изменение ее реологических свойств).
Уже после 6-8 ингаляций ринофлуимуцила была отмечена положительная динамика.
Результат применения препарата оценивался следующим образом: 70% больных — отлично; 20% — хорошо; 10% — удовлетворительно.
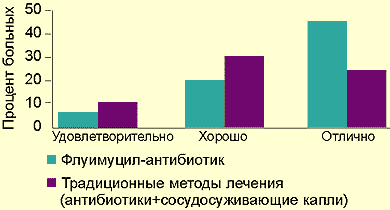 |
| Рисунок. Сравнительные результаты лечения флуимуцилом-антибиотиком ИТ и традиционными методами |
Побочных явлений от применения препарата не отмечено. Достоинство ринофлуимуцила в том, что он воздействует на поверхность слизистой оболочки и, разжижая слизь, уменьшает ее вязкость и способствует продуктивному физиологическому акту очищения полости носа.
Следующий препарат, на который следует обратить внимание, — это флуимуцил-антибиотик ИТ, соединяющий в одной лекарственной форме два компонента: N-ацетилцистеин и тиамфеникола глицинат (тиамфеникол — препарат из группы хлорамфениколов). Спектр антимикробной активности препарата представлен в табл. 1 (Клиническая фармакология антибактериальных препаратов/Под ред. Ю. Б. Белоусова, 1988).
Препарат обладает сочетанным антибактериальным и муколитическим действием и рекомендуется для лечения заболеваний органов дыхания, вызванных бактериальной инфекцией и сопровождающихся образованием густого вязкого секрета. Антимикробная активность тиамфеникола обусловлена его вмешательством в синтез бактериальных белков. Последние исследования показали, что сочетание тиамфеникола и N-ацетилцистеина позволяет препарату сохранять неконъюгированную форму и достигать очага воспаления в концентрациях, достаточных для создания бактерицидного эффекта. Препарат проявляет муколитическую активность в отношении любого вида секрета — слизистого, слизисто-гнойного, гнойного. Флуимуцил-антибиотик ИТ облегчает отделение мокроты и носовой слизи. Препарат эффективен при введении в околоносовые пазухи.
Мы располагаем данными лечения препаратом флуимуцил-антибиотик ИТ у 37 детей, из них у 17 был диагностирован острый гайморит, у 10 — обострение хронического гайморита и у 10 — обострение хронического гнойного гаймороэтмоидита. Контрольная группа пациентов лечилась традиционным методом без применения флуимуцила-антибиотика. Сравнительные данные представлены на рисунке.
Препарат использовался для промывания околоносовых пазух после пункций или после оперативного вмешательства, в том числе после эндоназального вскрытия клеток решетчатого лабиринта. Хорошие результаты были получены уже после 2-3 промываний: улучшилось носовое дыхание, сократился отек слизистой оболочки полости носа, уменьшилось количество секрета, исчез его гнойный характер. Показания и способы применения препарата представлены в табл. 2.
Эффективность флуимуцила-антибиотика ИТ определяется не только антибактериальным воздействием, но и способностью обеспечивать быстрое и полное удаление экссудата, что в свою очередь усиливает антибактериальный эффект.
Литература
Обратите внимание!
Флуимуцил-антибиотик ИТ обладает следующими фармакологическими и терапевтическими свойствами:
Что закапать ребёнку в нос?
Каждый родитель сталкивается с насморком у ребенка каждый год по 5-6 раз минимум. А всё потому, что у детей особое строение верхних дыхательных путей (носовая полость, ротоглотка — ротовая часть глотки и носоглотка — носовая часть глотки).
Особенности верхних дыхательных путей у детей:
У новорожденного ребенка может быть физиологический насморк. Это проявление адаптации слизистой носа к антигенам, которые есть в воздухе. Специально такой насморк лечить не нужно.
Бывают ситуации, когда заложенность носа и насморк появляются на фоне полного здоровья малыша. Это может быть защитной реакцией на сухой воздух в помещении, поэтому вырабатывается защитная слизь. Лечить специально тоже не нужно. Для облегчения состояния рекомендуется использовать увлажнитель воздуха, проветривать помещение, накрывать батареи мокрым полотенцем и раз в день протирать горизонтальные поверхности и пол (особенно зимой, когда работает отопление). Эти мероприятия являются профилактикой насморка у людей любого возраста.
Какой бывает насморк при инфекции?
Насморк инфекционной природы бывает бактериальным и вирусным.
Бактериальный насморк имеет несколько вариантов течения:
В таких ситуациях необходимо обратиться к специалисту (педиатр, ЛОР), который определит причину насморка (вирусы или бактерии) и назначит необходимое лечение.
Вирусный насморк (при вирусной инфекции) начинается с появления прозрачных выделений. Через несколько дней выделения становятся жёлтыми, иногда зелёными и густыми. К седьмому дню болезни слизь снова становится прозрачной и потом вовсе проходит. Это нормальный процесс.
Поэтому очень важно понимать, что наличие зелёных, жёлтых или прозрачных выделений не отвечает на вопрос «вирусный или бактериальный насморк?».
Ни тот, ни другой не лечатся «сложными каплями» любого состава, антибиотиками или антибактериальными каплями для носа, каплями с феронами и оксолиновой мазью. Почему? Потому что капли в нос с феронами и оксолиновая мазь являются лекарствами с недоказанной эффективностью; антибактериальные капли могут вызвать аллергическую реакцию.
Принципы лечения насморка
Для детей раннего возраста лучше использовать отсосы (их сейчас очень много на рынке). Детей старше 3-х лет можно научить самостоятельно высмаркиваться: закрыть рот, закрыть одну ноздрю и дуть в нос, затем поменять ноздрю.
Ниже несложные правила использования капель, солевых растворов и спреев.
Правила пользования солевыми растворами (стандартные)
Как капать капли в нос детям до года?
Как использовать спреи или аэрозоли в нос у детей старше 1 года?
Когда именно нужно использовать сосудосуживающие капли?
Сосудосуживающие препараты детям до года обязательно использовать только в виде капель, ввиду их анатомо-физиологической особенности. Для детей более старшего возраста — спреи и аэрозоли.
Также эти лекарства назначаются на срок не более пяти дней, так как при более длительном применении спазм сосудов может быть и во внутренних органах. А это может привести к осложнениям: головные боли, боли в животе, нарушение пищеварения и проблемы с сердечно-сосудистой системой.
Особенности лечения осложненных форм аллергического ринита
Наблюдаемый во всем мире рост числа больных, страдающих аллергией, дал ВОЗ возможность сделать неутешительный прогноз, что эта тенденция будет сохраняться, особенно среди детей. Так, распространенность аллергического ринита (АР) у детей России (по данным
Наблюдаемый во всем мире рост числа больных, страдающих аллергией, дал ВОЗ возможность сделать неутешительный прогноз, что эта тенденция будет сохраняться, особенно среди детей. Так, распространенность аллергического ринита (АР) у детей России (по данным ISAAC (International Study of Asthma and Allergic in Children)) в 1993–2000 гг. составила 9,8–29,6%. Опасность АР связана с возможностью последующего (у 45–60%) развития бронхиальной астмы (БА) [1, 2].
В соответствии с международной классификацией (ARIA, 2001) выделяют интермитирующую и персистирующую формы АР, которые по клинике соответствуют ранее принятым сезонной и круглогодичной формам.
В процессе течения аллергического воспаления повышается экспрессия адгезивных молекул, которые осуществляют прилипание эозинофилов к сосудистому эндотелию. Доказано, что адгезивные молекулы являются одновременно рецепторами для вирусов, в том числе и для риновирусов. Этим объясняется тот факт, что больные с АР и БА более подвержены развитию вирусных инфекций. При этом частые респираторно-вирусные заболевания у пациентов с атопией снижают местный иммунитет, особенно в области верхних дыхательных путей, способствуя формированию очагов хронического воспаления (аденоидита, синусита, ринита, тонзиллита) вследствие присоединения вторичной инфекции. Обострения этих заболеваний, протекающих на фоне аллергического воспаления, приводят к более частым и продолжительным эпизодам нетрудоспособности таких пациентов [6].
Наиболее часто в развитии хронических заболеваний ЛОР-органов участвуют Str. pneumonia, H. influenzae, M. catarrhalis, реже St. aureus, Ps. aeroginosus, Kl. pneumoniae и другие микроорганизмы. Доказано, что энтеротоксины St. aureus иногда относят к «суперантигенам», которые, видимо, способны стимулировать эозинофильное воспаление и IgE-опосредованный ответ при атопии, а также при типичных неаллергических полипах носа [7, 8].
Аллергологи-клиницисты выделяют следующие формы АР: гиперсекреторную, отечную и смешанную. Гиперсекреторная форма проявляется выраженной ринореей, зудом, чиханием («чихальщики» и «сморкальщики») и чаще встречается при интермитирующем АР. При этой форме высокоэффективны антигистаминные препараты. При отечной форме у больных постоянно затруднено носовое дыхание («блокадники» или «сопельщики»), в то время как другие классические симптомы АР их беспокоят в меньшей степени. В этом случае больные не могут обходиться без сосудосуживающих капель, системные антигистаминные средства чаще не дают выраженного терапевтического эффекта.
Диагностику аллергии и выявление причинно-значимых аллергенов осуществляет аллерголог. На основании данных анамнеза, симптоматики и результатов лабораторного обследования врач устанавливает и форму АР, однако объективизировать клиническое течение процесса возможно лишь при осмотре полости носа, осуществляемой оториноларингологом. ЛОР-врач выполняет эндоскопическое исследование полости носа до и после анемизации его слизистой оболочки. Характерными особенностями ее вида является типичный белесый или синюшный цвет, а также наличие пятен Воячека. Осмотр ЛОР-органов позволяет выявить очаги хронического воспаления и определить показания к определению состоянию биоценоза. При необходимости, чаще обусловленной наличием хронического ринита, синусита, аденоидита, тонзиллита, проводят микробиологическое исследование микрофлоры из очагов воспаления и ее чувствительности к антибиотикам. Кроме того, ЛОР-врач определяет пороги обоняния и состояние мукоцилиарного транспорта, выполняет активную переднюю риноманометрию и акустическую ринометрию, которые дают ценную информацию о состоянии носового дыхания и функции слизистой оболочки [3].
Терапия АР должна быть щадящей и комплексной, направленной на все звенья аллергического воспаления, зависимой от тяжести заболевания. Она включает комплекс элиминационных мероприятий, фармакотерапию, иммунотерапию, специфическую иммунотерапию (СИТ) и образовательные мероприятия [5].
Программа элиминационных мер разрабатывается в зависимости от этиологии аллергии аллергологом и экологом по жилью. Кроме того, важной ее составляющей является снижение контакта аллергенов со слизистой оболочкой полости носа, его можно добиться, используя ирригационную терапию. Такую терапию больной может проводить самостоятельно в домашних условиях, а при тяжелом течении или при присоединении инфекции в амбулаторных условиях с помощью метода перемещения по Проэтцу. Дома пациенты используют такие препараты на основе морской воды для промывания полости носа, как Аква Марис, Аквалор, Салин и другие, а также приспособления Долфин, Living Lab и Coclin. Рекомендации по использованию этих средств дает оториноларинголог в зависимости от возраста пациента, выраженности и распространенности процесса и риноскопии. Так, в раннем детском возрасте наиболее целесообразно использовать препарат Аквалор беби и Аква Марис, так как эти аэрозольные формы не дают сильной струи, пугающей ребенка. А электрические приборы Living Lab и Coclin, позволяющие не только промывать полость носа, но и отсасывать при необходимости отделяемое носоглотки, универсальны. Промывание полости носа целесообразно осуществлять регулярно 2 раза в день утром и вечером с целью удаления с поверхности слизистой оболочки триггеров и аэроаллергенов, поддерживающих аллергическое воспаление, и патологические бактерии, способствующие развитию инфекционного воспаления. Особенно это необходимо в период обострения АР.
Фармакотерапия АР включает топические и системные препараты. В детском возрасте предпочтение следует отдавать местным лекарственным средствам. К ним относятся: деконгестанты, стабилизаторы мембран тучных клеток, антигистаминные препараты и глюкокортикостероиды (ГКС).
При назначении топических сосудосуживающих препаратов следует руководствоваться инструкцией, которая информирует о возрастных особенностях использования средства. В аптечной сети имеется шесть разновидностей топических деконгестантов, применяемых местно. Это ксилометазолин (Бризолин, Галазолин, Гриппостад Рино, Доктор Тайсс Назолин, Инфлюрин, Ксилен, Ксимелин, Отривин, Ринонорм, Риностоп, Тизин Ксило, Фармазолин), нафазолин (Нафтизин, Санорин, Нафтизин-Хемофарм), фенилэфрин (Ирифрин, Мезатон, Назол Бэби, Назол Кидс), оксиметазолин (Називин, Нокспрей, Назол, Саноринчик), эпинефрин (Адреналина гидрохлорид, Эпинефрина гидротартрат) и тетризолин (Визин, Тизин, Октилия). В последнее время появились новые препараты, которые можно использовать у детей грудного возраста (Називин, Отривин, Назол Бэби), кроме ранее используемых: Бризолин 0,5%, Галазолин 0,5%, Длянос 0,5% и Гриппостад Рино 0,05%. Возрастные особенности назначения других препаратов этого ряда отражены в табл. 1. Следует отметить, что псевдоэффедрин не рекомендован детям до года и людям старше 60 лет, а также беременным женщинам, страдающим гипертонией, гипертиреозом, глаукомой и гиперплазией простаты. Деконгестанты являются высокоэффективными противоотечными средствами, но использовать их следует не более 7–10 дней, так как при длительном применении у пациентов возникают симптомы медикаментозного ринита, который в свою очередь ведет к затруднению и без того нарушенного носового дыхания, а также трудно поддается консервативному лечению.
Стабилизаторы мембран тучных клеток (препараты кромоглициевой кислоты), действующие на раннюю и позднюю фазы аллергии, снижающие зуд, чихание и носовую блокаду, используют обычно как профилактические средства, они хорошо зарекомендовали себя при персистирующем АР. Назальные спреи (Ломузол, Кромоглин, Кромосол, Ифирал, КромоГЕКСАЛ) рекомендовано применять с возраста двух лет, а выпускаемые формы дозированных аэрозолей требуют активного участия маленького пациента, поэтому их применяют у детей с пяти лет. Кратковременность действия кромонов определяет необходимость их частого приема, что создает неудобства для больного.
Из топических антигистаминных средств в виде аэрозолей выпускают: азеластин (Аллергодил) и левокабастин (Гистимет). Они представляют собой высокоспецифичные антагонисты H1-рецепторов. Их использование уменьшает ринорею и чиханье, а при регулярном использовании дважды в день они предотвращают нарастание симптомов АР. Азеластин и левокабастин назначают при легких формах заболевания, чаще в комбинации с другими препаратами. Используют также комбинированный препарат Виброцил, в состав которого входит фенилэфрин и диметинден, выпускаемый в форме капель, спрея и мази. Виброцил в виде спрея и геля можно применять детям с шести лет, а в форме капель — с одного года.
Обязательным составляющим компонентом лечения любой формы АР согласно утвержденному стандарту терапии в Российской Федерации являются системные Н1-блокаторы (антигистаминные препараты), так как именно они способны купировать тканевые эффекты гистамина, приводящие к развитию основных клинических проявлений АР. В настоящее время выпускают два поколения антигистаминных препаратов, каждый из которых имеет свои особенности и возрастные ограничения. В связи с индивидуальной чувствительностью к этим средствам пациентов необходимо подбирать наиболее эффективный в каждом конкретном случае препарат. Кроме того, следует учитывать удобство применения (например, дозирование 1 раз в сутки) и возрастные особенности.
Среди системных антигистаминных препаратов Фенистил может быть использован в наиболее раннем возрасте — с 1-го месяца, что выгодно отличает его от других средств этой группы.
Одним из современных антигистаминных препаратов является Зиртек. Его назначают не только с лечебной, но и с профилактической целью; поскольку он обладает всеми преимуществами препаратов II поколения. Зиртек выпускают в удобных формах (в каплях и таблетках), разрешен к применению у детей с 6-месячного возраста. Препарат действует в течение 24 часов, рекомендован одноразовый прием в сутки. Начало действия Зиртека после приема наступает уже через 20 минут. Препарат можно применять как короткими курсами, так и длительно.
При средней и тяжелой формах АР целесообразно использовать топические ГКС, которые воздействуют практически на все звенья патогенеза АР. В России используют: флутиказон (Фликсоназе, Фликсотид, Кутивейт), мометазон (Назонекс, Асманекс Твистхейлер), беклометазон (Насобек, Альдецин, Ринокленил и др.), будесонид (Тафен Назаль) и другие. При этом очень важно помнить, что назальные ГКС начинают действовать спустя 12 часов, а максимальный эффект наступает примерно на третий день. Также установлено, что они могут уменьшать выраженность глазных симптомов при аллергии.
Всем топическим ГКС присуща высокая эффективность, а незначительное системное воздействие объясняется их низкой биодоступностью. Это дает возможность использовать их длительно (примерно 3 недели) при очень низком риске развития системных эффектов. Однако при длительном использовании этих препаратов возможно развитие побочных эффектов: носовые кровотечения, кровяные корки, сухость, а также дисбиоз слизистой оболочки [9]. Существует и более серьезная клиническая опасность (наблюдают у 1–10% пациентов): развитие тромбоза внутренней сонной артерии, тромбоза артерий сетчатки, что способствует развитию у пациентов слепоты.
При тяжелом течении аллергического заболевания, чаще при наличии осложненных форм АР, БА или назальном полипозе, используют системные кортикостероиды — метилпреднизолон (Метипред, Медрол). Их назначают внутрь по 4–60 мг в сутки однократно или в разделенных дозах с особой осторожностью.
Особые проблемы возникают при обострении АР, протекающего на фоне хронических заболеваний ЛОР-органов. При этом обильная ринорея плавно сменяется слизисто-гнойным отделяемым из полости носа, продолжающимся в течение длительного времени и сопровождающимся выраженной заложенностью носа. Нередко в этой ситуации больные не обращаются к врачу, объясняя все течением аллергии, это способствует развитию хронического ринита и синусита.
В этих ситуациях можно рекомендовать препарат «Полидекса с фенилэфрином», определение терапевтической эффективности (ТЭ) которого мы оценивали в проведенном нами сравнительном контролируемом открытом исследовании, проведенном на больных, страдающих АР с осложнением в виде инфекционного ринита. Полидекса с фенилэфрином — это комплексный препарат, в состав которого входят: глюкокортикоид — дексаметазона натрия метасульфобензоат, два антибиотика аминогликозидного ряда — неомицина сульфат и поликмиксина В сульфат, а также гидрохлорид фенилэфрина. Терапевтический эффект препарата обусловлен противовоспалительным влиянием дексаметазона на слизистую оболочку полости носа, противомикробным действием антибиотиков, сосудосуживающим и противоотечным свойством фенилэфрина. Сочетание такого рода компонентов в препарате «Полидекса с фенилэфрином» дает основание для назначения его больным с АР, осложненным присоединением вторичной инфекции. Использование этого препарата рекомендовано с возраста 2,5 лет.
Развитие синусита в результате активизации вторичной флоры на фоне течения АР синусита наблюдают достаточно часто. При этом ведение больного соответствует обычной терапии, включая применение системных антибиотиков.
Однако существуют ситуации, когда течение АР осложняется частыми синуситами, развитием полипов и истинной формы гипертрофического ринита, которые требуют определенного рода хирургических оториноларингологических вмешательств.
В табл. 2 сделана попытка свести воедино возрастные ограничения назначения препаратов, используемых при АР.
При длительном течении АР, особенно в сочетании с БА и хроническими заболеваниями ЛОР-органов, нередко диагностируют отклонения в состоянии иммунного статуса. В этих случаях аллерголог-иммунолог назначает иммунотерапию, направленную непосредственно на восстановление соответствующего его звена.
Вне периодов обострения АР, чаще в осенне-зимний период, больным, страдающим АР, рекомендуют СИТ причинно-значимыми аллергенами, что у многих пациентов оказывается весьма эффективным [10].
Обязательным является профессиональное информирование пациента о его заболевании. Очень хорошо, если на уровне обучения, да еще методом мозгового штурма, в специально созданные образовательные программы включена информация о причинах, клинике, терапии и профилактике АР. На основании современных знаний об АР создаваемые программы должны быть направлены на повышение индивидуального здоровья, соблюдение неспецифической гипоаллергенной диеты, своевременное и эффективное лечение любых имеющихся заболеваний, снижение вероятности контакта с аллергеном. Такие программы должны разрабатывать совместно аллергологи и оториноларингологи. Они реализуются в аллергошколах, которые могут функционировать при медицинских и педагогических учреждениях.
По вопросам литературы обращайтесь в редакцию.
Г. Д. Тарасова, доктор медицинских наук, профессор
НКЦО, Москва