можно ли вправлять позвонки детям
Смещение позвонков и их вправление
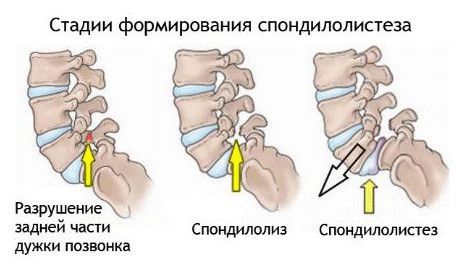
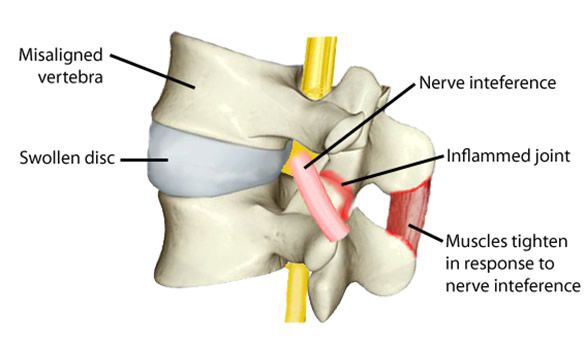
Смещение позвоночника или спондилолистез – это деформация позвоночного столба, характеризующаяся смещением одного тела позвонка вперед или назад относительно основной оси. Чаще всего патологические нарушения наблюдаются в самых подвижных сегментах позвоно
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Заболевание может возникнуть у людей разных возрастных групп, но чаще всего связано с травматическими повреждениями или непривычными физическими нагрузками.
Как правило, на посещение врача вертебролога, лечащего позвоночник, травматолога, мануального терапевта или врача костоправа, у пациентов нет времени и лечение назначается себе самостоятельно по советам «знающих» товарищей. Самостоятельно вправить «выпавшие» позвонки вряд ли получится и доверять свою спину непрофессионалам не рекомендуется.
Последствия неквалифицированного лечения могут быть самыми печальными: потеря чувствительности или полное обездвиживание конечностей, нарушения в работе внутренних органов, повреждение или сдавливание спинного мозга и пр.
Анатомия
Позвоночный столб состоит из отдельных костных сегментов (тел позвонков), скрепленных между собой межпозвонковыми дисками. Чем более упругие, плотные и эластичные хрящевые ткани дисков, тем более мягкую амортизацию они обеспечивают позвоночнику во время различных физических действий (ходьбы, бега, поднятия тяжести). Межпозвонковые суставы и капсульный аппарат отвечают за стабильность позвонков и не позволяют им смещаться в боковом или верхне-нижнем направлении.
Достаточно мощные передняя и задняя продольные связки (причем передняя выполняет еще и функцию надкостницы) удерживают позвонки от горизонтального смещения вперед-назад. Остальной связочный (межостистые, желтая, поверхностные связки) и мышечный аппарат призван поддерживать позвоночный столб в анатомически правильном положении.
Изнашивание и старение позвоночника, дегенеративно-дистрофические изменения в скелете, ведущие к необходимости лечения остеохондроза, начинаются с межпозвоночных дисков. Снижение скорости обменных процессов в организме влечет за собой обезвоживание хрящей и их недостаточное питание, нагрузка на позвонки увеличивается, возникает постоянное напряжение глубоких тонических мышц, опоясывающих позвоночник.
Сигналы о неполадках в некоторых сегментах позвоночника достигают центральной нервной системы, провоцируя функциональную блокировку суставов, ограничения подвижности и двигательных функций. Заблокированная и обездвиженная часть позвоночной системы начинает получать еще меньше воды и питательных веществ, заболевание переходит в хроническую стадию и постепенно распространяется на смежные отделы.
Из-за постоянного перенапряжения мышцы и связочный аппарат не выполняют свои функции, что приводит к смещению позвонков и необходимости лечения нестабильности позвоночника.
Причины возникновения заболевания и основные симптомы
Прежде всего, причинами возникновения спондилолистеза могут быть:
Симптомы заболевания зависят от сегмента, в котором оно локализуется, но во всех случаях будет присутствовать резкая боль, усиливающаяся при физических нагрузках, резких движениях, поворотах, ограничение подвижности, слабость, онемение или наоборот покалывание в конечностях, хруст в суставах.
При поражении шейного участка добавляется головная боль, при лечении которой обычные анальгетические препараты бессильны, головокружение, нарушения координации движений, расстройства органов зрения, слуха, ротовой полости. Смещение позвонков в поясничном отделе характеризуется люмбалгией и радикулитом, ущемлением седалищного нерва, вынужденным положением тела, ограничением двигательных функций.
Игнорирование необходимости лечения ретролистеза (смещения позвонков назад) или антеролистеза (смещения позвонков вперед) может привести к компрессии нервных корешков и/или кровеносных сосудов, развитию стеноза позвоночного канала (сужение просвета), повреждению спинного мозга, образованию межпозвонковых грыж, дисфункции внутренних органов.
Лечение заболевания
лечение спондилолистеза начинается с полной диагностики (прохождения рентгенограммы, при необходимости детализации патологических участков – МРТ или КТ исследования, клинических и лабораторных анализов) и установки окончательного диагноза.
Изначально пациенту предлагается консервативное лечение, которое состоит из обезболивающих препаратов общего или местного назначения, миорелаксантов, противовоспалительных средств. В острый период предписывается полный покой, ограничение физической активности. Постепенно подключается физиотерапия (массажи, ЛФК, плавание, прогревания парафином, радоновые ванны, лечение грязями и пр.), методы лечения мануальной терапией (иглоукалывание, акупунктура, рефлексотерапия и пр.).
Хорошие результаты показывает массаж с вправлением смещенного позвонка на место, после чего патологический участок на некоторое время туго бинтуется или пациенту прописывается ношение жесткого или полужесткого корсета. В начальных стадиях заболевания полезна будет тракция позвоночника (вытяжка) при помощи специальных аппаратов или в воде.
Если же традиционные методы лечения не принесли ожидаемых результатов или состояние больного резко ухудшилось, рассматривается вопрос об оперативном вмешательстве. В этом случае смещенный позвонок вправляется и фиксируется в нормальном положении специальными металлическими пластинами, которые остаются в теле пациента на всю жизнь, существенно ограничивая подвижность оперируемого участка.
Чтобы не доводить состояние здоровья до крайних мер (операции) не следует оттягивать визит к врачу, а при первых беспокоящих симптомах необходимо обращаться в клинику лечения спины. Тем более не стоит пытаться самостоятельно вправить смещенные позвонки или доверяться неквалифицированным специалистам, так как последствия неправильного лечения могут сделать пациента инвалидом на всю оставшуюся жизнь.
Можно ли вправлять позвонки детям
Радуем своих пациентов скидками на лечебный, лимфодренажный, антицеллюлитный, медовый массаж от специалистов взрослого отделения!
Час массажа = 2000 ₽ вместо обычных 2400 ₽! Ещё выгоднее – полтора часа – 3000 ₽ вместо 3600 ₽!
Анисимова Ю.В., Неретина А.Ф., Ткачев В.В.
Воронежская государственная медицинская академия им. Н.Н.Бурденко
Перинатальное поражение нервной системы у детей в последние годы становится одной из ключевых проблем педиатрии раннего возраста. По данным литературы, в настоящее время из 100 новорождённых детей, здоровыми рождаются около пятнадцати. Это обусловлено прогрессирующим ростом частоты церебральных нарушений у новорожденных, ведущей их ролью в формировании инвалидности с детства, а также влиянием на последующее нервно-психическое и соматическое развитие ребенка.
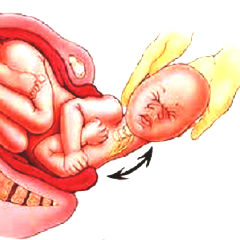
Частота родовых повреждений позвоночника и спинного мозга по отношению ко всем родившимся детям варьирует в очень широких пределах, составляя от 10% до 96%. Исследованиями А.Ю. Ратнера (1991) установлено, что у 33-37% всех новорожденных обнаруживаются неврологические нарушения, причем у 10% из них выявляются тяжелые формы.
Наиболее часто в процессе родового акта страдает шейный отдел позвоночника и спинного мозга. В.Н. Некрутенко (1990) считает, что у 96% новорожденных из группы риска имеет место родовая травма шейного отдела позвоночника и спинного мозга. Ряд авторов, анализируя причины возникновения родовой травмы позвоночника и спинного мозга, пришел к выводу, что отказ от каких-либо акушерских манипуляций приводит к снижению родового травматизма. Так Ратнер А.Ю. пришел к выводу, что отказ от такого физиологического пособия в родах, как защита промежности, снижает родовой травматизм в 5 раз!
Шейный отдел позвоночника новорожденного лишен физиологического лордоза, основу позвонка составляет хрящевая ткань, а точки окостенения только появляются. Дисбаланс родовых сил приводит к чрезмерным воздействиям на позвоночный столб, что влечет за собой нарушение костно-хрящевой структуры, заинтересованность спинного мозга, нарушение сегментарной или проводниковой его функции.
Очевидно, существует еще и комбинированная травма позвоночника, где механизмы приложения сил разнообразны и действуют в различных направлениях. Этого же мнения придерживаются и М.К.Михайлов с соавторами (1994). Возрастающие по своей интенсивности расстройства гемодинамики, сочетание хронической внутриутробной гипоксии и возникающая гипоксия плода в результате травмы приводят к падению тонуса сосудистой стенки, переполнению кровью сосудистого русла, повышению проницаемости стенки сосудов, возникновению диапедезных(экссудативных точечных) кровоизлияний. При этом замедляется скорость мозгового кровотока, как артериального, так и, особенно, венозного, снижается скорость объемного мозгового кровотока, что в конечном итоге приводит к развитию синдрома внутричерепной гипертензии. На фоне вышеперечисленных нарушений кровоснабжения головного мозга и нарушений кислотно-щелочного равновесия плода происходит усугубление этих изменений под влиянием родостимулирующих медикаментозных препаратов. По данным Братчиковой Т.В., Терентьевой Л.В и др., (2004) более чем в половине случаев роженицам проводят необоснованно длительную родостимуляцию без своевременного пересмотра плана ведения родов, что приводит к повышению перинатальной заболеваемости, травматизму и смертности.
Ранней диагностике должно сопутствовать лечение с индивидуально подобранными терапевтическими комплексами. Однако, практически все протоколы лечения, как правило, направлены на ликвидацию уже развившегося патологического состояния или компенсацию различных симптомов развившегося заболевания.
Ребёнок К., был взят под наблюдение в возрасте 1 месяца по поводу повышенной возбудимости, беспокойства ребенка, выраженного нарушения ночного и дневного сна, частые и обильные срыгивания, вынужденной позы ребенка из-за ограничения поворота головы вправо (ребенок не мог поставить голову даже по средней линии тела).
Анамнестический опрос матери выявил, что во время течения беременности была угроза прерывания с 17 недель. Отмечался гестоз I-II половины беременности. Во время родов из-за переднего головного вставления было проведено экстренное кесарево сечение. У плода – тугое обвитие пуповины. Оценка ребенка по шкале Апгар – 6-7 баллов. Проведена минимальная медикаментозная терапия. Из роддома ребенок был выписан домой с диагнозом: Перинатальное поражение ЦНС смешанного генеза, острый период, легкое течение, синдром повышенной нервно-рефлекторной возбудимости. Посгипоксическая кардиопатия.
При осмотре была выявлена следующая неврологическая картина: выраженная мраморность кожных покровов, выбухание и пульсация большого родничка, определялось изменение формы черепа (из-за нахождения теменных и затылочных костей друг на друга в области швов), асимметрия глазных щелей, короткая шея, выраженное напряжение паравертебральных мышц и умеренная болезненность их при пальпации, больше слева, отека и напряжения области основания черепа, ограничение ротации и флексии головы, гипертонус мышц верхних и нижних конечностей и спины (больше слева), ограничение разведение бедер.
Физиологические автоматизмы были снижены, полностью отсутствовал рефлекс автоматической ходьбы и рефлекс опоры, выявлялся положительный рефлекс Греффа.
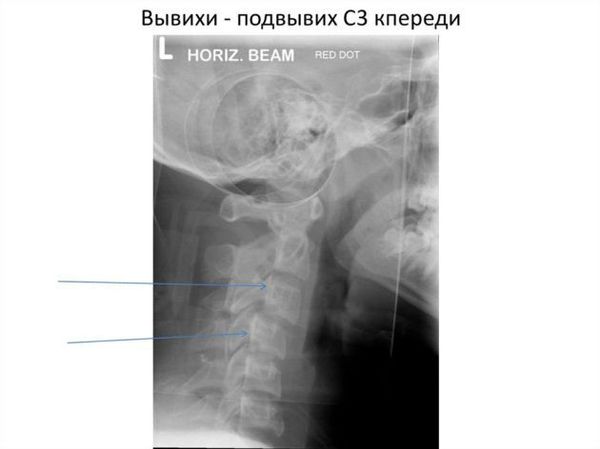
При инструментальном обследовании (нейросонограмма) было выявлено повышенная эхогенность вещества мозга слева и справа в лобной и теменной областях и признаки гемодинамических нарушений. Рентгенография шейного отдела позвоночника в боковой проекции позвоночника выявила лестничную дислокацию тел позвонков на уровне С1-С3 и С5-С7 (см. рис. 1).
родовая травма
Травма шейного отдела позвоночника
По каким признакам определить родовую травму шеи? Каковы причины и последствия родовой травмы у ребёнка? Какая помощь необходима при родовой травме? – в данной статье мы поможем найти ответы на эти и подобные вопросы, а именно – расскажем об эффективном и безопасном методе лечения родовой травмы шеи у детей, о причинах и симптомах этого заболевания, а также о наиболее популярных мифах, связанных с ним.
что такое родовая травма
Родовая травма – это повреждения тканей и органов ребенка во время родов, вызванные механическими силами, и целостная реакция на эти повреждения со стороны организма.
Условно все травматические поражения ребенка в родах делят на: механические (обусловлены воздействием извне) и гипоксические (из-за механического воздействия у ребенка развивается кислородное голодание мозга, которое приводит к травме ЦНС – центральной нервной системы). В свою очередь, травма ЦНС является следствием травмы шейного отдела позвоночника, так как при его повреждении страдают кровеносные сосуды, питающие головной мозг.
Родовая травма может затрагивать разные структуры шейного отдела. В зависимости от ее локализации выделяют: травма позвонков, суставов, связок; травма мягких тканей (кожи, мышц).
причины и симптомы родовой травмы
Родовая травма возникает во время прохождения ребенка по родовым путям, если приосходит какое-либо несинхронизированное действие в организме мамы в момент родов.
На процесс родов сильно влияют анатомические особенности мамы и ребенка, состояние их здоровья. Если в процессе родов возникают какие-либо отклонения, то неоказание акушерской помощи может привести к травме. С другой стороны, любое медицинское воздействие также представляет опасность развития травмы у малыша: препараты, стимулирующие родовую деятельность, надавливание на живот во время потуг, наложение акушерских щипцов, операция Кесарево сечение.
Даже во время нормальных физиологических родов малыш, проходя по родовым путям, испытывает колоссальную нагрузку. У новорожденного мышцы и связки шеи очень слабые, поэтому при нагрузках во время родов травмировать их очень легко. Применение акушерского пособия увеличивает частоту повреждений шейного отдела позвоночника, но даже без медицинского воздействия, риск получения родовой травмы остаётся.
Независимо от тяжести родовой травмы, имеющиеся повреждение обязательно будет иметь последствия. Самый страшный вариант – летальный исход. В таком случае ставят диагноз синдром внезапной смерти. Причина смерти заключается в прогрессировании рубцевания места травмы в мягких тканях шеи, задеваются жизненно важные центры дыхания и сердцебиения, что несовместимо с жизнью.
Достаточно тяжелыми последствиями родовой травмы может быть развитие детского церебрального паралича (ДЦП), парезы или параличи конечностей.
Иногда очевидных последствий травмы нет, и несколько месяцев или лет она никак не проявляется. Это не означает, что ребенок абсолютно здоров. При повреждении шейного отдела часто возникают смещения позвонков и развивается защитный мышечный спазм. В результате родовой травмы начинает страдать мозговой кровоток и у малыша в определенное время проявляются следствия перенесенной травмы от затрудненного мозгового кровотока.
В первые дни и месяцы жизни нарушение мозгового кровотока проявляется в виде внезапных кратковременных остановок дыхания (с первых суток), в виде дрожания подбородка, ручек или ножек, сбоя сердечного ритма. Ребенок беспокоен и часто сильно плачет, плохо спит, имеется высокий или низкий мышечный тонус в руках или ногах, косоглазие, явно заметна короткая шея. Часть детей имеют отставание в двигательном развитии.
После года могут возникать следующие проблемы: задержка двигательного и эмоционального развития, частые истерики, плач, гиперактивность или заторможенность, дефицит внимания, плохая память. У таких детей может быть увеличенный размер головы, деформации черепа и грудного отдела, психические отклонения, судороги (эписиндром), парезы конечностей.
Некоторые последствия проявляются только в дошкольном и школьном возрасте. На тот момент их уже мало кто связывает с полученной при рождении травмой. К таким последствиям относятся: дизартрия, нарушение мелкой моторики, энурез, головные боли, вегето-сосудистая дистония (ВСД), повышенное внутричерепное давление, неврозы. В этом возрасте от перенесенной родовой травмы появляются проблемы с позвоночником (сколиоз, нарушение осанки), косолапость, плоскостопие, разная длина ног. К последствиям также относятся проблемы с иммунитетом, стойкие аллергические реакции, заболевание ЛОР-органов.
развенчиваем мифы о родовой травме
На сегодняшний день существует ряд заблуждений о проблеме родовой травмы у детей, порождаемых в основном отсутствием у родителей, столкнувшихся с данной проблемой, объективной информации по поводу причин родовой травмы и предлагаемого лечения. Постараемся внести ясность в этом вопросе и развенчать наиболее популярные мифы.
Как видно из описанных выше примеров, объективный взгляд на проблему родовой травмы с точки зрения причин её возникновения и способов решения помогает родителям ребёнка, у которого обнаружено это заболевание, своевременно и обдуманно подойти к выбору эффективного и безопасного метода лечения.
о нашем лечении родовой травмы
Как альтернативу стандартному лечению родовой травмы мы предлагаем реабилитационный комплекс, направленный на устранение последствий родовой травмы шеи и восстановление мозгового кровотока.
На первом этапе проводится лечение поврежденных анатомических структур шейного отдела позвоночника. Благодаря вытяжению и лечебной гимнастике, за короткое время происходит вправление смещенного позвонка, укрепляются мышцы, сращиваются связки шеи, рассасываются гематомы. Воротник оказывает благоприятное влияние на состояние кровоснабжения головного мозга путем освобождения сосудов от сдавления. Без этого этапа эффективность лечения родовой травмы снижается в несколько раз.
На следующих этапах проводятся терапия, направленная на улучшение работы сосудов и клеток головного мозга (в том числе аминокислотами), рассасывания глубоких гематом и рубцов около позвонков, восстановление двигательных функций шейного отдела позвоночника и тонуса мышц шеи.
Лечение проводится амбулаторно (вне стационара) и подразумевает ношение ребёнком тракционного воротника оригинальной конструкции (Патент № 2587960) в сочетании с приёмом натуральных препаратов для нормализации деятельности головного мозга.
Наше лечение быстро и эффективно решает проблему родовой травмы у ребёнка, при этом оно безопасно и надёжно.
Таким образом, предлагаемая нами тракционная терапия в силу её очевидных преимуществ является отличной и часто единственной альтернативой не только приёму противосудорожных препаратов, но и другим методам лечения родовой травмы.
начинаем лечение родовой травмы
Лечение родовой травмы в нашем центре начинается с приёма невролога. Приём ведёт главный врач и ведущий специалист нашего центра, невролог (вертеброневролог), кандидат медицинских наук Мажейко Людмила Ивановна.
На первичном приёме врач проведёт консультацию и специализированное обследование, выявит истинную причину развития патологии, установит диагноз, разработает план лечения, даст рекомендации, при необходимости назначит дополнительные обследования. Длительность первичного приёма – 60 минут.
Цена лечения родовой травмы в нашем центре рассчитывается индивидуально, в зависимости от стадии заболевания, его давности и наличия осложнений. Такой подход позволяет назначить только необходимый объём лечения с учётом особенностей организма ребёнка и картины течения заболевания.
Расчёт цены лечения родовой травмы производится после приёма невролога и проведения необходимых дополнительных обследований.
При единовременной оплате курса лечения предоставляется скидка 10 %.
Приём невролога осуществляется по предварительной записи. Для записи на приём необходимо позвонить нам в рабочее время по телефону +7 (343) 266-79-01 или оставить заявку на сайте и ожидать нашего звонка.
Позволяет определить наличие или отсутствие родовой травмы
Что такое подвывих позвонка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мажейко Л. И., невролога со стажем в 40 лет.
Определение болезни. Причины заболевания
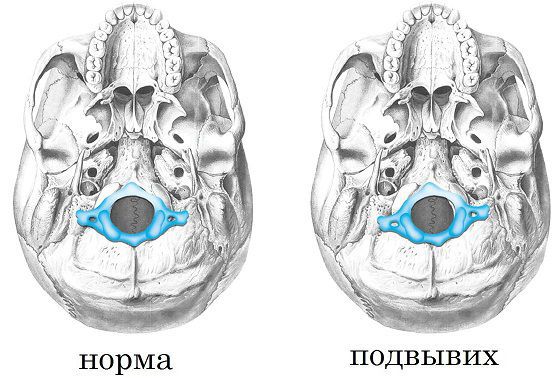
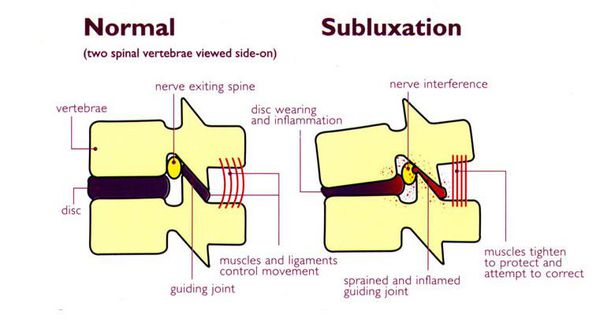
Подвывих позвонка — это патологическое смещение одного позвонка по отношению к другому, при котором сохраняется контакт суставных поверхностей позвонков. Подвывих — это неполный вывих. При вывихе, в отличие от подвывиха, происходит полная утрата контакта суставных поверхностей, что приводит к невозможности движения.
Краткое содержание статьи — в видео:
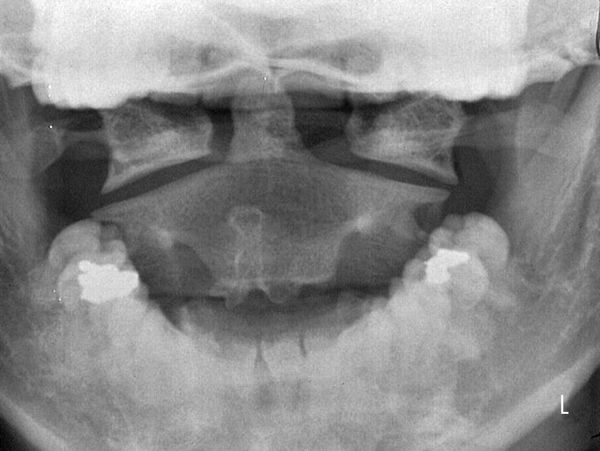
Подвывихам чаще всего подвержены позвонки шейного отдела, реже — поясничного и грудного. В верхне-шейном отделе позвоночника между позвонками межпозвонковых дисков нет. Затылочная кость и два верхних позвонка (атлант и аксис) соединены только связками, менее устойчивыми к механической травме, чем лежащие ниже позвонки, которые прочно соединены хрящевыми шайбами — дисками. Из-за этих анатомических особенностей возникают подвывихи атланта, которые встречаются чаще других подвывихов.
Причины подвывихов шейных позвонков:
Причинами подвывихов поясничных позвонков являются:
Симптомы подвывиха позвонка
Симптомы острых подвывихов шейных позвонков вследствие травмы:
Гораздо чаще встречаются застарелые не диагностированные ранее подвывихи позвонков.
Если подвывих позвонка связан с патологией диска, то боли в пояснице развиваются постепенно. Усиливаются при длительном стоянии, наклонах, при переносе тяжестей. Боль отдает в крестец, копчик, в область таза и нижних конечностей. При осмотре выявляется выраженное напряжение (контрактура) поясничных мышц в виде ограничения наклона туловища вперед. Контрактура задней группы мышц бедра приводит к сгибанию ног в тазобедренном и коленном суставах. Возможно изменение походки.
Патогенез подвывиха позвонка
Подвывихи шейных позвонков возникают при падении вниз головой. Действуют силы форсированного вращения позвоночника с одновременным сгибанием шеи кпереди и отклонением в сторону. Повреждаются связки, в итоге возникает подвывих позвонка (в тяжелых случаях — вывих).
В результате действия травмирующей силы при автокатастрофах, когда шея резко сгибается и разгибается, повреждается связочный аппарат и возникает подвывих шейных позвонков. Из-за особенности строения суставных площадок позвонков шейного отдела, когда связки разрываются, позвонок соскальзывает вперед или назад. Это так называемая хлыстовая травма. [5]
Некоординированное движение атланта по отношению ко второму позвонку или к мыщелкам затылочной кости наблюдается во время прохождения плода по родовым путям при стремительных родах, стимуляции родовой деятельности, надавливании роженице на живот, наложении акушерских щипцов, при извлечении плода путем кесарева сечения. При прохождении родовых путей на шейный отдел позвоночника плода действуют силы сжатия, сгибания и с одновременным вращением, в результате наиболее часто возникают ротационные и передние подвывихи атланта. При кесаревом сечении на связки позвоночника действуют силы растяжения и вращения, также приводящие к растяжению или надрыву связок и подвывихам позвонков, чаще атланта. [5]
В результате смещения позвонка происходит сильный мышечный спазм в шее, который препятствует дальнейшему его смещению. Этот спазм мышц сохраняется в течение всего периода, пока позвонок находится не на месте, и является причиной пережатия сосудов и нервных элементов.
Некоординированное движение шеей или головой у людей со слабыми шейными мышцами, низким мышечным тонусом или при врожденной гипермобильности суставов при сильном боковом наклоне головы сопровождается размыканием суставных поверхностей атланта и аксиса и ущемлением суставной капсулы вследствие болезненного спазма прилегающей группы шейных мышц. [8]
Механизм ротационного подвывиха атланта при воспалительном процессе в боковом атлантоаксиальном суставе связан с накоплением воспалительной жидкости. Это наблюдается при болезни Гризеля, причина которой — переход инфекции из носоглотки на боковой атлантоаксиальный сустав.
При ревматоидном артрите воспаление синовиальной оболочки атлантоаксиальных суставов вызывает ослабление поперечной связки, фиксирующей атлант к зубовидному отростку второго шейного позвонка, формируется передний подвывих атланта.
При системном поражении соединительной ткани вследствие растянутости связочного аппарата и слабости шейных мышц подвывихи шейных позвонков обнаруживаются при сгибании или разгибании шеи в виде чрезмерного смещения тела позвонка вперед или назад. [9]
Подвывихи шейных позвонков приводят к осложнениям в виде ущемления нервных корешков, спазма позвоночных артерий, вследствие которых развиваются боли и другие неврологические осложнения.
Действие сил при травме поясничных позвонков по типу сгибательно-вращательного механизма приводит к разрыву связок, перелому суставного отростка или дуги и формированию подвывиха или переломо-подвывиха позвонка. Происходит компрессия спинного мозга или его корешков. Аналогичный механизм травмы шейно-грудного перехода приводит к сдавлению плечевого сплетения и сосудов, питающих верхние конечности, с нарушением их функции.
Классификация и стадии развития подвывиха позвонка
2. По типу смещения:
3. По стадиям заболевания:
Осложнения подвывиха позвонка
Подвывихи позвонков часто дают осложнения со стороны нервной системы вследствие сдавления сосудов, нервных корешков и спинного мозга. Раздражение или сдавление позвоночной артерии при подвывихах шейных позвонков дает приступы головных болей, головокружение, сердцебиение, ухудшение зрения в виде потери четкости изображения, звон в ушах, полуобморочные состояния, помутнение сознания, нарушения внимания, ухудшение памяти. Все это обычно сопровождается хронической усталостью, нарушением сна. [11]
В детском возрасте у ребенка с подвывихом шейного позвонка часто наблюдаются:
При подвывихах позвонков поясничного отдела может сдавливаться спинной мозг и корешки, а также возникать парезы ног и нарушения функции органов таза.
Диагностика подвывиха позвонка
Рентгенологическое исследование является основным методом диагностики. Шейный отдел позвоночника исследуется в пяти проекциях:
Этот стандарт исследования минимизирует возможность ошибок диагностики, так как подвывих иногда выявляется только на функциональных снимках. Исследование шейного отдела позвоночника в двух или трех стандартных проекциях не дает достаточной информации, чтобы диагностировать подвывих атланта, который часто остается нераспознанным. [4]
Для исследования грудного и поясничного отдела используются переднезадняя и боковая проекции, включая снимок со сгибанием и разгибанием. В ряде случаев дополнительно проводится МРТ или КТ позвоночника, при осложнениях — электромиография и ультразвуковое исследование сосудов головного мозга. [12]
Лечение подвывиха позвонка
При подвывихах позвонков, возникших в результате травмы, подвывих вправляют вручную одномоментно или вытягивают позвоночник с последующим наложением жесткого воротника или гипсовой повязки. Если консервативное лечение оказывается неэффективным, делают операцию — вправляют и фиксируют позвонки с помощью металлоконструкции. [14] [16] Затем назначается физиотерапия, массаж, ЛФК.
При застарелых подвывихах лечебные мероприятия направлены на снятие мышечного спазма и устранение болевого синдрома: медикаментозное лечение, физиотерапия, остеопатия, массаж, иглоукалывание. В некоторых случаях рекомендуется ношение корсета.
Нарастающая неврологическая симптоматика при застарелых подвывихах позвонков свидетельствует о нестабильности позвоночника. В этих случаях прибегают к оперативному лечению, целью которого является устранение компрессии сосудов и нервных элементов. Большинство операций предполагает наложение металлоконструкций. В послеоперационном периоде лечебные мероприятия направлены на восстановление полноценного кровообращения и функции нервных элементов с помощью массажа, физиотерапевтических процедур, водо- и грязелечения.
Прогноз. Профилактика
При травматических подвывихах прогноз большей частью благоприятный и зависит в основном от того, насколько удается воссоздать нормальные анатомические соотношения между травмированными элементами позвонков. Хорошо проведенное оперативное вмешательство и полноценное восстановительное лечение становятся залогом полного выздоровления.
При застарелых подвывихах обычно факт подвывиха не устанавливается в момент травмы, поэтому для застарелых подвывихов не характерно своевременное обращение. Тогда, по мере нарастания болей и неврологических симптомов решающее значение имеет правильная диагностика подвывиха и проведение соответствующего лечения.
Профилактикой неврологических осложнений при подвывихах является своевременное обращение за медицинской помощью. Соблюдение рекомендаций врачей-специалистов, направленных на снятие мышечного спазма, укрепление мышечного корсета, улучшение кровообращения и избегание физических перегрузок также делает прогноз благоприятным.