можно ли вылечить бубонную чуму сейчас
Новости Барнаула
Опросы
Спецпроекты
Прямой эфир
Бубонная чума: как ее распознать, можно ли вылечиться и как не заразиться
Бубонная чума / Фото:wikipedia.org
В Монголии, на границе с республиками Алтай и Тыва зафиксирована вспышка бубонной чумы. Заразились два человека – мужчина и женщина. При этом врачи сообщают, что женщина находится в критическом состоянии. Сейчас на этой территории ввели карантин. Amic.ru на основе информации Роспотребнадзора рассказывает, насколько опасна чума, как ею можно заразиться и можно ли от нее сегодня вылечиться.
Да, бубонная чума – это та самая болезнь, которая наряду с холерой и оспой раньше полностью уничтожала население даже крупных городов. В Европе ее называли «черной смертью» и не удивительно – вплоть до конца XIX века летальность при бубонной форме чумы достигала от 95 до 99%.
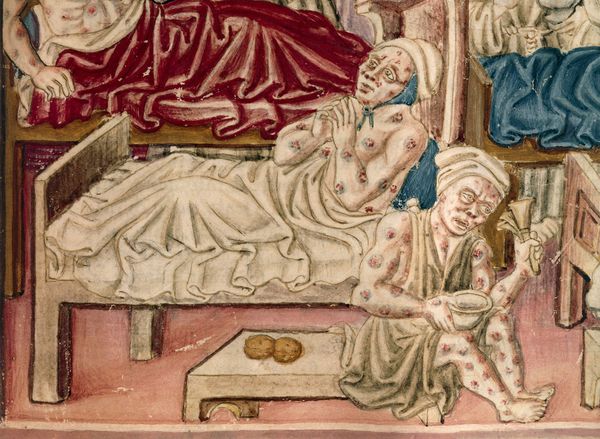
Историки выделяют три пандемии чумы на нашей планете. Первая, ее еще иногда называют «юстиниановой чумой», произошла в 526-566 годы и погубила население Египта и Римской империи. Вторая – в 1346-1351 годы и стала самой масштабной, за что получила название «черная смерть». Она захватила Крым, Средиземноморье, Западную Европу и унесла более 50 млн человеческих жизней. Третья пандемия началась в 1895 году на территории Индии и Гонконга. Тогда погибли 12 млн человек.
Бубонная чума и сегодня относится к группе особо опасных острых инфекционных заболеваний. Именно поэтому во всем мире такое тщательное внимание к вспышкам этой болезни. И как только они происходят, то сразу объявляется жесткий карантин.
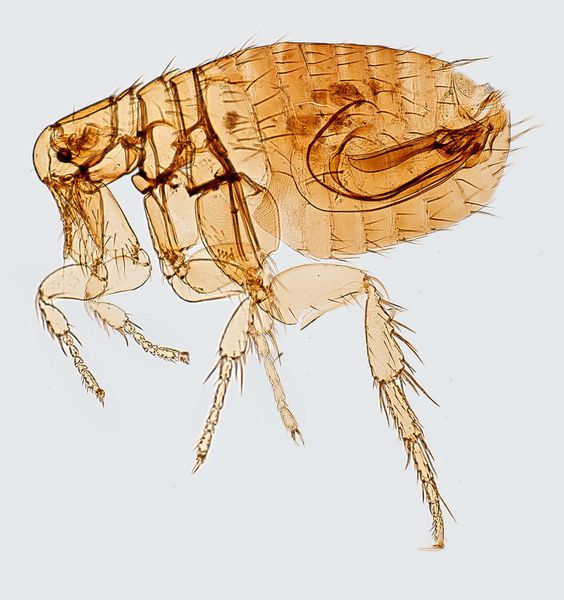
Способов заражения бубонной чумой очень много. Именно поэтому она так опасна. Во-первых, переносчиками болезни являются кровососущие насекомые, такие как блохи, вши и клещи, а также мелкие грызуны – крысы, суслики, сурки.
От человека к человеку чума передается воздушно-капельным путем. А можно заразиться и контактным способом – через прикосновение к заболевшему или через предметы, в том числе при обработке шкур инфицированных животных или при употреблении в пищу мяса животного, болевшего чумой.
Период инкубации заболевания составляет от двух до шести дней. Затем у человека резко повышается температура до 39-40°C и более, появляются слабость, головная и мышечные боли, тошнота, рвота, резкий упадок сил (или возбуждение), бессонница. Часто у больных отмечается помрачение сознания, бред, на коже могут появиться геморрагические высыпания.
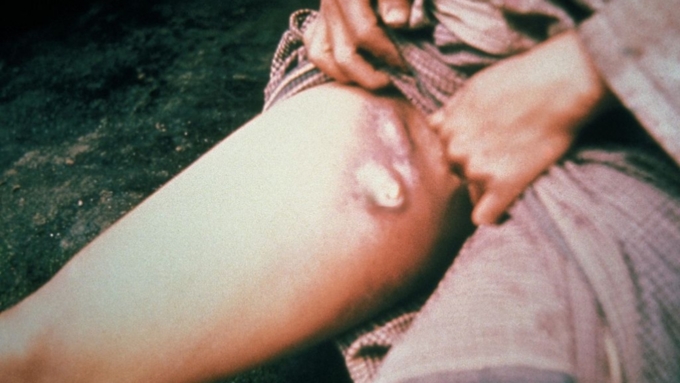
При бубонной чуме поражению подвергаются лимфатические узлы. На их месте возникают шишки, наполненные кровью и гноем. Такие образования получили в народе название «бубон» – отсюда и название самой болезни. Когда «бубоны» прорываются, образуются язвы.
Кроме бубонной существует еще несколько видов чумы: кожная, легочная, кишечная или септическая. Все они имеют свои клинические особенности. Самой сложной формой заболевания и самой опасной для окружающих является легочная форма чумы.
Поэтому важно своевременно обратиться к врачу при внезапном появлении таких симптомов, как высокая температура, озноб, сильная головная боль, тяжелое гнетущее состояние, затрудненное дыхание, кашель с кровью.
Можно. С изобретением антибиотиков лечение бубонной чумы происходит весьма успешно. При условии, что пациент вовремя обратился к врачу. Однако лечение будет не быстрым: больной проведет в стационаре 10 дней, пройдет курс терапии антибиотиками, а затем еще несколько месяцев должен будет находиться под наблюдением врачей.
Кстати, перелома в лечении бубонной чумы добились советские врачи. В 1947 году в Маньчжурии они первыми в мире применили легкий антибиотик. В результате выздоровели даже те больные, которые считались безнадежными.
Это довольно-таки затруднительно. Дело в том, что ее возбудителем является чумная палочка, которая постоянно существует в природе. Исследования показали, что природные очаги чумы есть на всех континентах земного шара, кроме Австралии и Антарктиды.
Кроме того, чумой болеют не только люди, но и животные. Это мелкие млекопитающие, такие как лисы, зайцы, сурки, суслики, мыши и крысы. Ну и конечно, вряд ли получится ликвидировать всех блох и других насекомых, которые могут переносить эту инфекцию.
Да, конечно, есть. На территории, где произошла вспышка чумы, обязательно проводят иммунизацию всего населения. В случае прививки иммунитет держится год. Дальше требуется ревакцинация.
Кстати, вакцины от чумы разработали российские и советские ученые. Первую вакцину создал российский биолог-иммунолог Владимир Хавкин в 1898 году. Он организовал лабораторию в индийском городе Бомбее, где тогда бушевала эпидемия чумы. Хавкин приготовил противочумную вакцину, а ее эффект испытывал на себе. Вакцина спасла миллионы людей, а в Индии Хавкина до сих пор считают национальным героем.
Хавкин создал вакцину из убитых высокой температурой чумных палочек, но более эффективными являются препараты, полученные из живых штаммов с использованием бактериофагов. И такую вакцину создала в 1934 году советский ученый Магдалина Покровская. Ее испытание женщина тоже проводила на себе. Покровской была посвящена пьеса «Сильнее смерти», которую написали Жатких и Вечора, впечатлившись самоотверженностью ученого.
В первую очередь, соблюдая меры личной гигиены. Если вы отправились в поход, то старайтесь избегать прямого контакта с мелкими млекопитающими и грызунами.
Не допускайте попадания на тело и под одежду блох и клещей.
Не разбрасывайте объедки вокруг стоянки, так вы привлекаете грызунов – переносчиков блох.
Храните продукты в герметичных емкостях.
Не ешьте мясо диких зверьков. Так, в 2016 году 10-летний мальчик в Горном Алтае заболел чумой после того, как съел мясо пойманного сурка. В апреле 2019 года в Монголии погибли супруги, которые также ели мясо сурка (в народе считается, что таким образом можно укрепить свое здоровье). И сейчас один из заболевших был доставлен в больницу после того, как съел мясо этого зверька.
Также не покупайте у местных жителей шкурки животных и изделия из них. Вряд ли эти вещи прошли необходимую обработку и обеззараживание. Вы рискуете подхватить серьезную болезнь.
При любом недомогании сразу же обращайтесь за медицинской помощью.
Чума: история, симптомы, разновидности и меры борьбы
Историческая справка
Согласно мнению медиков и историков, в мире нет болезни, более смертоносной и безжалостной, чем чума. Рассказы о страшных болезнях, поражавших города и страны, есть в Библии, эпосе о Гильгамеше и других древнейших источниках. С VI по VIII века в мире свирепствовала «Юстинианова чума», названная по имени императора Византии, при котором болезнь достигла расцвета.
Первые достоверные упоминания о болезни, ее симптомах и последствиях относятся к XIV веку. Тогда распространению черной смерти подверглись многие провинции Китая, государства Малой и Средней Азии, Индия. Уже через 10 лет заболевание стало уносить жизни на Ближнем Востоке и на севере Африки. В 1348 году страшная беда пришла на юг Европы, а еще позднее достигла Руси.
Мор от чумы с завидной регулярностью прокатывался по миру, и люди были практически безоружны перед грозным врагом. Вплоть до конца позапрошлого века даже не был выявлен возбудитель заболевания. Обнаружить источник болезни – чумную палочку Yersinia pestis удалось в 1894 году французу А. Йерсену и японцу К. Сибасабуро. Справляться болезнью люди научились позже, и даже в двадцатом столетии чума приносила сметь и страдания на Дальнем Востоке и в Индии. Первые положительные результаты лечения чумы были достигнуты советскими медиками в середине XX века.
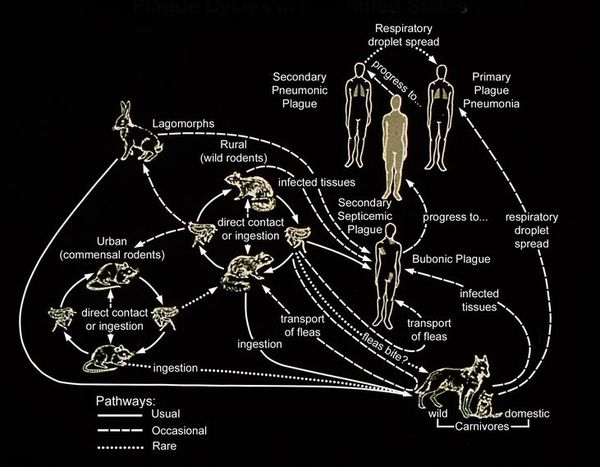
Переносчики чумы и пути заражения
Сегодня точно известен не только возбудитель чумы, но и способы распространения болезни. Опасными для человека разносчиками и носителями инфекции являются грызуны, к которым чумная полочка передается через зараженных блох. Медики выделяют несколько географических зон, где риск появления заболевания максимален, но это не значит, что жители других регионов могут пребывать в спокойствии. На сегодняшний день природных очагов инфекции не выявлено только в Австралии.
От блох, в теле которых чумные палочки остаются жизнеспособны до одного года, инфекция попадает в организм крыс и мышей. Они разносят болезнь на огромные расстояния, заражая все новых блох, людей и сородичей. Если учесть, что для паразитирующих на грызунах блох человек является желанной добычей, то риск заболеть в зараженной местности многократно возрастает.
От человека к человеку инфекция передается контактным и воздушно-капельным путем. Опасными могут не только капли мочи, пота или слюны, но и предметы, которыми пользовался больной, а также не подвергнутые обработке продукты питания.
Жизнестойкость возбудителя болезни
Смертельной для бактерии оказывается только кипячение, или иное воздействие температурами выше 100 градусов, а также длительное воздействие ультрафиолетового излучения.
Симптомы и формы чумы у человека
От момента проникновения возбудителя в организм до появления первых симптомов проходит от суток до 12 дней. Без принятия срочных мер смертность при чуме составляет 95–100%. Проявляется болезнь остро и ярко, сопровождаясь:
Кроме присущих многих инфекционным болезням симптомов, у больного:
При легочной форме у пациента наблюдают кашель с кровью и приступы рвоты, сопровождающиеся кровохарканием.
Современная классификация подразумевает, что заболевание может иметь одну из четырех основных форм: кожной, бубонной, септической и легочной. У всех разновидностей есть свои, не повторяющиеся признаки, однако все виды требуют немедленного принятия мер.
Диагностика и лечение
Практически до середины прошлого века чума не поддавалась лечению, а смертность от нее доходила до 99%. Сегодня ряд бактериологических лабораторных исследований позволяет в кратчайшие сроки, вовремя для начала терапии выявить и нейтрализовать источник опасности. При подозрении на чуму:
Сегодня лечение чумы подразумевает борьбу с размножением и патогенным действием возбудителя. Лечение также направлено на облегчение состояния больного и снижению интенсивности симптомов. Неотъемлемая часть терапии – антибиотики.
Что такое чума? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Чума («чёрный мор», «чёрная смерть») — острое заболевание, вызываемое бактерией Yersinia pestis. Относится к группе особо опасных карантинных инфекций. Клинически характеризуется синдромом общей инфекционной интоксикации, лихорадкой, поражением лимфоузлов, ретикулоэндотелиальной системы (тканей, богатых макрофагами, например микроглии), лёгких и других тканей человека. Передаётся различными путями, из которых наиболее опасен воздушно-капельный. Без адекватного лечения чума может привести к смерти. Описаны случаи применения в качестве биологического оружия: в летописях XIV, XVIII века и японцами в 1939 и 1942 гг.
Этиология
Возбудитель чумы — чумная палочка (Yersinia pestis), открытая в июне 1894 года в Гонконге французом Александром Йерсеном и японцем Китасато Сибасабуро. Выявлено, что чумной микроб возник при мутации бактерии псевдотуберкулёза (Y. Pseudotuberculosis) не более 20 000 лет назад. Впервые чумные эпидемии описаны в летописях древнего мира, упоминаются в Библии.
Вид: Yersinia pestis (чумная палочка)
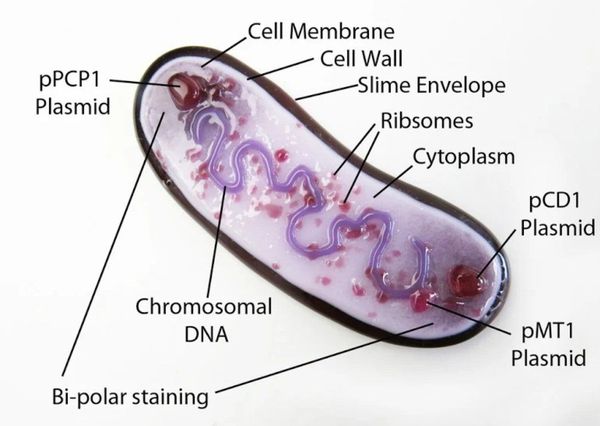
Y. pestis — неподвижная грамотрицательная палочка размером 0,3-0,6 × 1-2 мкм, округлой, нитевидной или удлинённой формы. Покрыта капсулой из слизистого вещества, окрашивается биполярно: интенсивно на концах и бледнее в центре. Не имеет жгутиков и не образует спор. Факультативный внутриклеточный анаэроб — способна развиваться как в клетках, так и за их пределами.
Факторы патогенности (вещества, определяющие способность бактерии вызывать инфекционный процесс):
Y. pestis умеет расщеплять углеводы и вырабатывает ферменты, помогающие заселять организм: гиалуронидазу, коагулазу, гемолизин, фибринолизин, пестицин. Существует несколько подвидов возбудителя чумы, различных по способности заражать организм.
Бактерии растут на обычных питательных средах с добавлением гемолизированной крови или сульфита натрия для стимуляции роста при температуре 28-30°С, рН среды 7,0-7,2 с видимым результатом через 12-14 ч.
Содержит более 30 антигенов, V- и W-антигены подавляют иммунные реакции, в частности фагоцитоз. Капсула защищает микроорганизм от растворения полиморфно-ядерными лейкоцитами, контролирующими различные стадии воспаления.
Чумная палочка сохраняется в выделениях больных людей и на объектах внешней среды:
Выдерживает низкие температуры: при 0 °С сохраняется шесть месяцев, в замороженных трупах — год и более. Не переносит:
Эпидемиология
Резервуар и основной источник инфекции — грызуны. Реже болеют зайцы, кролики, лисы и верблюды. Ранее эпидемии чумы вызывали миграции крыс, заражающихся в природных очагах. Переносчики чумы — крысиные блохи (Xenopsylla cheopis).
Распространённость чумы
В XXI веке эпидемии чумы не возникают, выявляют лишь единичные случаи:
Основные природные очаги в РФ:
Механизмы передачи:
Человеческая форма чумы редко поражает животных. Заболевание, как правило, проходит в лёгкой форме. Подозреваться заражение можно, если появился кашель с кровью и в скором времени животное погибло.
Симптомы чумы
Инкубационный период при заражении от укуса блохи и контакта с инфицированным материалом длится от 3 до 6 дней. При аэрогенном заражении лёгочной формой — 1-2 дня. У привитых пациентов этот период растягивается до 12 дней. Прививка действует около года, обеспечивая относительную защиту. Затем, в течение непродолжительного времени, болезнь развивается в более лёгкой форме, по окончанию периода — как у непривитых.
Чума часто протекает в среднетяжёлой и тяжёлой форме. Болезнь начинается остро, внезапно. Симптомы заболевания:
С развитием болезни возбуждение сменяется апатией и адинамией, появляется сыпь на коже, выраженная тахикардия, нарушение ритма сердца, прогрессирующее падение артериального давления. Развивается учащённое поверхностное дыхание (тахипноэ), снижается количество отделяемой мочи вплоть до анурии.
Выделяют четыре клинические формы чумы: кожную, бубонную, первично-септическую, лёгочную.
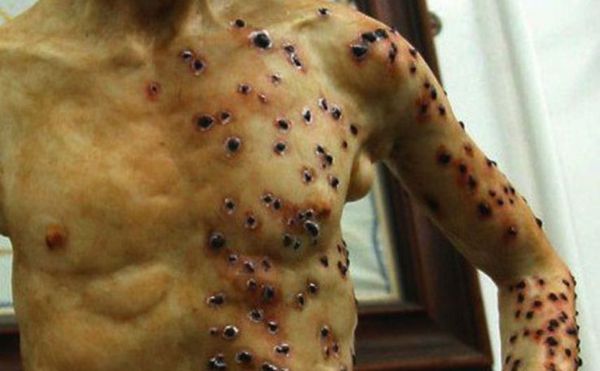
Кожная форма чумы
На коже последовательно формируются: пятно, папула, пузырёк, гнойный пузырёк (пустула) с конечным превращением в язву. Пустула болезненна, наполнена гнойно-кровавым содержимым, окружена зоной воспаления и находится посреди плотного багрово-красного основания. При разрыве возникает язва с дном тёмного цвета. После выздоровления в этой области формируется рубец. При своевременной антибиотикотерапии смертность не превышает 1 %.
Бубонная чума
Для бубонной формы чумы характерно появление и развитие бубона — болезненного лимфоузла (или группы лимфоузлов), расположенного в любой зоне, чаще в паху. Бубон плотный на ощупь с нечёткими неровными контурами, спаян с подкожной жировой клетчаткой и ограничивает движение конечностей. Кожа в этой области сухая, горячая на ощупь, с течением болезни приобретает багрово-синюшный оттенок. При развитии заболевания бубоны размягчаются, нагнаиваются, появляются гнойные свищи. Возможно распространение инфекции и возникновение вторичных бубонов в других областях. Вокруг поражённых лимфоузлов развиваются вторичные пузырьки с кровянистой жидкостью (фликтены чумы). При своевременном лечении смертность не более 5 %. При отсутствии терапии летальность — 90 %.
Первично-септическая форма
Лёгочная форма
Чума при беременности
Патогенез чумы
Иммунная система человека практически неспособна противостоять натиску чумной палочки. Это связано со стремительным размножением возбудителя, выработкой им факторов патогенности и антифагинов, подавляющих фагоцитоз (поглощение бактерий клетками иммунной системы) на начальных этапах, и слабым образованием антител.
Входные ворота при кожно-бубонной форме — кожа в месте укуса или втирания фекалий блох в повреждённую кожу, конъюнктивы, слизистые оболочки ротоглотки. При лёгочной форме чумы — слизистые оболочки респираторного тракта.
Этапы развития заболевания:
При попадании возбудителя в ткань лёгких (20 % случаев) возникает вторично-лёгочная форма заболевания. Стремительно развивается гангренозно-геморрагическая пневмония, увеличиваются и воспаляются трахеобронхиальные лимфоузлы, в плевральной полости скапливается жидкость (плевральный выпот).
Классификация и стадии развития чумы
Классификация и стадии развития
2. По клинической форме:
3. По степени тяжести:
Без лечения болезнь часто протекает в тяжёлой форме и заканчивается смертью.
Осложнения чумы
Диагностика чумы
Все действия с потенциально инфицированными материалами при подозрении на чуму проводятся в специализированной лаборатории особо опасных инфекций, работающей с патогенами I класса биологической опасности (в западных странах IV класса).
Лабораторная диагностика:
Дифференциальная диагностика:
2. Лёгочная чума (в т.ч. септическое течение):
3. Кожная форма чумы:
Лечение чумы
Независимо от формы болезни, необходима строгая изоляция пациента в инфекционном отделении больницы или ОРИТ (отделение реанимации и интенсивной терапии) боксового типа.
Режим — палатный, постельный или полупостельный. Диета — №2 или №7 по Певзнеру с ограничением поступления ионов натрия и контролем уровня потребляемой жидкости.
Антибиотикотерапию необходимо начать сразу, не дожидаясь лабораторного подтверждения диагноза. Даже при лёгочной форме чумы в первые 12-15 часов болезни есть шансы на выздоровление. Назначаются препараты:
Длительность введения антибиотиков — не менее 10 дней или до двух дней после исчезновения лихорадки.
Параллельно проводится применяют сорбенты и противоаллергические препараты. Для улучшения состояния ЖКТ принимают пищеварительные ферменты и пробиотики.
Критерии выздоровления при чуме:
Прогноз. Профилактика
Прогноз благоприятный, если начать лечение лёгкой и среднетяжёлой формы чумы своевременно. При развитии тяжёлой формы, особенно лёгочной чумы, пациент часто погибают.
Меры профилактики:
Вспышка бубонной чумы в Монголии на границей с Россией: что произошло и есть ли опасность ещё одной пандемии Статьи редакции
В эпоху Covid-19 новости о возвращении «Чёрной смерти» звучат тревожно, но на самом деле случаи чумы на границе Монголии и России — не такое уж и редкое явление.
В начале июля монгольские власти зафиксировали два случая заражения бубонной чумой в Западной Монголии: вспышка произошла в аймаке (провинции) Ховд, граничащем с Республикой Алтай и Тувой. Заболевшие — 27-летний мужчина и девушка, возраст которой не уточняется. Последняя перед госпитализацией находилась в прямом контакте с 60 людьми, с ещё 400 — в косвенном.
После этого Национальный центр изучения зоонозных инфекций объявил в аймаке карантин — он продлится неопределённый срок. По данным ТАСС, у одного из пациентов более опасная форма чумы — лёгочная. Также установлено, что оба заболевших ели сырое мясо тарбагана, монгольского сурка. Этот вид грызунов считается одним из основных переносчиков чумной бактерии Yersinia Pestis.
Несмотря на два случая чумы и большое количество контактов, представитель ВОЗ в Монголии Сергей Диордицу заявил, что вспышка — сезонное явление, и причин для беспокойства нет. По его словам, заболевших быстро изолировали, а карантин ввели своевременно. Теперь местные эпидемиологические службы выясняют, есть ли в регионе ещё заболевшие.
В эпоху пандемии коронавируса людям стали хорошо знакомы термины вроде «карантин», «вспышка» и «эпидемия», а также закрытие границ и ожидание наихудшего сценария. Поэтому на подобные новости в 2020 году реагируют гораздо острее: каждый обнаруженный вирус или заболевание воспринимаются как преемник Covid-19, который окажет такое же влияние на мир.
Поэтому сейчас в соцсетях можно встретить настороженные или даже панически посты про чуму. Авторов можно понять: в прошлом бубонная чума становилась причиной масштабных пандемий, самая известная из которых, «Черная смерть», привела к десяткам миллионов смертей в Европе 14-го века. И люди, прочитавшие новости про Монголию, заявились, что им хватит и одной пандемии за год.
Новости в феврале: вспышка коронавируса.
Я: *не сплю ночами, волнуюсь за близких, паникую, обливаюсь антисептиком, постоянно тревожусь*
Новости сегодня: вспышка бубонной чумы.
Я: *включаю сериал*
Я: если заболею, можете меня поджечь, мне уже в принципе всё равно.
В Монголии вводят каратин после сообщения (внимание!) о бубонной чуме.
Там чувак был доставлен в больницу после того, как съел мясо сурка. https://t.co/KjUSvJLXcj
Но при этом нельзя сказать, что ограниченная вспышка бубонной чумы — что-то уникальное для последней декады. По данным ВОЗ, в 2010-2015 годах во всем мире было зарегистрировано 3248 случаев заболевания чумой, в том числе 584 случая смерти. В современном мире бубонная чума лечится антибиотиками, проводится вакцинация, и шансы на успех определяются ранней диагностикой. Быстрое обнаружение ещё и не даёт бубонной чуме развиться в более тяжёлую и заразную форму — лёгочную.
ВОЗ называет самыми «эндемическими» (то есть подверженными вспышкам) странами Демократическую Республику Конго, Мадагаскар и Перу. Но и в США каждый год регистрируют от одного до 17 случаев заболевания бубонной чумой, в основном — в сельской местности.
Что до Монголии, то для жителей страны вспышка чумы тоже не считается чем-то из ряда вон выходящим: в стране есть множество природных очагов чумы из-за распространения тарбаганов. Согласно отчётам ВОЗ, с 1989 по 2003 год монгольские власти каждый год сообщали о новых случаях чумы: за этот временной отрезок 115 человек заболели, 36 — умерли.
В 2019 году тема возвращения «Чёрной смерти» уже обсуждалась в СМИ в связи с Монголией: в апреле там об бубонной чумы умерли супруги, которые съели почку больного сурка. Тогда в стране тоже объявляли карантин и временное закрытие границ. А в ноябре вспышку зафиксировали в китайской провинции Внутренняя Монголия.
На территории России расположены 11 природных очагов чумы. Самыми «активными» из них как раз являются те, что находятся на границе с Монголией, наиболее опасные регионы — Алтай и Тува. Именно в Западной Монголии, граничащей с этими российскими регионами, и объявили карантин.
В прогнозах на 2016 год российский научно-исследовательский противочумный институт «Микроб» Роспотребнадзора называл Горно-Алтайский очаг местом, где есть высокий риск заразиться чумой из-за активности сурков: в регионе на них охотиться нельзя, но процветает браконьерство. Особенно выделяли Кош-Агачский район в нескольких километрах от границы с Монголией: там в 2012 году выделили опасный подвид чумного микроба.
С 1961 по 2014 год в России не зафиксировали ни одного случая заболевания чумой. Но в 2014 году бубонной чумой заболел охотник на сурков в Кош-Агачском районе, ещё двое охотников заразились в 2015 году. В 2016 году диагноз «бубонная чума» поставили десятилетнему мальчику, который разделывал с родственниками тушку сурка.
Все вышеперечисленные случаи в России и Монголии объединяет одно: в обеих странах за счёт ранней диагностики и быстрых мер вроде карантина и отслеживания контактов получалось не допустить распространение вспышки. Поэтому пока что нет оснований считать, что июльская вспышка бубонной чумы станет для России и мира «новым коронавирусом».