можно ли вылечить эпилепсию у подростка навсегда
Как жить с эпилепсией? 5 вопросов неврологу
Вокруг этой болезни существует немало мифов и предрассудков. Что надо знать родственникам больных эпилепсией?
Прошлая статья о детской эпилепсии вызвала большой интерес у наших пользователей. Вместе с экспертом мы подготовили ответы на новые вопросы. Если у вас остались свои, вы можете задать их, воспользовавшись сервисом Доктис.
Эпилепсия: излечение или ремиссия
1. Можно ли полностью излечиться от эпилепсии?
Существует 50 форм эпилепсии. Да, есть некоторые детские формы с возраст-лимитированным окончанием. Это значит, что у человека в генетическом коде записано, что в 15 лет он забудет о заболевании. Но таких форм всего 2−3. Все остальные виды эпилепсии, которые начинаются в возрасте до 10 лет, а уж тем более во втором десятилетии, обычно протекают пожизненно.
Задача врача-эпилептолога и семьи пациента заключается в том, чтобы человек с серьезным заболеванием головного мозга прожил свою жизнь максимально полноценно. И в 60−70% случаев этого можно добиться с помощью медикаментозного лечения или хирургического вмешательства.
Ни в коем случае нельзя отказываться от лекарств, достигнув длительного улучшения состояния. Если пациент перестает принимать препараты, то вернуться в ремиссию, в которой он здравствовал много лет, уже не получится. Во всяком случае, после отмены лечения 70% пациентов уже не могут стать полноценными членами общества. Золотое правильно врачей-эпилептологов: если у пациента все хорошо – продолжай назначать те же препараты, те же дозы.
Эпилепсия лечится только двумя способами: терапией и хирургией. Никаких других методов не существует. Коррекция аминокислот, масло, которым капают на голову пациентам, вправления позвонков — все эти способы бесполезны.
Сейчас для взрослого пациента с эпилепсией в России есть все возможности терапии, доступны препараты, которые зарегистрированы в мире для лечения этого заболевания.
Хирургическое лечение эпилепсии развивается в нашей стране очень активно. Федеральные нейрохирургические центры есть не только в Москве, но и в Санкт-Петербурге, в регионах. Центры оснащены по последнему слову техники, и врачи, которые там работают, прекрасно подготовлены.
В стране выделяются квоты на многие нейрохирургические вмешательства, поэтому высокотехнологичная медицинская помощь доступна даже малообеспеченному человеку с эпилепсией.
2. Как ставится диагноз «эпилепсия»?
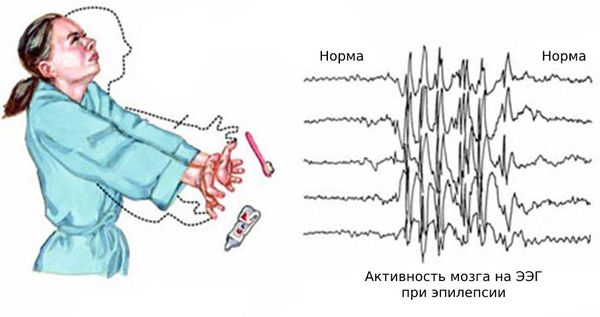
К сожалению, нашим врачам много лет внушали, что диагноз «эпилепсия» можно поставить, только если видишь эпиактивность мозга на электроэнцефалограмме. Это не так. Диагноз ставится по клиническим признакам. Но порой доходит до абсурда. Пациент может годами страдать эпилептическими приступами, биться в судорогах, испускать пену, можно упасть в припадке даже в кабинете врача, но если эпиактивности на ЭЭГ нет, значит, и эпилепсии нет.
Пациент и его родственники должны занимать активную позицию: если один врач не помог, надо получить второе мнение. Пациент имеет на это право. То же касается и лечения. Мировая статистика показывает, что с момента начала терапии приступы полностью и надежно контролируются в 47% случаев, то есть в почти половине ситуаций. Если этого не происходит, проконсультируйтесь у другого врача.
У некоммерческой организации «Объединение врачей-эпилептологов и пациентов», в которой я работаю, 15 представительств по всей стране от Санкт-Петербурга до Владивостока. Мы можем подсказать пациенту, где в его регионе принимает хороший врач, куда он может обратиться, чтобы провести диагностику и лечение. Адрес нашей организации – doctorandpatient@yandex.ru.
Лекарства от эпилепсии для контроля приступов
3.Создаются ли новые, более эффективные лекарства от эпилепсии?
Да, уже есть новые препараты с новыми возможностями. У разных типов эпилепсии разные механизмы развития. Новые препараты могут воздействовать на те рецепторы, на которые ранее созданные препараты не действовали, и позволят контролировать приступы, которые прежде предупредить было нельзя.
Эпилепсия: наследственность и образ жизни
4. Передается ли эпилепсия по наследству?
У заболевания есть наследственные формы, и сегодня определены гены, отвечающие за эпилепсию. Есть формы приобретенные, то есть болезнь может возникнуть у любого человека в любом возрасте при повреждении головного мозга.
Эпилепсия может начаться после перенесенного ранее инсульта, тяжелой черепно-мозговой травмы или токсического поражения головного мозга. При этом проводимая после травмы профилактическая противоэпилептическая терапия не может гарантированно уберечь от эпилепсии. Предугадать последствия травмы нельзя.
5. Какой образ жизни должен вести больной эпилепсией, чтобы оставаться в ремиссии?
Три фактора могут обострить ситуацию: пропуск приема лекарства, недосыпание и алкоголь. Все остальные факторы индивидуальны и зависят от формы эпилепсии. Образ жизни на болезнь не влияет. Если пациент будет принимать витамины или больше гулять, на его заболевании это никак не отразится. Кстати, курение и эпилепсия тоже никак не связаны между собой, это доказанный факт.
Онлайн консультации врачей
в мобильном приложении Доктис
Дежурный терапевт и педиатр консультируют бесплатно
© 2016-2021, ООО «Диджитал Медикэл Оперейшнс»
Лицензия на осуществление мед деятельности ЛО-76-01-002757.
Адрес: 121205, г. Москва, Территория Сколково Инновационного Центра, бульвар Большой, д. 42, стр. 1, эт. 4, пом. 1594, раб. 2
Филиал в г. Ярославль: 150062, Ярославская область, г. Ярославль, ул. 5-я Яковлевская, д.17
Что такое юношеская миоклоническая эпилепсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агранович А. О., эпилептолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Юношеской миоклонической эпилепсией (синдромом Янца) называют эпилептический синдром, который проявляется внезапными подёргиваниями в мышцах — миоклоническими приступами (от греч. «myos» — мышца, «klonos» — беспорядочное движение). Заболевание обычно развивается в подростковом возрасте.
Подёргивания в первую очередь возникают в мышцах верхнего плечевого пояса и рук. Сначала пациенты не обращают на них внимания, но со временем эпизоды возникают всё чаще и ухудшают качество жизни. Например, во время приступов из рук могут выпадать предметы. В дальнейшем появляются подёргивания ног, из-за которых человек может упасть.
Нередко к этим эпизодам присоединяются генерализованные судорожные приступы — судороги возникают по всему телу и пациент теряет сознание. Также возникают абсансы — бессудорожные приступы с отключением сознания и амнезией на этот период. Как правило, частота генерализованных приступов невысокая: от одного за всю жизнь до раза в месяц. Подёргивания обычно случаются утром после пробуждения. Ярким провоцирующим фактором может стать недосыпание или вынужденное пробуждение. Также в трети случаев отмечается фотосенситивность — чувствительность к ритмическим вспышкам света.
Распространённость
Причины заболевания
Симптомы юношеской миоклонической эпилепсии
Чаще всего подёргивания возникают в верхнем плечевом поясе: мышцах рук и плеч с обоих сторон. Из-за этого пациенты нередко выпускают предметы из рук, например разбивают кружки и роняют зубные щётки. Однако возможны различные вариации миоклоний.
Приступы учащаются в утренние часы, особенно при недосыпе или вынужденном пробуждении.
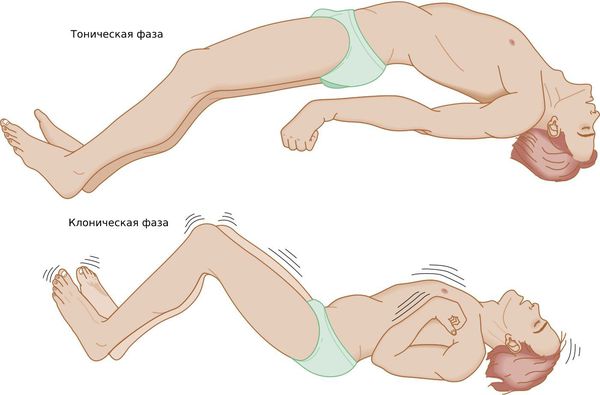
Генерализованный тонико-клонический приступ — состояние, при котором полностью отключается сознание. Приступ начинается с тонической фазы: напряжения в мышцах и специфического вскрикивания или хрипения. Руки полусогнуты и приподняты вверх или прижаты к телу. В этот момент из-за спазма дыхательной мускулатуры меняется цвет лица: оно синеет или сереет.
Далее развивается клоническая фаза, которая проявляется ритмичными подёргиваниями в конечностях. Она завершается полным мышечным расслаблением.
Патогенез юношеской миоклонической эпилепсии
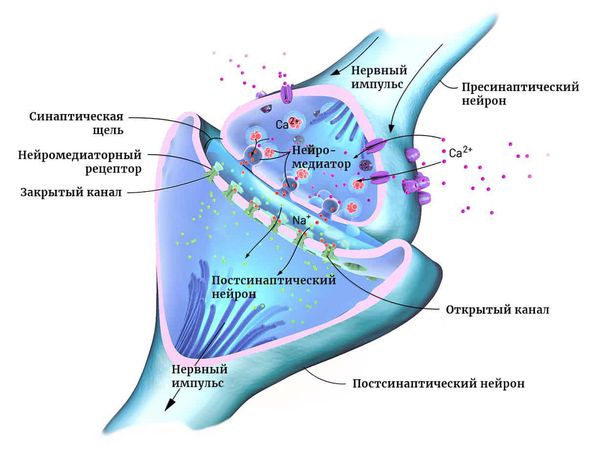
Мозг человека состоит из двух основных типов клеток: нейронов и глии. Нейроны — это электрически возбудимые клетки, которые обрабатывают, хранят и передают информацию с помощью электрических и химических сигналов. Глиальные клетки играют в этом процессе вспомогательную роль.
Нейроны могут соединяться друг с другом и образовывать нервные сети. В пределах одного нейрона и его отростков информация передаётся в виде электрического возбуждения. В синапсе (месте контакта между нервными клетками) оно приводит к выделению различных химических веществ — нейромедиаторов.
Нейромедиатор взаимодействует с рецепторами на мембране следующего нейрона. В результате в нём возникает электрическое возбуждение. Или не возникает — это зависит от конкретного нейромедиатора, активного в данный момент.
В нервных сетях между возбуждением и торможением работы нейронов поддерживается постоянный баланс. При сдвиге равновесия в сторону возбуждения происходит эпилептический приступ.
Классификация и стадии развития юношеской миоклонической эпилепсии
В 2017 году Международная лига борьбы с эпилепсией (ILAE) обновила классификацию заболевания, выделив четыре уровня диагностики:
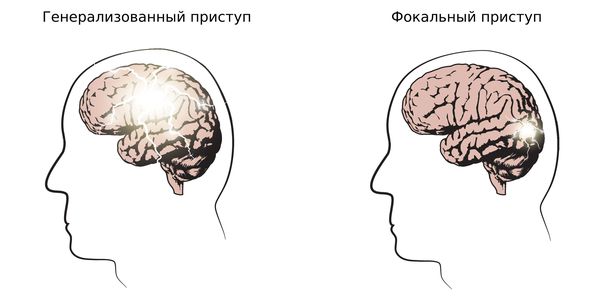
1. Определить тип приступа: фокальный (возникающий из одного очага), генерализованный и с неизвестным началом. Миоклонические, тонико-клонические приступы и абсансы относятся к генерализованным приступам.
2. Установить тип эпилепсии: фокальная, генерализованная, сочетанная (фокальная + генерализованная) и неизвестная. Юношеская миоклоническая эпилепсия относится к генерализованной эпилепсии.
4. Выявить причины заболевания: генетические, структурные, метаболические, иммунные, инфекционные и с неизвестной этиологией. Юношеская миоклоническая эпилепсия в большинстве случаев вызвана генетическими факторами.
Классификация юношеской миоклонической эпилепсии проводится в зависимости от течения заболевания. Главный критерий — это наличие миоклонических приступов. Также выделяют варианты течения с добавлением генерализованных судорожных приступов и/или абсансов.
Осложнения юношеской миоклонической эпилепсии
Пациенты часто не обращают внимания на патологические сокращения мышц, поэтому к неврологу и эпилептологу больной зачастую обращается после появления генерализованных тонико-клонических приступов. В результате противоэпилептические препараты назначают с опозданием. На фоне этого приступы могут учащаться и угрожать здоровью и жизни пациента травмами и утоплениями.
Диагностика юношеской миоклонической эпилепсии
Основной диагностический критерий заболевания — это наличие миоклонических приступов.
Сбор анамнеза
На приёме врач спрашивает о необычных внезапных состояниях:
Пациенты могут не обращать внимания на такие симптомы и считать их своей особенностью. Абсансы и генерализованные тонико-клонические приступы с потерей сознания, особенно во сне, они могут и вовсе забывать. Поэтому при сборе анамнеза важно выяснить обстоятельства приступа не только у самих пациентов, но и у родственников и очевидцев.
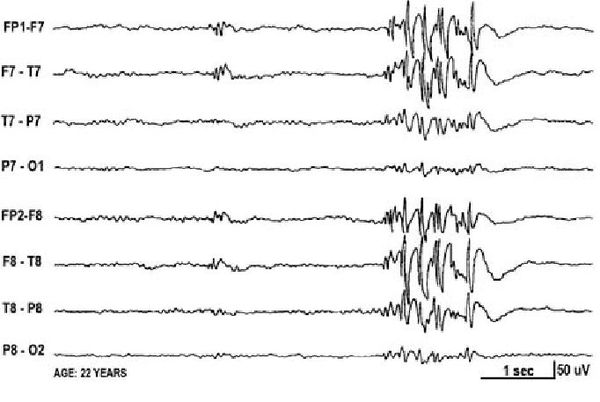
Электроэнцефалограмма (ЭЭГ)
Основным способом диагностики эпилепсии является электроэнцефалограмма — метод исследования, при котором регистрируется суммарная электрическая активность клеток коры головного мозга.
Сейчас диагноз «эпилепсия» устанавливают с помощью длительного видео-ЭЭГ мониторинга — электроэнцефалограмма записывается параллельно с одной или несколькими видеокамерами, датчиком ЭКГ и при необходимости дополнительным контролем мышечной активности, частоты и глубины дыхания.
Основной фон биоэлектрической активности при юношеской миоклонической эпилепсии, как правило, соответствует возрастной норме. Патологическая активность проявляется короткими и генерализованными разрядами полиспайков (островолновых комплексов), которые регистрируются при миоклонических вздрагиваниях и полипик-волновыми комплексами между приступами.
Эпилептическая фотосенситивность — это предрасположенность к приступам под влиянием света. Может протекать бессимптомно или проявляться эпилептическими приступами под воздействием провоцирующих факторов: видеоигр, работы за компьютером, просмотра телевизора, мигающего освещения в ночных клубах и света природного происхождения.
Интеллект и неврологический статус при заболевании находятся в норме. Выражена эмоциональная неустойчивость и признаки невротического развития личности: резкая смена настроения, вспыльчивость и повышенная тревожность
Лечение юношеской миоклонической эпилепсии
Образ жизни
Антиэпилептические препараты
Ранее лидерами в лечении юношеской миоклонической эпилепсии являлись препараты вальпроевой кислоты. Они эффективны для прекращения приступов, но вызывают много побочных эффектов:
Помимо перечисленных препаратов, могут применяться «Топирамат», «Зонисамид», «Перампанел» и «Фенобарбитал».
Прогноз. Профилактика
Эффективность АЭП в предотвращении приступов достигает 90 %. При отмене терапии часто возникают рецидивы, поэтому потребуется длительный приём препаратов, иногда пожизненный.
Качество жизни значительно ухудшается при частых миоклонических и генерализованных тонико-клонических приступах, при которых пациенты рискуют получить травмы.
Профилактика
Особое внимание стоит уделить образу и режиму жизни пациента. Самыми мощными провоцирующими факторами являются недосыпание и злоупотребление алкоголем. А учитывая, что дебют заболевания приходится на подростковый возраст, молодые люди часто нарушают эти рекомендации, особенно в студенческие годы.
Пациент, у которого выявили фотосенситивность, предрасположен к приступам под воздействием мерцающего света. Поэтому им необходимо ограничить просмотр телевизора и работу за компьютером, исключить видеоигры и избегать посещения ночных клубов.
У всех пациентов с эпилепсией имеются определённые социальные ограничения: они не могут работать в некоторых сферах, водить автомобиль и нести военную службу. Все они определяются индивидуально соответствующими комиссиями.
Эпилепсия без судорог у детей
Поделиться:
Эпилепсия — это заболевание, связанное с нарушением работы определенных групп нервных клеток. Эпилепсия может быть врожденной и приобретенной. Иногда она начинается из-за повреждения головного мозга в результате травмы или опухоли. Также ее причиной может стать врожденная киста или другие особенности мозгового строения. Бывает, что эпилептические приступы начинают происходить без видимых причин на фоне наследственной предрасположенности.
Эпилепсия у детей может проявляться судорогами всего тела или одной конечности, а также эпизодами «выключения».
Бессудорожные приступы эпилепсии у детей
Эпилептические приступы с судорогами больше характерны для малышей с рождения до 2–3 лет. У детей старше 4–5 лет чаще бывают эпилептические приступы без судорог.
Наиболее частый бессудорожный приступ — это абсанс, кратковременное выключение сознания. Со стороны это выглядит как будто ребенок «завис», задумался. Взгляд не сосредоточен. Во время приступа малыш прекращает деятельность (например, игру, ходьбу, письмо) и замирает. При этом он может выполнять стереотипные движения (например, сгибание-разгибание пальцев).
Во время приступа ребенок ни на что не реагирует, его невозможно вывести из этого состояния. Спустя несколько секунд (обычно от 2 до 20) приступ завершается, ребенок снова «включается» и продолжает то, что он делал до приступа. Сам приступ не помнит.
Таких абсансов может быть несколько десятков в день. Обычно приступ провоцируется гипервентиляцией, вызванной частым вдохами. Абсансы долгое время могут оставаться незамеченными даже близкими родственниками ребенка.
Если вы замечаете, что ваш малыш часто замирает во время игры, понаблюдайте за ним повнимательнее. При любых сомнениях лучше ничего не дожидаться, а как можно быстрее посетить вместе с малышом детского невролога.
Чем опасна эпилепсия в детском возрасте
Эпилептические приступы (даже если они протекают без судорог), особенно частые (несколько раз в день), мешают нормальной работе головного мозга и в дальнейшем нарушают развитие нервной системы ребенка. Такие дети могут отставать от сверстников в развитии.
Для эпилепсии, особенно начавшейся в детском возрасте, характерны особые изменения личности. Эти изменения связаны не только с приступами, но и с принимаемыми лекарствами, отношением окружающих. С возрастом у людей, страдающих эпилепсией, появляется раздражительность, излишняя обстоятельность, замедленность мышления.
Читайте также:
Мигрень у ребенка
Важно, что приступы эпилепсии у детей могут скрываться за непонятными головными болями или болями в животе, обмороками, рвотой и другими симптомами. Это значительно затрудняет установление диагноза.
Обследование
Если вы подозреваете у своего ребенка эпилепсию без судорог, то необходимо посетить детского невролога.
Не стоит откладывать визит к доктору, если у ребенка непонятные головные боли или боли в животе, внезапные изменения настроения (например, агрессивность). Эти симптомы тоже могут быть редкими проявлениями эпилепсии в детском возрасте.
При подозрении на эпилепсию врач обычно направляет ребенка на электроэнцефалограмму (ЭЭГ). В зависимости от результатов ЭЭГ может потребоваться видео ЭЭГ-мониторинг, магнитно-резонансная томография и другие исследования. Окончательный диагноз эпилепсии обычно устанавливает невролог-эпилептолог.
Лечение
Лечение назначает врач-эпилептолог. При бессудорожных приступах часто применяют этосуксимид, карбамазепин (антиконвульсанты), при необходимости — ламотриджин. Врач подбирает препарат и дозу индивидуально. Будьте внимательны и точно соблюдайте рекомендации. Замена дозы или пропуск лекарства может привести к обострению болезни!
Эпилептические припадки, которые начались в детстве, обычно хорошо поддаются лечению и нередко полностью проходят с возрастом. Поэтому особенно важно вовремя обратиться к врачу и выполнять все рекомендации.
Эпилепсия: спасает нейрохирургия
Эпилепсия — самое частое хроническое заболевание нервной системы у детей. Долгая лекарственная терапия часто становится просто потерей времени, не давая результатов и снижая интеллект ребёнка. В 2010 году в РДКБ была проведена первая нейрохирургическая операция по лечению эпилепсии у детей. С того времени, благодаря поддержке Фонда «Дети.мск.ру», дети с этим диагнозом получают пока уникальное для России хирургическое лечение в РДКБ. Более 100 маленьких пациентов прооперированы и живут без тяжёлых эпилептических приступов. На организацию программы по хирургическому лечению эпилепсии Фонд «Дети.мск.ру» оказал отделению Нейрохирургии помощь на сумму более 20 млн рублей. О том, как развивается это направление сегодня, наш разговор с врачами Нейрохирургического отделения нейрохирургом Игорем Васильевым и неврологом, канд.мед. наук Виктором Чадаевым.
— Можно ли сказать, что на сегодняшний день сделан прорыв в лечении эпилепсии?
— Хирургическое лечение — это и есть наиболее прорывная технология. Сейчас интерес всех эпилептологов мира сосредоточен на двух пунктах: возможностях хирургического лечения и генетических аспектах эпилепсии. И если генетические аспекты, диагностика и её качество, не так часто дают новые возможности в лечения, то хирургическое лечение — новое слово, возможность отказаться от пожизненных эпилептических препаратов, возможность социализироваться, получить образование и профессию, создать семью. Именно хирургическое лечение принципиально меняет качество жизни человека.
— В сознании обывателя эпилепсия — это просто приступы, которые мы иногда видим в общественном транспорте, на улице и ничего больше.
— Да, это самый распространённый вариант восприятия болезни теми, кто сталкивается с ней не профессионально, а в быту. За последние 15 лет, благодаря усилиям кафедры неврологии и нейрохирургии лечебного факультета РГМУ им. Н.И. Пирогова, профессорам А.С. Петрухину, К.Ю. Мухину, которые, действительно, занимались подвижнической деятельностью: ездили по всей стране и прививали международные современные протоколы лечения эпилепсии, частота встречаемости таких приступов на улице резко снизилась.
— Можно предположить, что в случае с эпилепсией наблюдалась гипердиагностика?
— Скорее, была «недодиагностика». На самом деле, эпилепсия очень многолика, особенно у маленьких детей. Чем младше ребёнок, тем больше форм проявления. Иногда доминируют не внешние приступы, и болезнь проявляется какими-то другими эпизодами, например, отставанием в развитии. Родители бьются вместе с логопедами, педагогами и знать не знают, в чём проблема.
— Что должно заставить родителей насторожиться и подозревать возможность эпилепсии?
— Нарушения в виде коротких отключений сознания, застывания, замирания, странных подергиваний, падений, которые имеют не случайный, а системный характер. И второе — это нарушения развития, например, формирования речевых функций и других когнитивных особенностей. Одно из основных, протокольных исследований — проведение качественной электроэнцефалографии. Потому что зачастую за формированием задержек развития стоят нарушения электрической активности мозга, что по новой классификации признаётся эпилепсией, даже если у ребёнка не было основного приступа.
— Что значит задержка развития, когда речь идёт о маленьком ребёнке?
— Если у ребёнка к 3-м годам не сформировались речевые навыки, то ему требуется проведение специальных исследований, в том числе тех, которые являются ключевыми при эпилепсии — качественное МРТ и электроэнцефалография с включением фазы сна.
— Но, если есть проблемы с речью, родители с детьми идут к логопедам.
— К логопедам обязательно надо идти, но после обследования у специалиста. Если у ребёнка всё-таки выявлена эпилепсия, то только эпилептолог может определить тактику дальнейшего лечения.
— В каких случаях показано оперативное лечение?
— Сегодня специалистам уже очевидно, что операцию нужно делать как можно раньше. Если проблему можно решить хирургическим путем, то нет смысла бесконечно подбирать препараты, комбинировать их. Это потеря драгоценного времени, особенно у маленьких детей.
В 2005 году английскими эпилептологами была прослежена история болезни нескольких сотен пациентов, и зафиксировано то, как они реагировали на первый, второй и третий препараты. Выяснилось, что если не помогал первый назначенный препарат, то вероятность помощи второго составляет 13 процентов. Третий препарат поможет меньше чем в 4 процентах случаев. Медицина — доказательная наука, и уже ясно, что затягивание с операцией нецелесообразно, а препараты не так эффективны, как хотелось бы. Каждый год синтезируется несколько новых лекарств, они, к сожалению, не более эффективны, но лучше переносятся и дают меньше побочных эффектов.
— Но опять же, как воспринимает обычный человек нейрохирургическую операцию — это что-то беспредельно страшное. Ребёнку вскрывают голову, а вдруг врач может что-то задеть и навредить.
— Это, действительно, обывательское представление. Безусловно, нейрохирургия отличается от общей хирургии. Вся наша работа проходит под микроскопом. Если говорить об определении тех самых зон, которые важны, которые нельзя затронуть, это прерогатива невропатолога и нейрофизиолога, которые и определяют те зоны, в которых нужно манипулировать хирургам.
— Операция готовится заранее и очень тщательно. Проводится, так называемое, картирование функционально значимых зон. Это даёт возможность, «придя» на поверхность головного мозга, не навредить. Поэтому так важно то, что мы работаем именно командой специалистов, которые вместе могут реализовать эти сложные планы скорее, чем один, самый талантливый доктор. Фонд «Дети.мск.ру» — один из членов нашей команды. Благодаря поддержке Фонда, который нас поддерживал во всем с самых первых дней, удалось добиться результатов, можно сказать, уникальных для России.
— Если более подробно остановиться на вопросе благотворительности, чем конкретно вам помогает Фонд «Дети.мск.ру»?
— Практически все операции мы смогли провести только благодаря помощи Фонда, используя купленные им оборудование и расходные материалы. Это интраоперационная физиологическая станция; электроды, которые устанавливают внутрь мозга для проведения исследования; стимулятор периферического нерва, имплантируемый в мышцу, если лекарства пациенту не помогают и операция ему не показана. В результате лечения дети начинают ходить в обычные школы, поступают в институт. Мы нередко получаем от них благодарственные письма. Ведь большинство больных начинают вести совсем другую, нормальную жизнь.
Благодаря поддержке Фонда в стенах РДКБ состоялось эпохальное событие — мы пригласили известного французского нейрохирурга, который разработал свою методику хирургического лечения эпилепсии. Он трижды побывал у нас, совершилась передача опыта и методики. Мы успешно применяем её на практике.
Продолжая разговор о перспективах развития программы по хирургическому лечению эпилепсии в РДКБ, мы обратились с вопросом к Лине Зиновьевне Салтыковой, президенту Фонда «Дети.мск.ру».
— Почему Вы решили поддержать эту программу и уже вложили в неё более 20 млн рублей?
— Слово «почему» здесь не совсем уместно. Если внимательно посмотреть на историю Фонда, то станет понятно, что мы те, кто всегда поддерживает новые, уникальные проекты, за которыми будущее современной медицины. И ещё — я видела детей с тяжёлой эпилепсией, которые годами получали медикаментозное лечение, и, увы, видела его результаты. И когда мы узнали о новых, хирургических методах, дающих детям шанс на полноценную жизнь, вопроса: помогать врачам или нет, перед нами не стояло.



 Читайте также:
Читайте также: 