можно ли вылечить саркому мягких тканей
Лечение саркомы мягких тканей
Стадии саркомы
Определение стадии саркомы мягких тканей одно из самых элементарных в онкологии, учитывается размер опухоли: менее или более 5 см, соответственно, устанавливается стадия T1 или Т2. На глубину расположения указывает буква: «a» обозначает опухоль над поверхностной фасцией, «b» — опухоль под поверхностной фасцией. Для примера, саркома стадии Т2а — это опухоль больше 5 см, располагающаяся под поверхностной мышечной фасцией.
Главное для всех сарком не столько размер и расположение, как степень злокачественности, поскольку она определяет прогноз по развитию рецидива после радикального удаления опухоли и вероятность метастазов. И конечно, именно степень злокачественности саркомы определяет тактику лечения.
Проведение биопсии опухоли
Степень злокачественности определяет только исследование микроскопического строения опухоли, конечно же, опытный клиницист может сделать предположение по виду опухоли и скорости её роста, что это такое, но подобного предположения для планирования лечения будет явно недостаточно.
Биопсию небольшой опухоли, которую можно и планируется радикально удалить, можно и не делать, достаточно тщательно исследовать под микроскопом иссеченную опухоль. Перед началом лечения все опухоли размером более 5 см требуют проведения гистологии.
Поскольку мягкотканые саркомы развиваются везде, где есть мягкие ткани, то они встречаются и в грудной клетке, и в брюшной полости, и в тазу. Биопсия не поверхностно располагающихся сарком может потребовать использования эндоскопии для точного наведения пункционного инструмента.
Лечение
Лечение саркомы мягких тканей комплексное, поэтому до его начала проводится консилиум с участием нескольких специалистов. В первую очередь, хирурга, радиолога и химиотерапевта, но может потребоваться мнение патоморфолога, проводившего исследование биоптата, и лучевого диагноста.
План лечения определяется размером и степенью злокачественности опухоли, но во всех случаях ведущий метод — хирургический, только он обеспечивает возможность излечения. Лучевое воздействие и противоопухолевая химиотерапия — важные компоненты лечения, но это только дополнительные методы, не обещающие ни радикальности, ни излечения.
Операция по удалению саркомы
Операция — стандартное лечение сарком мягких тканей низкой степени злокачественности и маленьких опухолей — не более 5 см средней и высокой степени злокачественности. Разумеется, если высоко злокачественную саркому больших размеров технически можно удалить, то ни в коем случае от операции не отказываются. Но в этом случае хирургия очень важный, но не единственный метод лечения — придётся присоединять и лучевую, и химиотерапию. То есть во всех случаях, когда представляется возможным иссечь саркому, это должно делаться, другое дело, когда опухоль прорастает важные анатомические структуры и удаление нереально.
Объём иссечения опухоли очень важен, поскольку радикальное удаление — залог успешности всего лечения, правда, даже это не даёт гарантии 100-процентного излечения, потому что у 15% оперированных с соблюдением всех онкологических канонов бывают рецидивы опухоли в области послеоперационного рубца.
Хирург не имеет права удалять только одну опухоль, стараясь экономно «отрезать» и с учётом эстетичности сохранить красоту тела. При саркоме вопрос красоты послеоперационного рубца напрасный, надо думать о здоровье и жизни. Хирург отступает в сторону от опухоли минимально 1 см, а максимально 5 см, и иссекает окружающие, и на вид совершенно нормальные ткани.
Всё это называется «широкое иссечение опухоли в пределах здоровых тканей». Чистота границы резекции от опухолевых клеток — основной метод оценки качества хирургического пособия. Поэтому во время операции в обязательном порядке под микроскопом изучаются края резекции, и только при отсутствии в них опухолевых клеток, патоморфолог даёт разрешение на завершение операции.
При крупных саркомах может потребоваться не только удаление большого мягкотканого объёма, но мышечного массива, и даже резекция магистрального сосудистого пучка, удаление подлежащих костей, части грудной и брюшной стенки, в общем, рубец будет очень заметным, но это во благо дальнейшей жизни и здоровья, хоть и не удовлетворяет эстетическим требованиям.
При саркомах на конечностях может встать вопрос об ампутации, но опять-таки всё определяет размер опухоли и её дифференцировка, при низкой степени злокачественности — это ещё называется «высокодифференцированная» саркома, хорошие результаты отмечаются при широких, но сохраняющих конечностях операциях с пред- и/или послеоперационной лучевой терапией. Когда невозможно сделать радикальную операцию, предполагается, что разрез может пройти по краю опухоли, необходимо поставить вопрос об ампутации конечности. Конечности у человека парные, а жизнь только одна.
Лучевая терапия сарком
Лучевая терапия в комбинации с удалением опухоли проводится до операции, во время операции и после неё. Все варианты преследуют определённые цели, но в целом выбирается оптимальная тактика лечения.
Предоперационное облучение решает следующие задачи:
Возможно проведение лучевой терапии непосредственно после операции, сразу в операционной — интраоперационная лучевая терапия. Этот метод обсуждается в отдельных клинических случаях, принципиально её задачи мало отличаются от целей предоперационной терапии, при меньшей выраженности непосредственного результата. Лучевая терапия во время операции позволяет максимально эффективно подвести необходимую дозу излучения на отдельные зоны операционной раны. Клинические испытания показали её эффективность в отношении уменьшения вероятности рецидива опухоли.
Послеоперационная лучевая терапия саркомы проводится для предупреждения рецидива и метастазов, поскольку разрушает оставшиеся в ране и окружающих сосудах опухолевые клетки или нерадикально удалённые остаточные опухоли.
Саркомы высокой степени злокачественности
Излишне говорить, что сочетание неблагоприятных факторов требует более агрессивного терапевтического подхода. Условно операбельные новообразования — это технически удаляемые опухоли, но вероятность полного удаления «в пределах здоровых тканей» под очень большим сомнением: как бы удалить можно, но без каких-либо гарантий чистоты рубца от опухолевых клеток.
В таких ситуациях перед условно планируемой операцией предпочтение отдаётся терморадиохимиотерапии, когда последовательно проводится сначала химиотерапия, затем дистанционная лучевая терапия 5 раз в неделю. Дважды в неделю облучение предваряется 60-минутным сеансом локальной гипертермии + 41–45°С. Продолжительность этапа лучевой терапии, как правило, 4 — 5 недель, затем следуют 4 недели перерыва и при уменьшении опухоли размеров проводится операция. Аналогичная тактика, но без этапа химиотерапии, называется «терморадиотерапия».
Если под действием терморадиохимиотерапии опухоль полностью регрессировала или, к примеру, пациент не настроился на операцию, то в том же режиме ещё 2 недели продолжается терморадио-или терморадиохимиотерапия.
При неоперабельной опухоли, когда изначально удалить саркому не представляется возможным, проводятся два этапа терморадио- или терморадиохимиотерапии. При невозможности проведения локальной гипертермии выполняется только лучевая терапия или химиолучевое лечение.
Химиотерапия
Саркомы мягких тканей не считаются высокочувствительными к противоопухолевым препаратам, но при некоторых гистологических типах сарком химиотерапия до операции применяется. Считается, что цитостатики позволяют уменьшить объём операции и одновременно тестируется индивидуальная чувствительность опухоли к лекарствам, которую определяют в удалённой ткани по специфическим изменениям клеток опухоли.
При высокой чувствительности опухоли к предоперационному лекарственному воздействию есть мотивация для планирования послеоперационной химиотерапии. Дополнительный выигрыш в уменьшении опухоли даёт добавление к лекарственному воздействию локальной гипертермии.
Послеоперационная или адъювантная химиотерапия признана не везде, в европейских странах она не входит в стандарты лечения, но в США широко используется.
При неоперабельных саркомах применяется химиотерапия в сочетании с лучевой терапией, локальной гипертермией, о чём говорилось выше.
Лечение саркомы с метастазами
Под распространённым процессом понимается неоперабельная опухоль или операбельная с метастазами в другие органы — диссеминированная. Химиотерапия — ведущий метод лечения, но не радикальный.
Используются комбинации доксорубицина, ифосфамида, дакарбазина. При ангиосаркомах эффективны таксаны. При липосаркоме, лейомиосаркоме, синовиальной и экстраоссальной форме саркомы Юинга эффективны трабектедин и пазопаниб. Лейомиосаркома отзывается на терапию гемцитабином и дакарбазином. Иматиниб — стандарт лечения дерматофибросаркомы.
Рекомендовано проводить только две линии терапии. На первом этапе проводится несколько циклов лечения комбинацией наиболее эффективных препаратов — полихимиотерапия, у пожилых и ослабленных пациентов применятся доксорубицин в монорежиме. При отсутствии эффекта от лечения, что проявляется увеличением опухоли или метастазов, проводится терапия лекарственными средствами, не использованными ранее — вторая линия терапии.
При частичной регрессии опухоли и метастазов в результате первой линии терапии, циклы проводятся до достижения полной регрессии опухоли или её устойчивой стабилизации. В дальнейшем — наблюдение, и при возобновлении роста начинают лечение. Выбор препаратов зависит от срока начала продолженного роста, если он более полугода, то используют те же препараты, если меньше — меняют на другие цитостатики.
При исчерпании эффекта — опухоль не откликается на лечение, продолжая расти, — проводится симптоматическая терапия, улучшающая качество жизни. Но доказано, что проведение химиотерапии «до бесконечности» на фоне прогрессирования опухоли не только не увеличивает продолжительность жизни, но и существенно портит её качество.
Лечение рецидивов сарком
Рецидивы лечатся также как и местно-распространённые опухоли: если возможно удаление — операция, если невозможно — химиотерапия или лучевая терапия в сочетании с гипертермией или без неё. Лучевая терапия возможна, если ранее её не проводили — два раза одно место облучать нельзя из-за развития массивного лучевого повреждения тканей.
Лечение метастазов
После радикального лечения опухоли могут появиться метастазы, но время до их развития сугубо индивидуально: месяцы и годы. Чаще всего появляются метастазы в лёгких, по возможности их удаляют после нескольких курсов химиотерапии. При прочих внелёгочных локализациях метастазов метод выбора — химиотерапия.
Саркомы мягких тканей – редкое заболевание, которое составляет 1% от всех случаев рака в мире. Они характеризуются высоким риском рецидива – по разным данным от 25 до 60%. Чаще всего причиной гибели пациентов с этим диагнозом становится генерализация опухолевого процесса, то есть его распространение и метастазирование.
Главным методом лечения сарком мягких тканей остается хирургическое вмешательство. В то же время по данным международных рандомизированных исследований лучевая терапия снижает частоту возникновения рецидивов.
На данный момент в клинической практике применяются два варианта лучевой терапии для таких пациентов – до операции и после. Для врачей по всему миру остается открытым вопрос планирования облучения – в каком случае терапию лучше провести до хирургического вмешательства, а в каком – после? Оба метода имеют свои преимущества и недостатки.
Так, предоперационная терапия снижает биологическую агрессивность опухоли и ее размеры. Предоперационное облучение также характеризуется высокой точностью доставки дозы и может способствовать запуску естественного иммунного ответа организма человека. Главный недостаток такого метода – значительное увеличение послеоперационных осложнений, которые связаны с облучением здоровых тканей вокруг опухоли. Послеоперационная лучевая терапия, которая направлена на опухолевое ложе и окружающие ткани, снижает риски рецидива и метастазирования.
Сочетание этих двух видов облучения позволило бы использовать преимущества обоих методов. Однако, если выполнять такое лечение в стандартных объемах, указанных в клинических рекомендациях, пациент получит непереносимо высокую лучевую нагрузку.
— Мы встаём перед выбором – либо проводить предоперационную лучевую терапию, рассчитывая на её иммунологические феномены, и на то, что она уменьшит размеры опухоли; либо проводить послеоперационную лучевую терапию, которая защитит от рецидивов.
Наш научный коллектив решил изучить возможность комбинированного подхода, чтобы пациент получал одновременно плюсы и предоперационного облучения и послеоперационной лучевой терапии, — разъяснил Сергей Николаевич Новиков, д.м.н., заведующий отделением радиотерапии, заведующий научным отделением радиационной онкологии и ядерной медицины НМИЦ онкологии им. Н.Н. Петрова, руководитель исследования.
В 2017 году группа ученых отделения радиотерапии и хирургического отделения опухолей костей, мягких тканей и кожи Центра онкологии им. Н.Н. Петрова начала работать над научным исследованием, целью которого было проанализировать целесообразность и безопасность комбинации пред- и послеоперационной лучевой терапии у пациентов с саркомами мягких тканей конечностей.
Чтобы реализовать научный эксперимент, ученые разработали протокол лечения, рассчитали допустимые дозы облучения и выбрали методы облучения пациентов. Опираясь на опыт коллег, в качестве предоперационного лечения врачи выбрали стереотаксическую абляционную лучевую терапию, которая должна проводиться исключительно в пределах опухолевых тканей и места операции. Этот метод позволяет снизить риск послеоперационных осложнений на здоровых тканях, сделать более четкими границы опухоли, что важно во время проведения операции, запустить иммунный ответ организма и снизить риск метастазирования.
Лечение по разработанному протоколу в рамках исследования прошли 14 пациентов с диагнозом саркома мягких тканей. Они получили предоперационную стереотаксическую лучевую терапию, хирургическую операцию, а также стандартное послеоперационное облучение. Каждый больной наблюдался в послеоперационном периоде от 13 до 30 месяцев. В это время лишь в двух случаях (14%) были зафиксированы тяжелые осложнения, при этом ни у кого из пациентов не было зафиксировано рецидива заболевания. В 2020 году ученые провели промежуточный анализ результатов научной работы.
— Мы достигли главной цели исследования – убедились в технической возможности проведения предоперационной и послеоперационной лучевой терапии, а также доказали, что данный подход не приведёт к увеличению осложнений и он безопасен для больных, — разъяснил Сергей Николаевич Новиков. – В какой-то степени это новый подход, который позволяет существенно расширить список задач, которые мы сможем решать с помощью лучевой терапии. Мы рассматриваем его как модель, которую можно будет внедрить и при лечении других онкологических заболеваний, например, рака легкого.
Промежуточные результаты первой в мире научной работы о возможности и безопасности сочетания пред- и послеоперационной лучевой терапии опубликованы в мае 2021 года в журнале Radiotherapy and Oncology.
Ознакомиться с текстом научной статьи можно зде сь
Работа над новым протоколом продолжается.
Саркомы мягких тканей
Понятие «саркомы мягких тканей» объединяет большое количество новообразований, различных по клиническим и морфологическим признакам. В связи с небольшим числом случаев заболеваний, разнообразием гистологических вариантов и локализацией сарком мягких тканей, определяющих биологическое поведение, клиническое течение и особенности лечения, все пациенты с данным заболеванием должны концентрироваться в отделении, занимающимся лечением сарком.
Что такое саркомы?
Статистика
0,2–2,6% — занимают в структуре онкозаболеваний злокачественные опухоли мягких тканей.
Локализация, % от всех случаев
Конечности — до 60%, в том числе руки — 46%, 13% – ноги.
Забрюшинное пространство – 13-25%.
Классификация
Выделяют опухоли и опухолеподобные образования следующих тканей и структур:
Кроме этого рассматривают опухоли экстрагонадного зародышевого происхождения, опухоли неясного гистогенеза и неопухолевые или сомнительные опухолевые поражения.
Этиология и патогенез
Причины появления сарком мягких тканей не выявлены. Факторы, повышающие риск развития этой патологии:
Клиническое течение злокачественных опухолей мягких тканей характеризуется вариабельностью.
К общим признакам сарком мягких тканей относят частые местные рецидивы. Почему саркомы часто рецидивируют? Это объясняют следующими причинами:
Клинические симптомы сарком мягких тканей
Симптомы зависят от локализации опухоли. Чаще всего больные обращаются к врачу, обнаружив у себя безболезненную опухоль.
Выраженный болевой синдром наблюдается при поражении надкостницы и кортикального слоя кости, а также при сдавлении опухолью нервных стволов. Присоединение неврологической симптоматики и сосудистых расстройств возможно при сдавлении или прорастании опухолью магистральных сосудов и нервов.
Диагностика сарком мягких тканей
Диагностические исследования включают в себя:
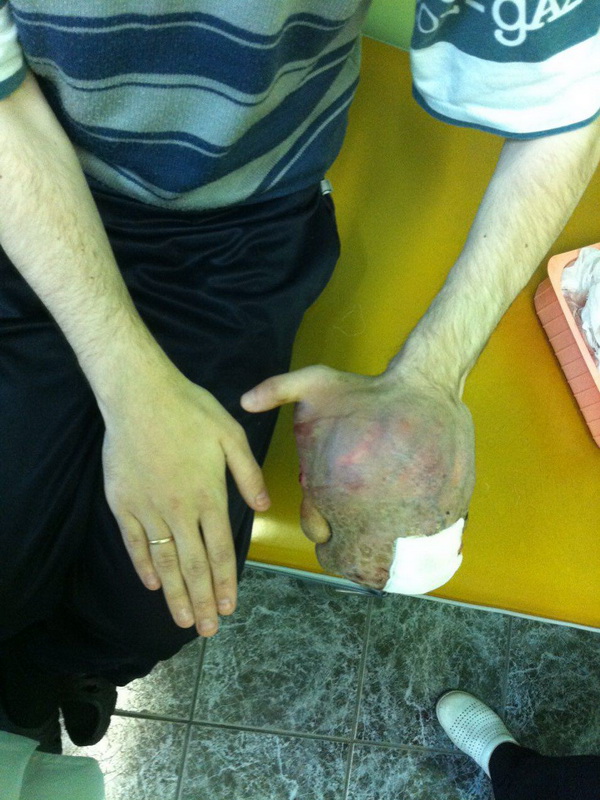
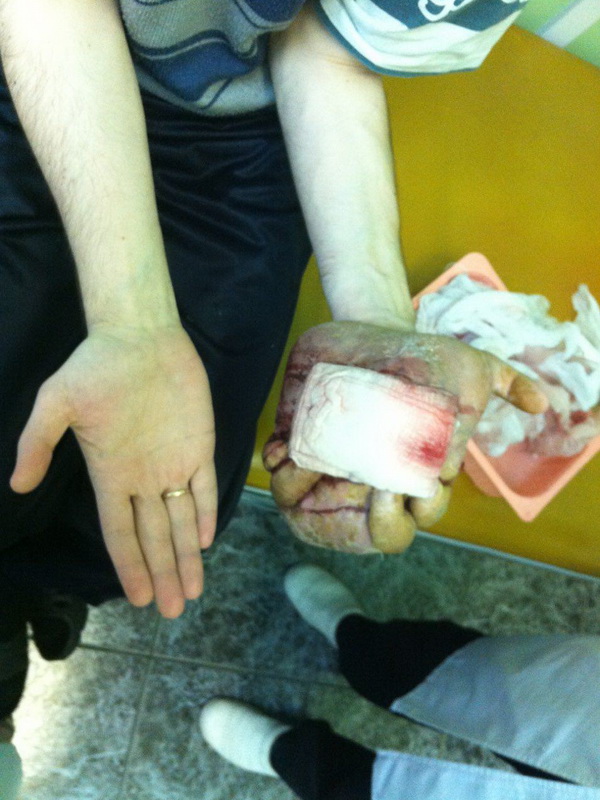
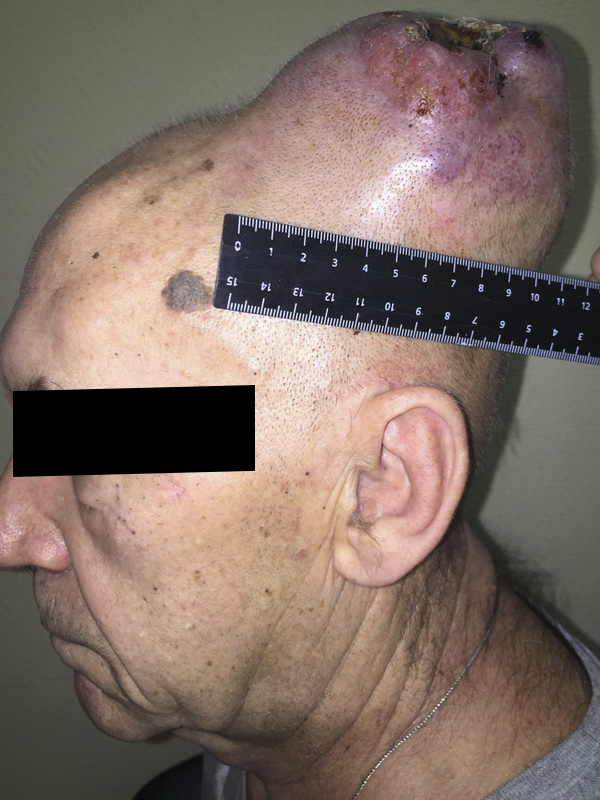
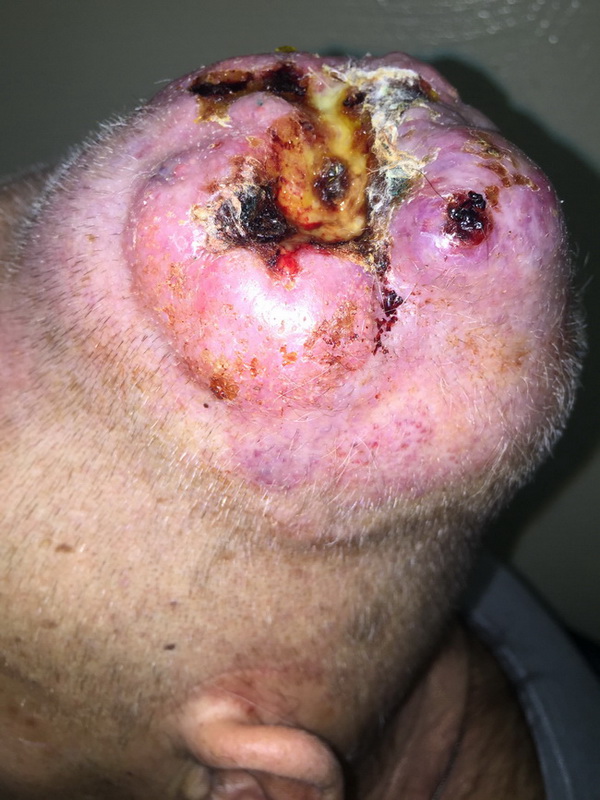
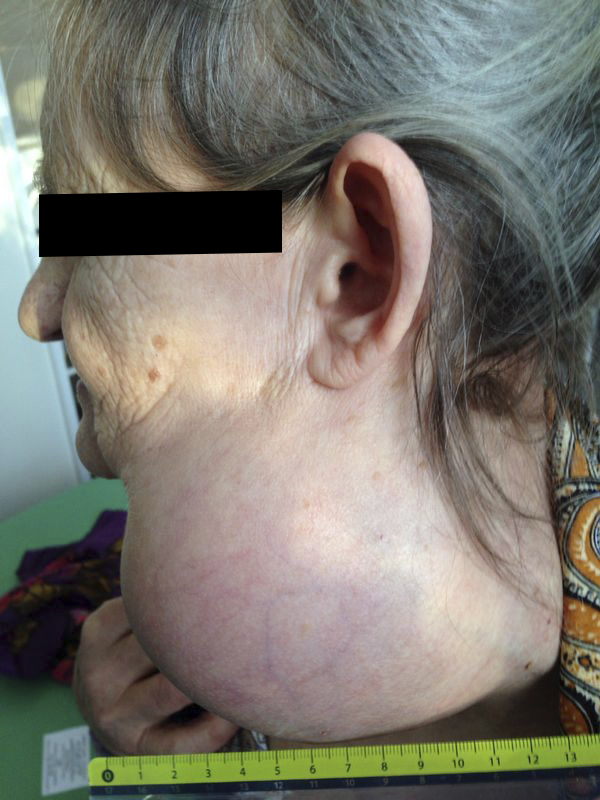
— Осмотр опытного специалиста, врача-онколога; На фото можно увидеть, как выглядит саркома мягких тканей:
— Рентгенологическое исследование. Позволяет визуализировать тень опухоли, деформацию прилежащих к опухоли фасциальных перемычек, выявить изменения в костях;
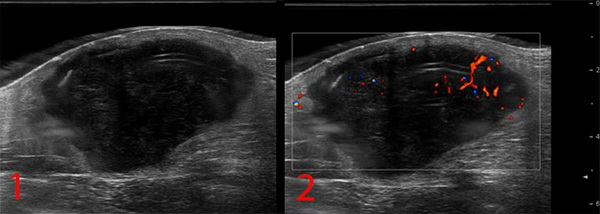
— УЗИ опухолей мягких тканей. Это метод диагностики как первичного очага, так и поражения региональных зон. Позволяет определить границы опухоли, связь с окружающими органами, структуру опухоли;
Рисунок №1. Саркома мягких тканей бедра. УЗ-картина в серошкальном и сосудистом режимах визуализации
— КТ первичной опухоли, органов грудной клетки и брюшной полости;
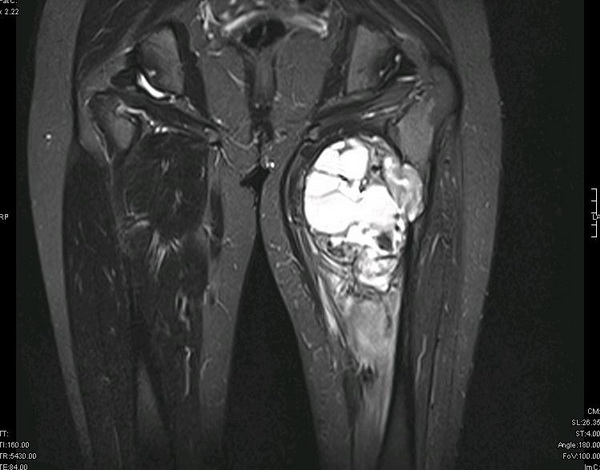
— МРТ первичной опухоли
Рисунок №2. Саркома мягких тканей верхней трети левого бедра
— Морфологическая верификация (пункционная биопсия, трепан-биопсия) является самым важным методом диагностики.
После получения результатов осмотра, лабораторной и инструментальной диагностики врач-онколог определяет тактику ведения пациента, согласно современным рекомендациям.
Общие принципы лечения сарком мягких тканей
Лечение сарком мягких тканей должно быть многокомпонентным. Для определения тактики лечения пациента собирается консилиум врачей.
Основной метод:
Дополнительные методы:
Предоперационная лучевая терапия в комбинации с хирургическим лечением позволяет снизить количество рецидивов за счет снижения злокачественного потенциала опухоли и уменьшение ее объема.
Применяется интраоперационная лучевая терапия, т.е. облучение опухоли во время операции с целью подавления субклинических очагов и наращивания лучевой дозы.
В комбинации с хирургическим лечением также применяется химиотерапия. Была отмечена тенденция к улучшению показателей выживаемости, однако данный метод не считается стандартом в лечении сарком мягких тканей.
Лечение после операции
Послеоперационная лучевая терапия выполняется с целью предупреждения развития рецидивов и диссеминирования заболевания.
Химиотерапия является основным методом лечения диссеминированного процесса при мягкотканых саркомах.
Саркома мягких тканей — прогноз выживаемости
Прогностические факторы тесно связаны со стадией болезни, радикализмом операции и морфологическим типом опухоли.
Процент выживаемости при саркомах мягких тканей зависит от размера опухоли, глубины поражения, степени злокачественности. Также очень важен такой фактор, как ответ опухоли на специальное лечение.
Авторская публикация:
ГАФТОН ИВАН ГЕОРГИЕВИЧ
врач-онколог
НИИ онкологии им Н.Н. Петрова
Что вам необходимо сделать
Публикации по теме:
Набор методов лечения в том или ином случае зависит от анамнеза пациента и его особенностей, тактика лечения определяется лечащим врачом или консилиумом и является индивидуальной.
Саркомы мягких тканей
Вам поставили диагноз: саркома мягких тканей?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Подобный диагноз всегда делит жизнь на «до» и «после». Все эмоциональные ресурсы пациента и его родных брошены на переживания и страх. Но именно в этот момент необходимо изменить вектор «за что» на вектор «что можно сделать».
Филиалы и отделения, где лечат саркомы мягких тканей
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отдел торакоабдоминальной онкологии
Заведующий отделом д.м.н. Рябов Андрей Борисович
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Отделение комбинированного лечения опухолей костей, мягких тканей и кожи
Заведующий отделения: Александр Александрович Курильчик
Контакты: 8 (484) 399 31 30
Что такое саркома мягких тканей?
Саркома — это заболевание мягких тканей, характеризующееся высокозлокачественным активным течением.
I. Эпидемиология
Саркомы мягких тканей — это опухоли внескелетной соединительной ткани тела человека, т.е. связок, сухожилий, мышц и жировой ткани, происходящие из примитивной мезодермы. В эту группу также включены опухоли из шванновских клеток примитивной эктодермы и эндотелиальных клеток, выстилающих сосуды и мезотелий. Эта разнородная группа опухолей объединена из-за схожести морфологической картины, механизмов возникновения и клинических проявлений. Саркомы висцеральных органов встречаются крайне редко в молочной железе, почках, предстательной железе, легких и сердце и отличаются большей чувствительностью к режимам лечения, использующимся для лечения сарком, а не опухолей эпителиальной природы тех же органов.
1. Заболеваемость
Саркомы костей и мягких тканей — сравнительно редкая группа опухолей. В России ежегодно регистрируется около 10 000 новых случаев, что составляет 1 % всех злокачественных новообразований. Заболеваемость составляет 30 случаев на 1 000 000 населения, 80% составляют саркомы мягких тканей. В детском возрасте частота выше и составляет 6,5%, занимая 5-е место по заболеваемости и смертности.
2. Этиология
Генетическая предрасположенность играет роль в следующих случаях:
— невоидный базально-клеточный синдром (синдром Горлина) — это аутосомно-доминантное заболевание, характеризующееся кожными проявлениями в виде множественных базально-клеточных карцином, эпидермоидных кист, вдавлениями кожи на ладонях и стопах, а также кистами нижней и верхней челюстей, ребер, позвонков, короткими пястными костями, фибромами яичников и гипертелоризмом. Наиболее часто возникают медуллобластома и фибросаркома челюсти;
— нейрофиброматоз (болезнь фон Реклингхаузена) — аутосомно-доминантное заболевание, характеризующееся наличием множественных нейрофибром, веснушками аксилярной области и гигантскими невусами, а также билатеральными акустическими невромами, менингеомами, фиброзной дисплазией костей. Наиболее часто возникают нейрофибросаркома (10—15%), злокачественная неврилемома (5%), феохромоцитома, астроцитома и глиома;
— туберозный склероз (болезнь Борневилля) — аутосомно-доминантное нарушение с кожными проявлениями в виде гипопигментированных макул, аденом сальных желез, паховых фибром, также характеризуется проявлениями эпилепсии, задержкой умственного развития, гамартомами головного мозга, почек, печени, надпочечников, поджелудочной железы и сердца (у большинства пациентов выявляется рабдомиома сердца), наиболее часто возникают астроцитомы и глиобластомы;
— синдром Гарднера — аутосомно-доминантное заболевание, проявляющееся кожными изменениями в виде дермоидных или эпидермоидных кист, кист сальных желез, липом, фибром и десмоидов, а также полипами толстой кишки, множественными остеомами, включая кости черепа и челюсти. Очень часто встречается аденокарцинома толстой кишки;
— синдром Вернера (прогерия) — аутосомно-рецессивное нарушение, характеризующееся преждевременным старением с изменениями кожи по типу склеродермии, облысением, трофическими язвами конечностей. Наиболее часто возникают саркомы и менингеомы (10%).
У пациенток с наличием вторичного лимфостаза после мастэктомии с лимфодиссекцией значительно повышается риск развития ангиосарком (синдром Стьюарда—Тревеса).
Травма
Этиологическая связь между травмой и саркомами отсутствует. У большинства пациентов травма привлекает внимание к выросшей опухоли и является совпадением.
Канцерогены
Отмечено увеличение количества случаев ангиосарком у пациентов, работавших с винилхлоридом и мышьяком. Исследования не показали зависимость частоты возникновения сарком от таких канцерогенов, как хлорфенолы и феноксиуксусные кислоты.
Радиация
Радиоиндуцированные саркомы встречаются редко и могут возникать в тканях, подверженных ионизирующему излучению. Остеосаркома и злокачественная фиброзная гистиоцитома являются наиболее часто встречающимися гистологическими подтипами. Эти опухоли обычно возникают через 6—30 и более лет после проведенного облучения (медиана 10 лет) и крайне редко встречаются в ранние сроки (2—4 года). Общая доза облучения, режим фракционирования и вид радиации влияют на заболеваемость. Алкилирующие агенты (циклофосфамид и т.п.) в комбинации с лучевой терапией также увеличивают риск возникновения вторичных злокачественных новообразований.
Иммуносупрессия. Наиболее частым примером является саркома Капоши у больных СПИДом, ХЛЛ и аутоиммунной гемолитической анемией, а также больных после трансплантации органов.
Вирусная этиология. Вирус гепреса 8-го типа (HHV8) выявляется у больных СПИДом; ДНК HHV8 выявлялась в кожных образованиях гомосексуальных мужчин, не инфицированных ВИЧ, при классической и эндемической (африканской) формах саркомы Капоши.
II. Локализация сарком мягких тканей
1. Саркомы мягких тканей конечностей составляют 60% от общего числа и возникают на нижних и верхних конечностях в соотношении 3:1. Около 75% сарком (включая саркомы костей) возникают в области коленного сустава (рис.1).
Рис 1. Липосаркома мягких тканей правого бедра.
2. Саркомы головы и шеи возникают редко, с частотой не более 10%.
3. Саркомы туловища и забрюшинного пространства — около 30%, при этом 40% составляют забрюшинные опухоли.
III. Морфология
1. Трансформация и дедифференцировка доброкачественной опухоли мягких тканей в злокачественную встречается редко. Различия в частоте встречаемости различных гистологических подтипов сарком мягких тканей обусловлены разными заключениями патоморфологов, а не вариабельной частотой встречаемости разных подтипов.
2. Биология каждого подтипа опухоли может варьировать от доброкачественной без метастатического потенциала, более агрессивной с местноинвазивным ростом, до злокачественной с высоким метастатическим потенциалом. Для каждого гистологического подтипа сарком тенденция к метастазированию напрямую зависит от размера и степени злокачественности опухоли. Так, высокозлокачественные опухоли размером более 5 см считаются опухолями с очень высоким потенциалом метастазирования и наоборот.
3. Основными характеристиками злокачественности являются: частота митозов, морфологическая характеристика клеточного ядра, клеточность. Клеточная анаплазия, или полиморфизм, и наличие некрозов являются наиболее важными факторами для выставления степени злокачественности. Установление степени злокачественности является субъективной процедурой, поэтому некоторые патоморфологи предпочитают классифицировать саркомы на 2 типа: high grade или low grade. В разных классификациях используют 3-ю или 4-ю степень.
4. Цитогенетика: хромосомные изменения описаны во многих саркомах. В настоящее время их идентификация используется только для более тщательной диагностики того или иного гистологического подтипа. Клинического применения эти данные пока не получили.
IV. Местно-агрессивные опухоли мягких тканей
1. Нодулярный фасциит — псевдосаркоматозный, или пролиферативный, фасциит лечится простым иссечением. Морфологически дифференциальный диагноз проводится с фибросаркомой. Эта опухоль, как правило, не превышает 5 см в диаметре, обычно бессимптомна, с момента появления растет очень быстро до указанного размера, затем рост замедляется, и наступает плато.
2. Атипичная липоматозная опухоль — синоним липосаркомы 1-й степени злокачественности. Не обладает метастатическим потенциалом, но требует широкого иссечения в связи с высоким риском местного рецидивирования. Обычно возникает в брюшной полости или забрюшинном пространстве, может достигать больших размеров и вызывать сложности при удалении из-за близости к внутренним органам. Эта опухоль может дедифференцироваться в злокачественную фиброзную гистиоцитому (дедифферен-цированная липосаркома).
3. Десмоид — опухоль низкой степени злокачественности, характеризующаяся инвазивным ростом. Синонимы: агрессивный фиброматоз или мышечно-апоневротический фиброматоз. Требует широкого иссечения, так как при положительном/пограничном крае резекции высока частота местных рецидивов. Лучевая терапия помогает достичь лучшего локального контроля, применяется в первичном лечении рецидивных опухолей или в качестве адъюванта после хирургического иссечения. В лечении пациентов с рецидивами в облученной зоне или требующим обширных резекций, или с нерезектабельными опухолями возможно проведение системной химиотерапии. Использование тамоксифена дает 15—20% объективных ответов, доксорубицин в комбинации с дакарбазином — более 60%. Имеются данные об эффективности еженедельного введения метотрексата в низких дозах. Ответы, как правило, медленные и отсроченные.
4. Гигантоклеточная опухоль сухожилий и синовиальных оболочек возникает на кисти и требует обычного иссечения. Если вовлечены крупные суставы, то может быть использована тотальная синовиумэктомия. Иногда эти опухоли вызывают эрозию костных структур и рентгенологически могут выглядеть как первичные опухоли костей.
V. Часто встречающиеся саркомы мягких тканей
1. Злокачественная фиброзная гистиоцитома (ЗФГ) является наиболее часто встречающейся саркомой мягких тканей. Возникает в возрастной группе 50—70 лет. Морфологически характеризуется большой клеточностью и плеоморфизмом, имеет очень агрессивное течение. Миксоидный вариант (в настоящее время миксофибросаркома) течет менее агрессивно.
2. Рабдомиосаркома — различают 3 типа: плеоморфная, альвеолярная и эмбриональная. Эмбриональная является наиболее часто встречающимся гистологическим подтипом у детей. Это системное заболевание, и после постановки диагноза лечение начинается с системной химиотерапии, далее — оперативный этап или лучевая терапия для достижения локального контроля с последующей послеоперационной химиотерапией. Плеоморфный вариант обычно возникает во взрослом возрасте, отличается плохим прогнозом и крайне низким процентом излечения.
3. Липосаркома — миксоидная липосаркома является аналогом липосарком 2-й степени злокачественности, характеризуется вялотекущим течением и может метастазировать в мягкие и жировые ткани различных локализаций и брюшную полость. Плеоморфная липосаркома — это опухоль 3-й степени злокачественности (G3), возникает, как правило, на конечностях и метастазирует в легкие.
4. Лейомиосаркома возникает из гладкомышечных клеток, может локализоваться в любой части организма, беря начало из гладкомышечных клеток сосудистой стенки. Наиболее часто возникает в матке или органах ЖКТ. Лейомиосаркомы ЖКТ редко отвечают на химиотерапию, в то время как лейо-миосаркомы матки чувствительны к ифосфамиду с доксорубицином и комбинации гемзара с таксотером. Лейомиосаркомы кожи и подкожно-жировой клетчатки относятся к достаточно доброкачественным опухолям, не метастазируют и лечатся только хирургическим методом.
5. Синовиальная саркома. Гистологически выделяют 2 вида — монофазная и бифазная. Обычно возникает на конечностях, однако может быть также на туловище, брюшной стенке или внутренних органах. Отличается агрессивным ростом и хорошей чувствительностью к химиотерапии. В 1/3 случаев на рентгенограммах обнаруживают кальцинаты.
6. Нейрофибросаркома — злокачественная опухоль оболочек периферических нервов, или злокачественная шваннома. Часто возникает у пациентов с болезнью Реклингаузена. В 50% возникает у больных с нейрофиброматозом.
7. Ангиосаркома — опухоль сосудистого происхождения. Лимфангиосаркомы встречаются редко, часто бывают вторичными после мастэктомии из-за хронического лимфостаза. Гемангиосаркомы могут возникать в любых частях тела, но наиболее часто встречаются в коже и поверхностных мягких тканях головы и шеи.
8. Гемангиоперицитома встречается крайне редко, характеризуется вялотекущим ростом и местным рецидивированием. Гистологически обладает сходством с синовиальной саркомой.
9. Альвеолярная саркома мягких тканей. Клеточная природа происхождения неизвестна. Во взрослом возрасте опухоль наиболее часто выявляется в толще мышц бедра, в детском возрасте, как правило, — в области головы и шеи.
10. Эпителиоидная саркома чаще встречается в виде опухолевого образования дистальных отделов конечностей, исходя из апоневротических структур. Высока частота метастазирования в кожу, ПЖК, жировую ткань, кости и лимфатические узлы. Местные рецидивы обычно возникают выше места предыдущей операции (рис.2).
Рис.2. Эпителиоидная саркома мягких тканей правой голени.
VI. Диагностика
Симптомы и проявление болезни
Симптомы саркомы мягких тканей, которые расположены поверхностно, проявляются:
• растущим отеком в сопровождении сильных болей;
• недостаточностью и нарушением функциональной работы органа из-за растущей опухоли;
• утратой двигательной функции (передвижения) при образовании мягких тканей и/или костей конечностей;
• патологическими костными переломами.
Признаки глазничных онкологических узлов характерны выбуханием кнаружи глазных яблок без ощущения боли. Но при отеке век и местном сдавливании появляется боль, нарушается зрение.
Если саркома мягких тканей выявлена рядом с носом, симптомы проявляются в виде заложенности носа, который не проходит на протяжении длительного периода. Если на фоне болевых ощущений нарушается общее самочувствие, пассаж мочи, появились запоры, у женщин — вагинальные кровотечения, определяется кровь в моче, тогда подозревается мышечная саркома половых органов и путей, выводящих мочу.
Иногда только по снимкам замечают онкологическое образование в органах, при пальпации или при заметном выпирании опухолевой массы, поскольку симптомы отсутствуют. Саркома мышц у основания черепа повреждает черепно-мозговые нервы и их функциональное предназначение. Больные часто жалуются на двоение предметов, паралич лицевого нерва.
При прорастании опухоли в ткани:
• повышается температура тела;
• появляется слабость и беспричинно снижается масса тела;
• нарушается кровообращение, проявляются признаки гангрены или профузных кровотечений за счет сдавливания или прорастания сосудов;
• конечности слабеют и сильно болят в связи с повреждением и сдавливанием нервов;
• появляются трудности с проглатыванием пищи и дыханием за счет сдавливания мускулатуры шеи и органов средостения;
• рядом с опухолью увеличиваются лимфатические узлы.
Диагностика сарком мягких тканей должна проводиться без промедлений. При осмотре кожи обнаруживают бугристый округлый желтоватый или серый узел. Он может иметь разную плотность и консистенцию. Мягкие узлы бывают при липосаркомах, плотные – при фибросаркомах, желеобразные образования – при миксомах.
На ранних этапах развития, на образованиях отсутствует капсула, но при росте они раздвигают вокруг себя ткани. При их сдавливании образуется ложная капсула, которую можно пропальпировать. Если опухоль развивается глубоко в мышцах, то визуально она незаметна, и обнаружить ее трудно. В этих случаях проводят цитологическое исследование проб, полученных при биопсии, а также смывов жидкостей.
Позитронной эмиссионной томографией (ПЭТ) с использованием радиоактивной глюкозы уточняется распространение онкопроцесса по организму. Также проводят:
• рентгенографическое исследование ткани костей, суставов, чтобы обнаружить метастазы или исключить их;
• УЗИ мягких тканей или органов внутри грудины и брюшины;
• КТ костных онкоузлов;
• МРТ/КТ мягкотканевых опухолей (рис.3 и 4);
• ультразвук или томографию;
• ангиографию с применением контрастного вещества, определяющего скопление сосудов в эпицентре опухоли, нарушение кровообращения ниже опухоли;
• анализ крови на онкомаркер на саркому мягких тканей.
Рис. 3. МРТ картина саркомы мягких тканей правого бедра
Рис. 4. КТ картина саркомы мягких тканей правого бедра
Иммуногистохимический анализ выполняют при использовании таких маркеров, как: цитоспецифические (актин саркомерный и гладкомышечный), тканеспецифические (белок промежуточного филамента, коллаген, ламинин), маркеры пролиферации (ядерный белок клеток — PCNA, Ki67).
Также используются маркеры гормонов, ферментов, вирусных агентов.
Радиоизотопные методы диагностики эффективны для глубоко расположенных сарком в клеточном пространстве или полостях. Опухолевыми клетками активно поглощается радиоактивная глюкоза и тогда ее легко определить. Биопсия позволяет исследовать образец пораженной ткани под микроскопом, уточнить вид и низкую, промежуточную или высокую степень злокачественности
До проведения терапии проверяют работу сердца (ЭКГ и ЭхоКГ), состояние головного мозга — (ЭЭГ), слуха – аудиометрий, состояние почек
VII. Лечение
1. Хирургическое лечение:
Саркомы мягких тканей развиваются в капсуле, которая раздвигает окружающие ткани в процессе роста опухоли. Эта оболочка не является истинной, так как инфильтрирована опухолевыми клетками и носит название псевдокапсулы. В ходе оперативного вмешательства необходимо выполнить удаление опухоли согласно онкологическим принципам вместе с псевдокапсулой, не вскрывая ее, в противном случае резко возрастает риск развития рецидива. Тщательный гемостаз также крайне важен, распространение опухолевых клеток в пределах границ послеоперационной гематомы происходит быстро, и вероятность рецидива очень велика. В таких случаях обязательно проведение послеоперационной лучевой терапии. Удаление опухоли должно быть выполнено единым блоком с отрицательными краями резекции. Для обеспечения лучшего локального контроля при саркомах высокой степени злокачественности в послеоперационном периоде может быть проведена лучевая терапия при расположении опухолей на конечностях и туловище. Абсолютно отрицательных краев резекции трудно достичь при выполнении оперативных вмешательств при забрюшинных саркомах. В большой зоне ложа удаленной опухоли потенциально могут находиться опухолевые клетки, однако использование послеоперационной лучевой терапии в цитотоксической дозе может быть невозможно в связи с низкой толерантностью внутренних органов, таких как печень, почки и ЖКТ. Рутинное использование послеоперационной лучевой терапии при первичных забрюшинных саркомах не рекомендуется.
2. Лучевая терапия и предоперационная лучевая терапия показала преимущества в виде возможного уменьшения размеров опухоли и улучшения условий оперирования, меньшего поля облучения (опухоль + края резекции по сравнению с ложем удаленной опухоли + края резекции) и меньшей дозы облучения (обычно 50—54 Гр). При этом основным отрицательным моментом является высокий процент послеоперационных осложнений инфекционного характера.
Послеоперационная лучевая терапия показала преимущества в отсутствии послеоперационных осложнений, связанных с заживлением раны; весь образец опухоли доступен для исследования патоморфологом и оценки истинных размеров и распространенности первичной опухоли. Из отрицательных моментов необходимо отметить большую дозу и поле облучения.
Брахитерапия может проводиться периоперационно, занимает меньшее количество времени и по эффективности не превосходит послеоперационную лучевую терапию (за исключением опухолей низкой степени злокачественности).
Интраоперационная лучевая терапия может быть использована в лечении глубоко расположенных и забрюшинных опухолей, когда очень высок риск осложнений от использования обычной лучевой терапии.
3. Химиотерапия
Вопрос о целесообразности до- или послеоперационной химиотерапии остается открытым. Возможно, предпочтительнее предоперационная химиотерапия для определения ее эффективности у конкретного пациента и выработки более рациональной дальнейшей тактики. Химиотерапия сарком мягких тканей в последние годы начинает претерпевать значительные изменения: меняются подходы к выбору лекарственных комбинаций в зависимости от строения сарком, появляются новые лекарства, приобретает клинические перспективы таргетная терапия. Для больных с распространенным процессом системная терапия все еще является паллиативной, однако может продлить выживаемость, улучшить общее состояние и качество жизни. Выбор терапии должен быть индивидуализирован и основан на ряде факторов, в первую очередь морфологическом строении опухоли и ее биологических характеристиках, а также состоянии и предпочтениях пациента. Отдельно рассматриваются вопросы лечения гастроинтестинальных опухолей (ГИСТ) и рабдомиосарком, которые чаще поражают детей. В настоящее время разные морфологические типы сарком мягких тканей требуют разных подходов к терапии.
Филиалы и отделения, в которых лечат саркомы мягких тканей
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, лекарственного и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Заведующий отделом д.м.н. Рябов Андрей Борисович
Контакты: (495) 150 11 22
Заведующий отделения: Александр Александрович Курильчик