можно ли вылечить височную эпилепсию
Лечение эпилепсии малоинвазивным хирургическим путем
Лунная болезнь
Термин «эпилепсия» в переводе с греческого («epilambanein») означает «схватывание, что-то внезапное, нападающее на человека». Ни одно заболевание на протяжении всего его изучения не имело столько обозначений, как эпилепсия — более 40. Среди них «божественная», «демоническая», «святая», «лунная», «дурная», «черная немощь», «трясучка», «горестное страдание», «болезнь Геркулеса», «наказание Христа» и т. д.
Эпилепсия — заболевание, известное со времен глубокой древности. Долгое время среди людей существовало мистическое представление об эпилепсии. Например, в античной Греции эпилепсия ассоциировалась с волшебством и магией и называлась «священной болезнью». Термин «священная болезнь» впервые упоминается в сочинениях Гераклита и Геродота. Считалось, что эпилепсия связана с вселением в тело духа, дьявола.
В Древнем Риме эпилепсия имела название «комитетской» («парламентской») болезни, поскольку заседания Сената прерывались, если у одного из присутствующих возникал эпилептический приступ, т. к. считалось, что боги таким образом выражают недовольство происходящим.
Эпидемиология эпилепсии
В наши дни эпилепсия является одним из наиболее распространенных нервно-психических заболеваний. Заболеваемость эпилепсии составляет 50–70 случаев на 100 тысяч человек, распространенность — 5–10 на 1000 (0,5–1 %). Не менее одного припадка в течение жизни переносят 5 % населения, из них у 20–30 % больных заболевание является пожизненным. У 70 % пациентов эпилепсия дебютирует в детском и подростковом возрасте и по праву считается одним из основных заболеваний педиатрической психоневрологии. Заболеваемость высока в течение первых месяцев после рождения и несколько снижается после второго десятилетия. В настоящее время общее число больных эпилепсией на планете составляет порядка 50 миллионов человек. Увеличение показателя распространенности эпилепсии в последние годы обусловлено большей обращаемостью к врачам, лучшей выявляемостью заболевания в связи с совершенствованием методов диагностики.
Многие неврологические заболевания долгое время лечились только медикаментозно и зачастую безуспешно. К их числу относится и эпилепсия.
Хирургическое лечение эпилепсии
В Российском научно-исследовательском нейрохирургическом институте имени профессора А. Л. Поленова (филиале Центра Алмазова) успешно лечат эпилепсию хирургическим путем. О том, как именно проводят такие операции и каким пациентам помогают избавиться от недуга, рассказала заведующий нейрохирургическим отделением № 2 РНХИ им. проф. А. Л. Поленова Виктория Геннадьевна Нездоровина:
«В настоящее время в России не существует полноценной системы оказания медицинской помощи больным, страдающим эпилепсией. Да, такие пациенты, как правило, наблюдаются специалистами по месту жительства или в других клиниках. Но, к сожалению, нередко мы сталкиваемся с тем, что обследование с целью уточнения диагноза проводится неполноценное, медикаментозная терапия — некорректная, показания к операции определяются несвоевременно, спустя много лет, когда время может быть уже упущено, либо пациенты не направляются на хирургическое лечение вовсе.
Чтобы добиться хорошего эффекта в результате операции с минимальными последствиями для пациента необходимо правильно установить показания к ней, определить цель для вмешательства и выбрать метод хирургического воздействия. С этой целью в большинстве случаев приходится заново «обследовать» пациента, и Центр Алмазова в настоящий момент обладает практически всеми необходимыми ресурсами для этого.
У нас работает мультидисциплинарная бригада, включающая эпилептолога, нейрохирурга, электрофизиолога, анестезиолога, нейропсихолога, логопеда, психиатра, генетика, патоморфолога. В Центре выполняются современные методы нейровизуализации (высокопольная МРТ, функциональная МРТ, позитронно-эмиссионная томография, однофотонная эмисионная томография). В РНХИ им. проф. А. Л. Поленова проводится комплексное электрофизиологическое обследование, включая видео-ЭЭГ-мониторинг, в том числе инвазивный с имплантацией глубинных и кортикальных электродов. Только благодаря комплексному обследованию возможно составить максимально верную и четкую картину того, с какой формой эпилепсии мы имеем дело и какие методы лечения можем применить», — отметила Виктория Геннадьевна Нездоровина.
Эпилепсия год спустя
Заведующий нейрохирургическим отделением № 2 РНХИ им. проф. А. Л. Поленова Виктория Геннадьевна Нездоровина с пациенткой
Сегодня в кабинете у Виктории Геннадьевны молодая улыбчивая девушка Евгения, которая приехала через год после операции по поводу эпилепсии. С подросткового возраста она страдала от эпилептических приступов, поэтому не могла нормально учиться, работать, да и с молодыми людьми отношения не складывались. Врачи прописывали все новые и новые противоэпилептические препараты, а приступы не только не проходили, но возникали все чаще. Совершенно случайно мама девушки узнала о возможности хирургического лечения в РНХИ им. проф. А. Л. Поленова. Ухватившись за эту ниточку, приехали в Петербург… И как оказалось — не напрасно. Прошел уже год после малоинвазивной селективной операции на головном мозге.
«Не поверите — ни единого припадка с тех пор. Это просто не передать, что значит избавиться от этой болезни. Я живу нормальной жизнью, работаю. Теперь мечтаю стать мамой, и врачи не против», — улыбается Евгения.
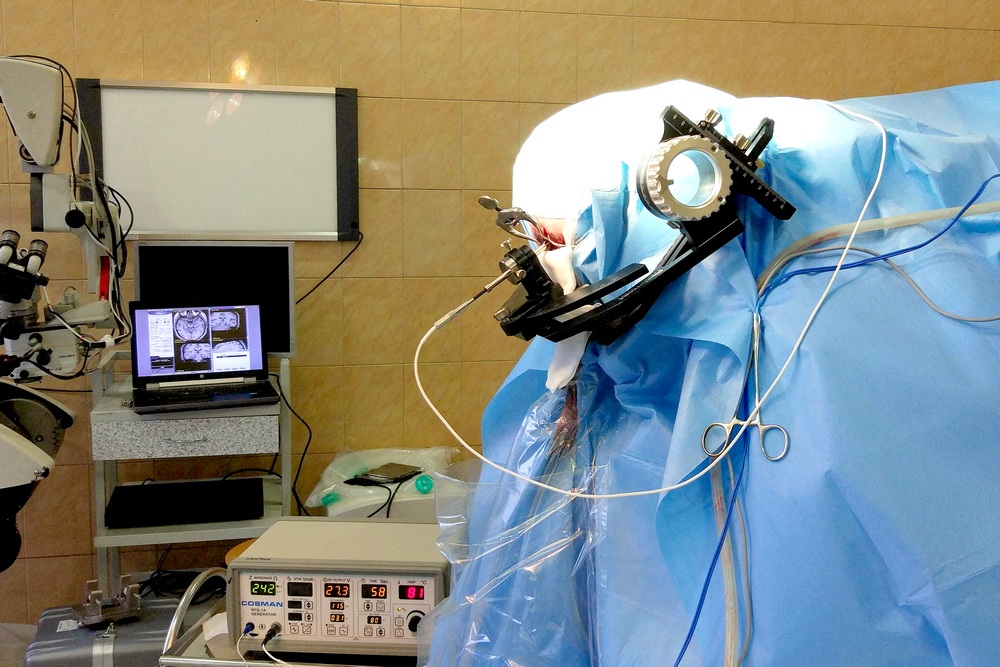
Стереотаксическая радиочастотная деструкция
После тщательного обследования врачи установили, где именно находится очаг эпилепсии, и, если можно так сказать, девушке «повезло» — он располагался в ограниченной части височной доли мозга — гиппокампе. При такой локации возможно проведение малоинвазивной операции — стереотаксической радиочастотной деструкции. Это радиочастотное термическое воздействие с разрушением ткани мозга в четко заданном объеме. С течением времени то место, где была произведена деструкция, лизируется. Говоря простым языком, это место заполняется ликвором (спинномозговой жидкостью). Такой очаг формируется 3–4 месяца после деструкции.
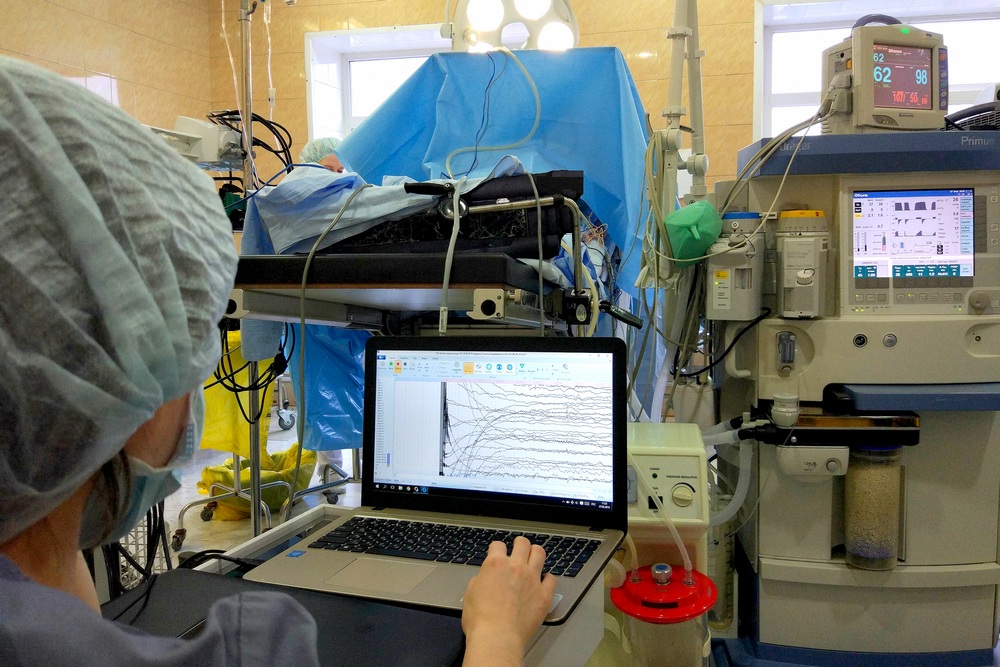
Интраоперационный электрофизиологический контроль с использованием скальповых и глубинных электродов
Преимущества этой операции заключаются в том, что разрез мягких тканей делается небольшой, воздействие на мозг проводится локальное, длительность операции меньше, а значит — ниже риск неврологических нарушений и послеоперационных хирургических осложнений, более короткий период пребывания в стационаре и послеоперационной реабилитации.
Стереотаксические операции при эпилепсии выполнялись еще в 60–80-х годах XX века. Значительную их часть составляли операции по имплантации диагностических электродов, деструкции выполнялись реже. В основном это были электродеструкции — воздействия током, эффект от которого более непредсказуемый, а нацеливание на мишень и расчеты делались по пневмоэнцелофалографии (метод рентгенологического исследования головного мозга с помощью искусственного контрастирования газом его ликворных пространств. — Прим. ред.). В связи с этим эффективность таких операций была недостаточной, а риски послеоперационных осложнений гораздо выше.
«Современные методы нейровизуализации и высокотехнологичные операционные навигационные системы позволяют видеть мозг и его структуру с высокой точностью и рассчитывать координаты мишени и траекторию доступа к ней на основании индивидуальной анатомии конкретного больного. При этом точность нацеливания составляет до 0,2 мм. С помощью аппарата радиочастотной деструкции в зависимости от параметров применяемого электрода, времени экспозиции и заданной температуры мы получаем четко заданный необходимый объем деструкции. Благодаря перечисленным факторам стереотаксические операции возможно выполнять на качественно более высоком уровне, максимально точно и более управляемо», — рассказала нейрохирург.
Хирургия малоинвазивная и не только
Но каждая операция имеет свои показания. К сожалению, далеко не всем пациентам можно предложить малоинвазивное лечение. Если причиной эпилептических приступов является четко локализованная небольших размеров зона, например гиппокамп, тогда можно воздействовать точечно. Если вовлечена латеральная кора височной доли, либо речь идет об экстратемпоральной эпилепсии (лобной, теменной и пр.) или определяются структурные изменения ткани мозга (кортикальная дисплазия, рубцы, кавернома и пр.), тогда необходимо применять открытые резекционные операции.
Основные показания к применению деструктивных и резекционных способов лечения эпилепсии — это фокальная (очаговая) эпилепсия и фармакорезистентность, т. е. если пациенту уже назначалось не менее двух курсов противоэпилептической терапии современными препаратами, на фоне которых сохраняются частые эпилептические приступы или редкие инвалидизирующие (например, во время которых человек может травмироваться).
Интраоперационное фото этапа стереотаксической радиочастотной амигдаллогиппокампотомии
К сожалению, несмотря на более высокую эффективность оперативного лечения эпилепсии по сравнению с медикаментозной терапией, до сих пор не все неврологи достаточно информированы о возможности и эффективности хирургического лечения этого заболевания, об алгоритме прехирургического обследования пациента и подготовке к операции.
Благодаря высококвалифицированному персоналу и наличию самого современного медицинского оборудования в Российском научно-исследовательском нейрохирургическом институте имени профессора А. Л. Поленова успешно лечат многие формы эпилепсии, давая пациентам шанс на здоровую полноценную жизнь.
Детская эпилептология (Разина Е.Е.)
Детская эпилептология – это подраздел неврологии, посвященный эпилепсии в юном возрасте. Это заболевание, при котором возникают повторные приступы – пароксизмы. Диагноз может быть поставлен, только если приступов произошло не менее двух, и при этом никакие иные причины, кроме эпилепсии, к ним привести не могли.
Дело в том, что у маленьких детей судороги могут возникать при повышении температуры во время инфекционных заболеваний, интоксикациях, введении определенных лекарственных препаратов, как реакция на прививки. Судорожные припадки могут сопровождать нарушения обмена веществ, например сахарный диабет.
От этой болезни часто страдают дети: статистика говорит, что она возникает у 7 детей из 1000 в возрасте до 16 лет. Кроме того, в детстве заболевание протекает с определенными особенностями. Именно по этой причине была выделена детская эпилептология.
Признаки эпилепсии
Детская эпилептология выделяет следующие основные симптомы заболевания:
Помимо этих ярких проявлений эпилепсия у детей может сопровождается:
Эпилептические приступы могут возникать как в бодрствовании, так и во сне, достаточно часто при засыпании или при просыпании.
Механизм возникновения эпилептического припадка
Первопричина эпилепсии – чрезмерная активность клеток головного мозга. Она возникает обычно в определенном его участке – эпилептическом очаге, в клетках которого видоизменены процессы возбуждения.
Причины эпилепсии у детей
Мнение о том, что эпилепсия – исключительно наследственное заболевание, современными врачами не поддерживается. Некоторые ее формы не наследуются, некоторые являются следствием структурного поражения головного мозга (фокальные корковые дисплазии, врожденные аномалии развития головного мозга, туберозный склероз, ганглиомы и др.). Также нельзя однозначно утверждать, что к эпилепсии приводят какие-либо перенесенные человеком заболевания, однако они могут ускорить наступление болезни. Таковыми факторами являются:
Чем опасна эпилепсия у детей
Диагностика эпилепсии
Лечение эпилепсии
Сейчас для лечения эпилепсии широко применяют противосудорожные препараты. Их назначают в малых дозах, постепенно доводя до концентрации, достаточной для прекращения приступов. Препарат отменяют в случае, когда приступы не повторяются более 4-ех лет при нормальных показателях ЭЭГ. Иногда лекарства приходится принимать пожизненно, сочетать два и более препаратов, однако это оправдывается существенным повышением качества жизни больного.
Если было выявлено, что причиной судорожных припадков являются новообразования в мозгу, проводится хирургическое лечение.
В клинике «Семейный доктор» предоставляют все необходимое для диагностики этого опасного заболевания:
ЭЭГ и ВЭЭГМ могут быть проведены в один и тот же день. В этот же день можно записаться на консультацию эпилептолога.
Не откладывайте визит к врачу, диагностику необходимо проводить после первого же приступа! Чем раньше начато лечение, тем больше вероятность, что ваш ребенок сможет излечиться.
В клинике «Семейный доктор» прием ведет опытный эпилептолог – врач-невролог, специалист, способный вовремя распознать судорожный припадок и назначить эффективное лечение. Он знаком с особенностями протекания заболевания у детей самого раннего возраста.
Судорожные приступы в височной доле мозга
Развитие в височной доле мозга эпилептического поражения приводит к прогрессированию определенной формы эпилепсии. В медицине она известна как височная и подразделяется на несколько видов. Данная патология является наиболее распространенной. Встречается около 35% пациентов, страдающих этим недугом, а в случаях с симптоматическими парциальными эпилепсиями этот показатель достигает 60%. Но даже если клиническая картина болезни имеет схожие с височной эпилепсией черты, это необязательно свидетельствует о наличии очага поражения в этом участке. Он может иррадиировать из другой зоны головного мозга.
Что такое височная эпилепсия
В височных долях сконцентрировано множество процессов. Нервные клетки этих мозговых участков обеспечивают нормальную работу памяти и отвечают за восприятие звука. Также височная доля вовлечена в эмоциональный процесс. Если она поражается эпилептическим очагом, человек может испытывать повторяющееся чувство тревоги, восхищения, гнева. Также искажается восприятие окружающих его условий. Появляется ощущение, что новое место, в котором он оказался, ему хорошо знакомо (так называемый «феномен дежавю»). Нередко такое состояние сопровождается звуковыми галлюцинациями.
Для височной формы эпилепсии характерны неспровоцированные приступы разной степени тяжести. Это не единичные, а периодически повторяющиеся судорожные припадки, локализированные в латеральной височной или в медиальной доле мозга. Относится к ряду симптоматических эпилептических патологий. В зависимости от типа приступа процесс возбуждения может быть локализационно обусловленным, а также распространятся на обе височные зоны.
В зависимости от места расположения очага эпилептического поражения в пределах височного участка различают следующие формы этого недуга:
Так как данная форма эпилепсии имеет очаговое начало (в височной доле), она относится к ряду фокальных патологий. На данный момент это понятие применимо по отношению к характеру припадков, а не к форме самого заболевания. Наиболее актуальным является разделение эпилепсии височной доли на:
Необходимо отметить, что та или иная форма височной эпилепсии в чистом виде встречается редко.
Мнение эксперта
Автор: Георгий Романович Попов
Врач-невролог, кандидат медицинских наук
Врачи связывают сложность диагностики эпилепсии с разнообразием клинических форм данного заболевания. В настоящее время не установлены точные причины развития судорожных припадков. Височная эпилепсия часто носит симптоматический характер. Согласно статистическим данным, патология может возникнуть у людей любого возраста, самый ранний дебют припадков зарегистрирован в 6 месяцев. Височная эпилепсия требует своевременной постановки диагноза и корректного лечения.
Врачи Юсуповской больницы проводят диагностику данной формы болезни при помощи современного медицинского оборудования. Европейские установки МРТ, КТ и ЭЭГ позволяют быстро определить локализацию патологического очага. Опытные неврологи и эпилептологи разрабатывают индивидуальную программу лечения на основании результатов диагностики. Для терапии назначаются новые препараты, отвечающие мировым стандартам по лечению височной эпилепсии. Оперативное вмешательство производится исключительно по показаниям. Добиться стойкой ремиссии удается в 60-70% случаев. Каждому пациенту Юсуповской больницы предоставляются персональные профилактические рекомендации, с помощью которых минимизируется риск рецидива височной эпилепсии.
Причины височной эпилепсии
Возникновение височной эпилепсии может быть спровоцировано рядом различных факторов. Их можно разделить на две группы:
Более чем в половине случаев заболевание развивается по причине медиального височного склероза. Этот недуг может как вызывать эпилепсию, так и быть следствием длительных судорожных припадков. Его суть заключается в разрушительном процессе, при котором происходит отмирание нейронов, что приводит к рубцеванию глубокого участка височной зоны. Клиническая картина патологии разнообразна, но наиболее характерным признаком являются фебрильные судороги. В медицине они считаются одними из наиболее опасных механизмов развития височной эпилепсии. Фебрильные судороги — это тонико-клонические или тонические подрагивания в конечностях, возникающие в виде припадков при температуре тела 37,8-38,5. Наиболее часто наблюдаются у детей различных возрастных групп.
Также отмечается прямая связь между степенью тяжести заболевания и недостатком рилина — белка, который регулирует позиционирование нейронов. Именно судороги с долгой продолжительностью провоцируют его потерю.
Первые признаки височной эпилепсии
В зависимости от того, в каком возрасте развивается височная эпилепсия, ее признаки могут быть самими разнообразными. Симптомы у взрослых отличаются от проявлений заболевания у детей. У новорожденных эпилептические признаки трудно отличить от обычной двигательной активности. Как уже было упомянуто выше, заболеванию часто предшествуют атипичные приступы фебрильных судорог. Как правило, они начинаются у детей в период с 6 месяцев до 6 лет. С момента первого припадка и на протяжении 2-5 лет у больного наблюдается самопроизвольная ремиссия. По достижении 6-ти или 8-летнего возраста наступают психомоторные приступы, характерные для темпоральной эпилепсии.
Симптомы височной эпилепсии
Характерным свойством множественной клинической симптоматики височной эпилепсии у взрослых является полиморфность недуга. К основным проявлениям болезни относятся приступы. Они бывают различных видов, и каждому из них присущи свои характеристики. Больные височной эпилепсией могут испытывать как один из видов припадков, так и их совокупность. К эпилептическим приступам относятся:
Приблизительно 75% больных перед наступлением судорожного приступа ощущают так называемую ауру. Это состояние представлено совокупностью обонятельных ощущений, зрительных и слуховых нарушений, а также психоэмоциональных чувств. Аура также рассматривается в качестве самостоятельного приступа и служит признаком прогрессирующей височной эпилепсии. Характер ауры имеет большое значение в выявлении более точного расположения эпилептической патологии в височной доле мозга. Наличие ауры является своего рода предостерегающим знаком — человек полностью осознает ее и может принять меры по минимизации приступа и его последствий. Такого рода приступы можно разделить на:
В зависимости от симптоматики сложные парциальные припадки при фокальной височной эпилепсии разделены на 4 группы:
Еще одним характерным симптомом височной эпилепсии является застывание лица по типу маски. Это также свидетельствует о сложном парциальном приступе. Глаза пациента широко раскрыты, взгляд неподвижен и направлен в одну точку.
При прогрессировании височной эпилепсии ее симптомы становятся более ярко выраженными и тяжелыми. Развиваются вторично-генерализированные приступы, сопровождающиеся потерей сознания и клонико-тоническими судорогами во всех группах мышц.
Если височную эпилепсию вовремя не подвергнуть лечению, у больного могут возникнуть психические эмоционально-личностные и интеллектуально-мнестические нарушения. Они проявляются в виде:
Пациенты начинают проявлять склонность к детализации, становятся чересчур обстоятельными, не могут отличить существенное от неважного. В то же время испытывают трудности к обобщению, так как зацикленность на деталях мешает им сконцентрироваться и отвлекает от последовательного изложения. Поскольку интеллектуальные способности снижены, речь больного теряет смысл.
Разнообразные нейроэндокринные заболевания у взрослых с височной эпилепсией также свидетельствуют о прогрессировании недуга. В зависимости от пола они могут отличаться. У женщин наблюдается нарушение менструального цикла и снижение фертильности. На фоне височной эпилепсии также может возникнуть поликистоз яичников. Мужчины же страдают снижением либидо и нарушением эякуляции.
Диагностика височной эпилепсии
Успех лечения височной эпилепсии во многом зависит от своевременной постановки диагноза. При появлении признаков заболевания следует обратиться к специалисту — неврологу-эпилептологу. Наилучшим вариантом будет визит к врачу с близким человеком, который может дать более точное описание приступов, наблюдающимся у больного височной эпилепсией. После консультации врач назначает ряд анализов и процедур, необходимых для дальнейшей диагностики.
Как и в случае с симптомами, процесс диагностирования височной эпилепсии у взрослых и детей имеет свои отличия. Сложность выявления недуга у пациентов старшего возраста состоит в том, что они обращаются за помощью только при наступлении вторично-генерализованных приступов. Простые парциальные припадки больные часто относят к разряду обычного недомогания. Даже сложные эпилептические приступы не расцениваются ими как повод обратиться к врачу. Значительная доля ранней постановки диагноза «височная эпилепсия» относится к детскому возрасту, так как врачебная консультация проводится по инициативе родителей, обеспокоенных отклонениями в развитии ребенка.
Часто височная эпилепсия у взрослых никак не проявляется. Соответствующие неврологические признаки возникают, только если эпилептический очаг в височной доле был спровоцирован мозговой гематомой, опухолью, инсультом или травмой. Для детей характерны микроочаговые симптомы в виде повышенной активности сухожильных рефлексов и легких нарушений координации. При длительном течении височной эпилепсии без лечения начинают проявляться и личностные расстройства.
Даже при наличии патологического очага его довольно трудно зафиксировать на электроэнцефалограмме. Для выявления эпилептической активности часто прибегают к полисомнографии — пациенту делают ЭЭГ, когда тот спит.
Наиболее точным методом функциональной диагностики височной эпилепсии является МРТ головного мозга. В результате обследования может быть зафиксировано точное расположение очага. Нередко в ходе МРТ выявляют медиальный височный склероз. Благодаря данному методу возможно диагностирование и многих других повреждений височной доли:
Для обнаружения дисбаланса обмена веществ в височной доле при эпилепсии проводят ПЭТ головного мозга.
Лечение височной эпилепсии
Лечебные меры, применимые в случае височной эпилепсии, преимущественно направлены на снижение частоты приступов. Назначая медикаментозные препараты, врачи ставят перед собой приоритетную задачу по достижению длительной ремиссии заболевания.
Для того чтобы определиться с наиболее эффективным противосудорожным препаратом, первоначально необходимо провести монотерапию.
Но запущенная височная эпилепсия редко поддается лечению монотерапией. В таком случае необходимо перейти к политерапии с сочетанием различных препаратов. В качестве дополнительных лекарств врачи также могут назначить половые гормоны, так как у женщин заболевание обостряется в дни менструации.
Кроме базовых медикаментозных средств, используются также барбитураты и бензодиазепины.
Еще одним методом лечения эпилепсии является нейрохирургическое вмешательство. Удаление очага поражения с височной доли может благоприятно сказаться на дальнейшем течении болезни. Показания к хирургическому вмешательству:
При наличии выраженных интеллектуальных и психоэмоциональных расстройств проводить операцию не рекомендуется.
Еще одним важным заданием терапии является помочь больным эпилепсией с социальной адаптацией. Лечение включает различного рода психологические консультации. Специалисты, друзья и родные пациента должны направить все силы на то, чтобы улучшить качество жизни больного височной эпилепсией. Даже при четком соблюдении дозировки и режима приема лекарственных препаратов существует вероятность того, что приступы будут повторяться. Поэтому условия, в которых проживает и работает больной, должны быть максимально безопасными.
Прогноз височной эпилепсии
Дальнейшее развитие височной эпилепсии зависит от причин появления эпилептического очага, а также тяжести поражения мозга. В большинстве случаев прогноз достаточно серьезен, так как приступы имеют тенденцию переходить из сложных парциальных в простые и наоборот. Если височная эпилепсия была спровоцирована внешним фактором и сопровождалась частыми припадками, приведшим к психическим расстройствам, то для такого заболевания характерен негативный прогноз. Очень высока вероятность того, что симптоматика будет только нарастать и приступы станут еще более выраженными.
Медикаментозная терапия позволяет сократить частоту эпилептических припадков, но полной их ремиссии удается добиться лишь в 30-35% случаях. У большинства взрослых пациентов приступы не прекращаются никогда, что приводит к сложной адаптации больных в социуме.
Хирургическое лечение также не дает никаких гарантий. Кроме того, операция представляет угрозу для пациентов со сложными приступами. Опасность заключается в появлении таких осложнений, как:
Но вышеприведенные опасения связаны с тяжелыми случаями височной эпилепсии. Многим пациентам, которым была назначена операция, врачи дают обнадеживающий прогноз. Полное прекращение приступов после хирургического лечения наблюдается у 30-50% пациентов, а у 60-70% больных отмечается значительное сокращение частоты их появлений.