что лучше вольтарен гель или долгит гель
Чем отличаются нестероидные противовоспалительные мази, кремы, гели
Крем Аэртал ® — это нестероидный противовоспалительный препарат на основе ацеклофенака, обладающий противовоспалительным и анальгезирующим действием. Концентрация действующего вещества в нем составляет 1,5%, при этом оно находится в креме в микронизированной форме. В состав основы крема Аэртал ® входят эмульсионный воск и жидкий парафин, а также некоторые другие вспомогательные вещества.
Аэртал ® крем следует наносить на болезненный участок трижды в день, мягкими массажными движениями. Доза нанесения определяется размером пораженного участка, при этом нужно учитывать, что 1,5–2 г крема соответствуют полоске 5–7 см.
1 Кукес В.Г. Клиническая фармакология. 2006. Сс. 534–543.
3 Краснюк И.И.. Фармацевтическая технология: Технология лекарственных форм: Учебник для студ. сред. проф. учеб, заведений. — М.: «Академия», 2004.
4 Дерматовенерология : учебник для медицинских вузов / А. В. Самцов, В. В. Барбинов.-СПб. : СпецЛит, 2008.
5 Кундер Е. В. Анальгетическая терапия воспалительных и дегенеративных заболеваний суставов // Международные обзоры: клиническая практика и здоровье. 2015. №1 (13). Сс. 56–63.
6 АЭРТАЛ® (AIRTAL®) инструкция по применению.
Сравнительная эффективность нестероидных противовоспалительных препаратов при болях в спине
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В настоящее время боли в спине (БС) широко распространены, а в развитых странах, по данным экспертов ВОЗ, сравнимы с неинфекционной эпидемией, что в большинстве случаев связано с возрастающими нагрузками на человека [4]. Высокая инвалидизация лиц трудоспособного возраста вследствие поражений опорно-двигательного аппарата возводит проблему лечения БС в ранг актуальной. Популяционные исследования выявили ассоциацию болей в нижней части спины (БНС) с такими факторами, как пол и возраст, осанка, мышечная сила, подвижность позвоночника. В недавно проведенном в Швеции популяционном исследовании спинальных болей среди лиц в возрасте 35-45 лет установлено, что частота возникновения болей за последний год составила 66,3%, причем данный показатель среди женщин был незначительно выше, чем среди мужчин. У 25% респондентов возникли существенные проблемы с трудоспособностью, степенью нарушения функционального статуса. В Великобритании вследствие болей в спине в 1992 г. было потеряно 90 миллионов рабочих дней, что уступало только заболеваниям органов дыхания и кровообращения. При этом 75% больных составили пациенты от 30 до 59 лет, то есть в период максимальной трудоспособности.
Все случаи болей в спине делятся на первичные и вторичные.
Вторичный синдром БС может быть связан с врожденными аномалиями, травматическими поражениями позвоночника, опухолевыми и инфекционными процессами, остеопорозом, заболеваниями внутренних органов.
БС чаще всего развивается в возрасте от 20 до 50 лет (пик заболеваемости в возрасте от 35 до 45 лет). Именно в этой возрастной группе обычно диагностируют первичный (механический) синдром БС, тогда как у больных моложе 20 лет и старше 50 лет преобладает вторичный синдром БС (табл. 1).
Диагностика БС требует участия врачей разных специальностей: терапевта, ревматолога, невропатолога, ортопеда и хирурга, задачей которых, в частности, является исключение вторичного характера болей в нижней части спины.
Провоцирующими факторами острого течения БС могут быть травма, подъем непосильного груза, неподготовленные движения, длительное пребывание в нефизиологической позе, переохлаждения. Хроническая боль может возникать как после регресса острой боли, так и независимо от нее.
Лечение проводится с учетом формы заболевания и варианта его течения с использованием консервативного и хирургического подходов.
В настоящее время показания к хирургическому лечению сужены, поскольку накопились факты о том, что даже при очень хорошей методике хирургической декомпрессии и стабилизации заболевание склонно рецидивировать.
При обострении клинических проявлений БС ранее рекомендовался отдых в течение нескольких недель. Однако во всех исследованиях последних лет подчеркивается, что не постельный режим, а ранняя активизация больных должна быть главным компонентом программы лечения, что способствует улучшению питания межпозвонкового диска, в связи с чем постельный режим при остром течении ограничивается несколькими днями.
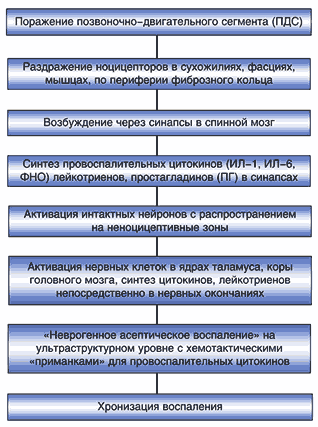
Дегенеративный процесс в межпозвонковом диске активирует ноцицепторы по периферии фиброзного кольца, в сухожилиях, фасциях, мышцах с последующей передачей импульсов в спинной мозг. При этом запускаются иммунные и биохимические реакции, завершающиеся формированием асептического нейрогенного воспаления. В связи с этим целесообразность назначения НПВП обоснована (схема 1) [3].
Схема 1. Механизмы асептического неврогенного воспаления при спондилоартрозе (Borenstein D., 2000).
В настоящее время появилась возможность применения такого НПВП, как кетопрофен (Кетонал) при остеоартрозе, а также при лечении болей в спине. Кетопрофен является производным пропионовой кислоты. Особенностью его противовоспалительного действия является не только ингибирование синтеза простагландинов на уровне циклооксигеназы; он также ингибирует липооксигеназу, обладает антибрадикининовой активностью, стабилизирует лизосомальные мембраны. При приеме внутрь препарат быстро и максимально полно абсорбируется из желудочно-кишечного тракта. Максимальная концентрация в крови достигается через 1-2 часа. Кетонал хорошо проникает в синовиальную жидкость и соединительную ткань. Значимые уровни концентраций достигаются уже через 15 минут после однократного внутримышечного введения 100 мг кетопрофена. Важным преимуществом препарата является то, что он представлен различными лекарственными формами: капсулами, таблетками форте и ретард, раствором для внутримышечных инъекций, кремом и суппозиториями.
Кетонал обладает «сбалансированной» активностью в отношении ингибиции ЦОГ-1 и ЦОГ-2, что позволяет оптимально сочетать высокую эффективность с хорошей переносимостью, сравнимой, по данным ряда авторов, с переносимостью селективных НПВП [3,5]. Исследователи связывают мощный болеутоляющий эффект Кетонала с его доказанным центральным воздействием, которое реализуется на уровне задних рогов спинного мозга, а также за счет непосредственного влияния на таламические центры болевой чувствительности, что, по-видимому, связано с угнетением синтеза простагландинов в ЦНС [4,5].
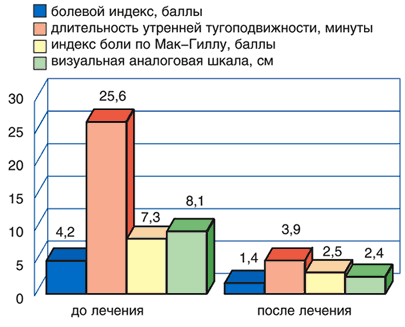
Рис. 1. Динамика клинических показателей у пациентов с болями в спине до и после лечения Кетоналом форте
Рис. 2. Динамика клинических показателей у пациентов с болями в спине до и после лечения диклофенаком
Оценки эффективности лечения больным и врачом практически не отличались друг от друга и свидетельствовали о выраженной клинической эффективности препаратов. Высокая эффективность отмечена у 93,3% пациентов, принимавших Кетонал форте, у 73,3% пациентов, принимавших диклофенак.
Переносимость препарата «хорошая» или «очень хорошая» была отмечена у 80% больных, принимавших Кетонал, и у 64% принимавших диклофенак. Основными побочными эффектами при приеме как диклофенака, так и Кетонала были изжога, дискомфорт в эпигастральной области. Прекращение лечения потребовалось лишь в 1 случае, когда у пациента развилась крапивница на фоне приема диклофенака, которая была расценена, как побочный эффект средней степени тяжести.
Таким образом, в настоящее время лечение болей в спине оптимизировано использованием препаратов группы НПВП, в частности, Кетонала, в силу его высокой эффективности, проявляющейся отчетливо выраженной положительной динамикой с регрессом болевых проявлений у пациентов с БС.
1. Клинические рекомендации для практических врачей, основанные на доказательной медицине. Изд. дом «ГЭОТАР-МЕД», 2001, с. 606-611.
2. Насонов Е.Л. Нестероидные противовоспалительные препараты (перспективы применения в медицине). М., 2000, 262.
3. Насонов Е.Л., Чичасова Н.В., Шмидт Е.И. Перспективы применения неселективных нестероидных противовоспалительных препаратов (на примере кетопрофена) и селективных ингибиторов ЦОГ-2 в клинической практике. Русский медицинский журнал, том 10, №22, 2002, с 1014-1017.
4. Ветшев П.С., Ветшева М.С. Принципы аналгезии в раннем послеоперационном периоде. Хирургия, 2002, №12, с. 49-52.
5. Чичасова Н.В., Насонов Е.Л., Имаметдинова Г.Р. Применение кетопрофена (кетонал) в медицинской практике. Фарматека, 2003, №5, с. 30-32.
6. Borenstein D. «Эпидемиология, этиология, диагностическая оценка и лечение поясничной боли». Междун. Медиц. Журнал, 2000, №35, с. 36-42.
7. WHO. Department of noncomunicable disease menagement. Low back pain iniciative. Geneve.1999.
Delta Medical
Фармацевтическая компания
Боль в спине — оптимизация локальной терапии с использованием геля двойного действия Дип Рилиф
Опубликовано в журнале:
Научно-практическая ревматология
Я.А. Шостак, Д.А. Шеметов, А.А. Клименко Н.М. Бабадаева, Н.Г. Правдюк
Кафедра факультетской терапии им. акад. А.И. Нестерова ГОУВПО РГМУ Росздрава
В практике терапевта больные с заболеваниями опорно-двигательного аппарата встречаются часто. Поданным ВОЗ, свыше 4% населения земного шара страдают различными заболеваниями суставов и позвоночника. Более чем в 30% случаев временная нетрудоспособность и в 10% инвалидизация больных связаны с ревматическими заболеваниями (РЗ). Высокая инвалидизация лиц трудоспособного возраста вследствие поражений опорно-двигательного аппарата возводят проблему лечения боли в спине (БС) в ранг актуальной.
Под термином «дорсопатии» в настоящее время подразумевают болевые синдромы в области спины невисцеральной этиологии, связанные с дегенеративными заболеваниями позвоночника.
Выделяют 4 основных вида дорсопатии: 1) деформирующие дорсопатии, связанные с деформациями позвоночника (кифозом, сколиозом, остеохондрозом), 2) спондилопатии, связанные с развитием артроза межпозвонковых суставов, 3) дорсопатии, вызванные дегенерацией межпозвонковых дисков, 4) дорсалгия, т.е. боль в спине (БС), которая может локализоваться в шейном, грудном, поясничном отделах позвоночника.
Важнейшей разновидностью дорсопатий является дорсалгия — боль в спине, которая, по определению экспертов ВОЗ, в конце 20 века приобрела характер неинфекционной эпидемии, поскольку ею страдают в течение жизни около 80% населения.
Дорсалгия — болевой синдром в спине, обусловленный дистрофическими и функциональными изменениями в тканях опорно-двигательного аппарата (дугоотростчатых суставах, межпозвонковом диске, фасциях, мышцах, сухожилиях, связках) с возможным вовлечением смежных структур (корешков, нервов). Среди всех видов дорсалгий на долю люмбалгии приходится около 70% случаев. Известно, что основой люмбалгии чаще всего является спондилез позвоночника в сочетании с мы-шечно-связочными нарушениями. Клинически заболевание может протекать остро (до 3-х нед) или хронически (более 12-ти нед в году либо до 25-ти эпизодов БС, перенесённых ранее). Провоцирующими факторами острого течения люмбалгии могут быть травма, подъём непосильного груза, неподготовленные движения, длительное пребывание в нефизиологической позе, переохлаждение.
Выделяют четыре вида БС: локальные, проекционные, радикулярные (корешковые) и боли, возникающие вследствие мышечного спазма. Наиболее часто в практике интерниста встречаются сочетан-ные формы болевых синдромов, в частности, люм-боишиалгия, которая имеет три формы: мышечно-тоническую в виде синдромов грушевидной мышцы, икроножной мышцы, ягодичных мышц, ней-родистрофическую и нейрососудистую.
Таким образом, в основе дорсалгии, как правило, лежат:
Основных звена патогенеза болевых синдромов в области позвоночника:
Именно эти механизмы определяют тактику ведения больных с дорсалгией, обосновывая необходимость комплексного подхода к лечению БС. Лечение БС проводится с учётом формы заболевания и варианта его течения и включает следующие мероприятия, рекомендованные экспертами ВОЗ с дополнениями:
Лечение болевого синдрома при дорсопатии, осложненной дорсалгией, как правило, начинается с назначения НПВП. Однако в связи с многокомпо-нентностью механизмов болевого синдрома при РЗ и, в частности, при дорсопатиях, в настоящее время представляется целесообразным использование комбинированных препаратов.
К одной из попыток усилить эффективность применяемых в ревматологии лекарственных средств, в частности, их аналгетический эффект можно отнести создание и применение комбинированных препаратов, включающих вещества с разными механизмами действия. Как правило, комбинированные препараты назначаются при обострениях заболевания, усилении воспалительной активности и болей.
Одним из важных компонентов лечения БС является использование локальной терапии, поэтому в последние годы разработаны специальные требования для локально применяемых препаратов:
«Золотым стандартом» противовоспалительной терапии при дорсопатии, как указано выше, являются НПВП, назначаемые с первого дня заболевания. Поэтому наиболее часто в качестве местной терапии при дорсалгиях различного гене-за используются мази, кремы или гели, содержащие НПВП.
В России зарегистрированы локальные препараты на основе нбупрофена, диклофенака. кетопрофена, индометацина, бутадиона, пироксикама.
При назначении того или иного препарата необходимо учитывать концентрацию действующего вещества. Большинство известных препаратов содержит НПВП в концентрации 1%. Исключение составляют гель Дип Рилиф (5%), Долгпт крем (5%), бутадионовая мазь (5%), Фастум гель (2,5%), Флексен гель (2,5%). Необходимо подобрать оптимальную терапевтическую дозу, обеспечивающую аналгетический и противовоспалительный эффект. Низкая концентрация действующего вещества, слабое накопление в зоне воспаления диктуют необходимость многократного нанесения мази или геля на пораженный участок в течение суток.
Клинические исследования последних лег показали, что минимальным является 4-кратное нанесение локального средства за сутки. При активном воспалении с максимально выраженными болями нанесение препарата следует увеличить до 6 раз/сут. Количество наносимого препарата зависит как от величины сустава, так и от количества пораженных суставов: так, поражение крупных суставов (коленных или плечевых) с умеренным болевым синдромом требует нанесения мази или геля в виде полоски до 10 см, тогда как поражение средних суставов (голеностопных, лучсзапястных и локтевых) — до 5 см. Средство для местного лечения наносится на область мелких суставов кистей и стоп общим количеством до 2-3 см.
Существует несколько разновидностей локальной терапии, которые могут назначаться в зависимости от выраженности болевого синдрома и основного механизма его возникновения (табл. 1).
Наиболее удачной формой для локальной терапии является гель, в составе которого спирт в качестве растворителя обеспечивает быстрое поступление действующего вещества в поверхностно расположенные структуры сустава. Поэтому применение геля является более оправданным по сравнению с мазями или кремами и более экономичным. Эффективными препаратами признаны мази и гели, содержащие ибупрофен, кетопрофен и пироксикам.
«Дип Рилиф» — двухкомпонентный гель для наружного применения на основе 5,0 % ибупрофена и 3,0 % ментола природного происхождения, в котором аналгетический и противовоспалительный эффекты ибупрофена дополняются и усиливаются терапевтическими свойствами левоментола (оптического изомера ментола) за счет рефлекторной реакции, связанной с раздражением нервных окончаний кожи, стимуляцией ноцицепторов. Благодаря компонентам основы геля, молекулы ибупрофена в связанном состоянии проникают сквозь поверхностный слой кожи. Ментол обусловливает освобождение сосудорасширяющих пептидов, что приводит к дополнительным отвлекающему и обезболивающему эффектам, вызывая ощущение легкой прохлады.
В настоящее время показана высокая эффективность и безопасность противовоспалительного геля «Дип Рилиф» в качестве локальной терапии остео-артроза (OA) у больных пожилого возраста, а также ревматоидного артрита (РА), серонегативных спон-дилоартропатий в результате проведенных клинических исследований на базе кафедры госпитальной терапии и профпатологии №1 Днепропетровской государственной медицинской терапии.
На кафедре факультетской терапии им. акад. А.И. Нестерова проведено открытое клиническое исследование эффективности и переносимости геля двойного действия Дип Рилиф (ибупрофен+ле-воментол) в сравнении с препаратом Долгит-крем (ибупрофен) у больных с острой или с обострением хронической первичной боли в спине различного генеза.
Под наблюдением находились 58 пациентов в возрасте от 16 лет до 81 года (средний- 44,8 лет) с первичным синдромом БНС (табл. 2). Были выделены 2 группы больных: в 1 включены 38 чел., использовавших местно препарат Дип Рилиф (средний возраст- 43,7 лет); 2 группу составили 20 чел., использовавших локально препарат Долгит (средний возраст- 45,9 лет). Дип Рилиф, как и Долгит, назначался по 4 см геля на болезненную область 3 раза/сут. Период лечения исследуемым препаратом и препаратом сравнения составил 14 дней.
| Причины | Количество больных, чел. | |
| 1 группа (n=38) | 2 группа (n=20) | |
| Цервикалгия острого течения | 4 (10,5%) | 2 (10%) |
| Торакалгия острого течения | 4 (10,5%) | 3 (15%) |
| Спондилоартроз, хроническая люмбалгия, обострение | 14 (36,8%) | 8 (40%) |
| Остеохондроз шейного отдела позвоночника на уровне, цервикалгия хронического течения, обострение | 14 (36,8%) | 6 (30%) |
| Остеохондроз поясничного отдела позвоночника, люмбалгия хронического течения, обострение | 2 (5,4%) | 1 (5%) |
Острая дорсалгия выявлена у 8 (21%) чел. 1 группы и у 5 (25%) чел 2 группы, обострение хронической — у 30 (79%) и у 15 (75%) чел. соответственно.
Эффективность препаратов оценивалась по снижению выраженности болевого синдрома по визуальной аналоговой шкале (ВАШ) в мм, индекса хронической нетрудоспособности по Вадцелю в баллах, а переносимость — по частоте развития побочных реакций. Боль в спине по ВАШ, как и индекс хронической нетрудоспособности, оценивались пациентом дважды: до назначения исследуемого препарата и после окончания периода лечения.
В результате проведенного лечения среднее значение болевого синдрома по ВАШ снизилось с 56,5 мм до 17,27 мм, а индекса хронической нетрудоспособности по Вадцелю — с 4,37 до 1,67 баллов в 1 группе.
Во 2 группе средний показатель боли в спине при первичной оценке составлял 60,1 мм, после лечения — 27, 7 мм, а индекс хронической нетрудоспособности в динамике уменьшился с 4,4 до 2,0 баллов.
По окончании исследования отличную переносимость отметили 13 (34,2%) больных, использовавших Дип Рилиф, и 4 (20%) больных, применявших Долгит. Хорошая переносимость была отмечена у 21 (55, 2%) больного из 1 группы и у 10 (50%) больных 2 группы, удовлетворительно переносили препарат Дип Рилиф 2 (5,3%) пациентов и Долгит-крем — 4 (20%) больных.
Побочные явления наблюдались у 5 больных 1 группы, что составило 13,2%: у 4 был отмечен аллергический дерматит в виде эритематозных и эритематознопапулезных высыпаний, 1 пациент отмечал выраженное жжение в области нанесения геля. Среди больных 2 группы местную реакцию в виде жжения или зуда в области нанесения препарата отмечали по 1 больному.
В результате проведенного исследования отмечена эффективность геля Дип Рилиф в 92,1% случаев по оценке пациентами, что сравнимо с эффектом крема Долгит (улучшение в 90% случаев). Следует отметить, что, хотя эффективность двух сравниваемых препаратов сопоставима, однако время наступления положительного эффекта было значительно короче в группе больных, использовавших Дип Рилиф, чему, вероятно, способствовал двойной механизм действия геля. Несмотря на то, что у 13,2% больных, использовавших препарат Дип Рилиф, и у 10% больных, применявших Долгит, наблюдались побочные явления, хорошая переносимость была отмечена у 34 (89,5%) пациентов 1 группы и у 14 (70%) больных 2 группы.
Таким образом, в арсенале врачей разных специальностей (терапевтов, травматологов, ревматологов, неврологов) появился относительно новый препарат Дип Рилиф для локальной терапии болевых синдромов, являющийся гелем двойного действия, показавший хороший эффект при БС.
Повышает ли комбинация нестероидных противовоспалительных препаратов и ментола эффективность локальной терапии?
Опубликовано в журнале:
Научно-практическая ревматология № 1, 2006
Резюме
Цель. Оценить эффективность и переносимость геля «Дин Рилиф» в сравнении с кремом «Долгит» у больных ревматоидным артритом (РА) и показать возможность усиления действия входящих в гели НПВП за счёт комбинации с ментолом.
Материалы и методы. 69 больным РА — основная группа (возраст 52,7±10,1 лет) и 29 больным — контрольная группа (возраст 55,0+12,6 лет) назначались локально на область наиболее поражённого коленного сустава 3 раза в день в течение 2 недель гель «Дип Рилиф» и крем «Долгит» соответственно. Критерии оценки: боль в покое, при движении и пальпации (по ВАШ, мм), выраженность припухлости поражённого сустава, утренняя скованность, возможность снижения дозы НВПВ, начало и продолжительность действия геля и крема, оценка эффективности лечения пациентом и врачом, а также; переносимость и развитие нежелательных явлений.
Результаты. На фоне локального применения геля «Дип Рилиф» отмечено достоверное снижение болей в суставе в покое, при движении и пальпации, которое продолжалось весь дальнейший период лечения. До терапии уровни боли были: в покое 39,21±19,92, при движении 59,44±16,21, при пальпации 49,50±20,84 (по ВАШ), мм уменьшились к 14 дню до 22,42±17,88 (р
Abstract
L.N. Denisov, Z.A. Prozorovskaya, O.N. Ivanova, V.N. Soirotskaya
Does the combination of nonsteroidal antiinflammatory drugs and menthol increase efficacy of local therapy?
Objective. To assess efficacy and safety of “Deep relief” gel in comparison with “Dolgit” creme in pts with rheumatoid arthritis (RA) and to prove the possibility of amplification NSAIDs contained in gels by combining with menthol.
Results. “Deep relief” gel provided significant decrease of pain at rest (from 39,21±19,92 to 22,42±17,88 at day 14, p
Боль и воспаление являются основными клиническими признаками ревматических заболеваний (РВ). Боли в суставах и позвоночнике имеют преимущественно хронический характер и чаще связаны с воспалительными, сосудистыми, механическими нарушениями и требуют постоянного лечебного контроля. Воспалительные поражения суставов и периартикулярных тканей (артриты, миозиты, тендовагиниты, синовиты ), дегенеративные изменения в суставах синовиального типа (остеоартроз), а также травматические нарушения (растяжения, разрывы связок, посттравматический артрит) лежат в основе развития болевого синдрома.
Нестероидные противовоспалительные препараты (НПВП) занимают центральное место в терапии воспалительных и дегенеративных поражений суставов за счет их противовоспалительного и аналгетического действия. Однако развитие серьёзных побочных действий со стороны желудочно-кишечного тракта (множественные эрозии, язвы, кровотечения), почек (лекарственная нефропатия), бронхов (бронхоспазм), системы крови (анемия, воздействие на агрегацию тромбоцитов) ограничивают область их применения. Большинство нежелательных явлений связано с подавлением обеих изоформ циклооксигеназы: как (физиологически значимых простагландинов (ЦОГ-1), так и противовоспалителъных (ЦОГ-2).
Несмотря на появление в последние годы препаратов нового поколения — ингибиторов ЦОГ-2 (мелоксикам, нимесулид, целекоксиб), позволивших проводить более эффективное лечение у больных с факторами риска развития нежелательных явлений, нарастает интерес к применению НПВП в виде других лекарственных форм [2,5,12]. При наличии противопоказаний к системному применению НПВП локальная терапия занимает особое место. Местное применение НПВП в виде мазей, гелей и кремов позволяет повысить безопасность и возможность снижения дозы НПВП, используемых перорально и парентерально, т. е. оказывает вспомогательное действие.
Разработаны требования для местно применяемых ММВМ:
Наибольшее внимание в специальной литературе уделено использованию бруфена в различных формах для локальной терапии и сравнительной оценки его эффективности с другими НПВП.
Сравнительиое изучение эффективности ибупрофена в виде геля, гидрофильной мази и эмульсионного крема показало, что абсорбция геля была лучшей, чем эмульсионного крема и гидрофильной мази [12].
Концентрация ибупрофена определялась в плазме и тканях после перорального и местного применения. Высокая концентрация препарата в плазме, синовиальной жидкости и фасциях была характерна для пероральной терапии. После локального использования геля с ибупрофеном высокая концентрация препарата отмечалась в подкожном жире, мышцах и фасциях. В данном исследовании также продемонстрировано сохранение достаточно высокой концентрации ибупрофена через 15 часов в плазме;, синовиальной жидкости и фасциях как после локального, так и перорального лечения [9].
Исследование пенетрации 2,5% геля кетопрофена и 5% геля ибупрофена с помощью биопсий из 3-х различных участков кожи донора через 3 часа после нанесения гелей показала сходное проникновение обоих гелей до верхних отделов рогового слоя эпидермиса, однако ибупрофен накапливался в большем количестве и в более глубоких слоях [7].
Сравнительное изучение «Ибулева» геля, содержащего только ибупрофен, и геля «Дип Рилиф» in vitro показал, чте ментол вызывает местную вазодилатацию, которая способствует снижению барьерной функции кожи и быстрой доставке определенного количества ибупрофена в более глубокие слой, обеспечивая при этом вторично связанный с ментолом аналгезирующий эффект [8].
С целью усиления обезболивающего и противовоспалительного эффекта предприняты попытки включения в гелевые формы, содержащие НПВП, ментола. Проведенные контролируемые исследования показали, что комбинация ибупрофена с ментолом в геле «Дип Рилиф» по эффективности превосходила гели, содержащие только диклофенак, ибупрофен и кетопрофен на 31, 39 и 34% соответственно [10]. Однако группы пациентов были немногочисленны и неоднородны по нозологическим формам, в связи с чем представляло несомненный интерес провести контролируемое исследование на когорте пациентов (РА), сопоставив две лекарственные формы для локального применения: гель «Дип Рилиф» и крем «Долгит».
Цель исследования: провести сравнительное изучение клинической эффективности геля «Дип Рилиф», содержащего 5% ибупрофена и 3% ментола и крема «Долгит», в состав которого включен 5% ибупрофеп; оценить скорость всасывания, начало и продолжительность местного действия после их однократного нанесения, переносимость и частоту побочных явлений, а также; возможность снижения дозы иероралыют НПВП па фоне локальной терапии; ответить на вопрос: повышает ли комбинация ментола с НПВП активность локальной терапии?
Материал и методы.
Исследование проведено в четырех ревматологических центрах г.г. Москвы, Воронежа и Тулы. В исследовании принимали участие 98 больных РА (17муж. и 81 жен.). 69 больных составили основную группу, 29 — контрольную. Демографические; и клинические показатели больных обеих групп представлены в табл.1, из которой следует, что больные были сопоставимы по всем параметрам, однако у пациентов основной группы отмечались более выраженные боли при движении, пальпации, а также продолжительность утренней скованности.
| Показатель | Дип Рилиф (n=69) (M±SD) | Долгит (n=29) (M±SD) |
| Boзраст, годы | 52.7±10,1 | 55,0±12,6 |
| Вес, кг | 77,7±12,7 | 71,9±13,4 |
| Рост, см | 165.8±8,0 | 162,8±6,9 |
| Длительность болезни, годы | 5,9±4,5 | 6.3±4,7 |
| СОЭ, мм/ч | 28,1±11,7 | 29.0±13.2 |
| Боль в покое (ВАШ.мм) | 39.21±19,92 | 42,00±20,29 |
| Боль при движении (ВАШ. мм) | 59.44±16.21 | 47,79±20,80 |
| Боль при пальпации (ВАШ, мм) | 49,50±20,84 | 39,13±22,77 |
| Выраженность припухлости сустава (баллы) | 2,56±0,67 | 2,41±0,50 |
Клиническая эффективность обоих препаратов оценивалась по динамике суставных болей в покое, движении и пальпации (по ВАШ в мм) в наиболее болезненном и пораженном коленном суставе, а также по степени припухлости сустава до и после лечения (в баллах) и динамике СОЭ — до терапии, на 7 и 14 дни исследования.
Общая оценка эффективности препарата проводилась по мнению пациента и врача по пятибалльной шкале;: 1 – очень хорошая, 2 – хорошая, 3 – удовлетворительная, 4 – без эффекта, 5 – ухудшение.
При статистической обработке использовались F-тест ANOVA. Данные представлены как среднее значение и стандартное отклонение (M±SD).
Результаты
У больных основной группы на начало исследования средний уровень боли по ВАШ в покое составил 39,21 ± 19,92 мм, при движении — 59,44 ± 16,21 мм, при пальпации — 49,50±20,84 мм. На фоне применения геля «Дип Рилиф» было отмечено достоверное снижение уровня боли к 7 дню, продолжавшееся весь период лечения (табл.2), наблюдалось также статистически достоверное снижение всех оцениваемых параметров.
| Показатель | Дип Рилиф (M±SD) | |||
| До терапии | 1 неделя | 2 недели | F-тест (ANOVA) | |
| Боль в покое (ВАШ. мм) | 39,21±19.92 | 29,24±19.27 | 22,42±17,88 | 13,57 (ð |
| Боль при движении (ВАШ. мм) | 59,44±16,21 | 50,55±16,77 | 42,76± 18,51 | 16,26 (ð |
| Боль при пальпации (ВАШ. мм) | 49,50±20,84 | 41,50±18,68 | 33,08±17,12 | 12,96 (ð |
| Утренняя скованность (мин) | 100,00±87,45 | 79,56±70.05 | б0,95±48,52 | 5,29 (ð=0,005)* |
| Выраженность припухости (баллы) | 2,56±0,67 | 2,40±0,67 | 1,92±0,62 | 17,57 (ð |
| * статистически достоверное изменение показателя | ||||
Изменения оцениваемых показателей эффективности лечения кремом «Долгит» демонстрирует табл.3, из которых видно, что терапия кремом «Долгит» привела к снижению уровня боли в покое и при движении, однако выраженных уменьшений продолжительности утренней скованности и припухлости суставов не выявлено
.
| Показатель | Долгит (M±SD) | |||
| До терапии | 1 неделя | 2 недели | F-тест (ANOVA) | |
| Боль в покое (ВАШ. мм) | 42,00±20,29 | 27,44±20,62 | 20,03±20,98 | 8.50 (ð=0,0004)* |
| Боль при движении (ВАШ. мм) | 47,79±20,80 | 36,13±16,42 | 28,37± 17,88 | 8,12 (ð=0,0006)* |
| Боль при пальпации (ВАШ. мм) | 39,13±22,77 | 33,48±21,77 | 24,86±21,98 | 3,04 (ð=0,052) |
| Утренняя скованность (мин) | 49,31±44,69 | 35,51±23,99 | 32.58±21,77 | 2,28 (ð=0,10) |
| Выраженность припухлости (баллы) | 2,41±0,50 | 2,27±0,45 | 2,10±0,48 | 3,01 (ð=0,054) |
| * статистически достоверное изменение показателя | ||||
Скорость всасывания геля «Дип Рилиф» и наступление терапевтического эффекта были значительно выше по сравнению с кремом «Долгит» (табл.4).
| Показатель | Дип Рилиф (M [95% ДИ]) | Долгит (M [95% ДИ]) | t-тест для независимых группировок |
| Всасывание, мин | 6,44 [5,07-7,82] | 32,93 [18,34-47,51] | 5,62 ( |
| Начало действия, мин | 11,70 [8,71-14,69] | 33,96 [24,76-43,16] | 5,96 ( |
| Продолжительность действия, мин | 153,92 [136,02-171,82] | 173,44 [130,85-216,04] | 1,01 (0.31) |
| * статистически достоверное изменение показателя | |||
20 из 69 пациентов (29%), использовавших «Дип Рилиф», снизили ежедневную дозу пероральных НПВП к концу первой недели терапии. К окончанию курса дозу НПВП могли снизить 32 и 69 больных (46,4%).
На фоне лечения кремом «Долгит» к 7 дню снижения ежедневной дозы пероральных НПВП удалось добиться только у 6 из 29 больных (20,6%), на 14 день число больных не изменилось.
48 пациентов (69,6%) оценили эффективность терапии «Дип Рилифом» как отличную и хорошую, 18 (26,1%) — удовлетворительную, у 3 (4,3%) — эффекта не отмечено. По оценке врачом 49 пациентов (71%) имели отличный и хороший результат, удовлетворительный у 16 (23,2%), без эффекта – 4 (5,8%).
Применение крема «Долгит» привело к отличному и хорошему результату по мнению пациента у 12 (41,4%), удовлетворительному у 14 (48,3%), отсутствие эффекта наблюдалось у 3 (10,3%) пациентов.
По оценке врачом хороший результат отмечен у 13 (44,8%), удовлетворительный эффект имели 11 (37,9%), не; было эффекта у 5 (17,3%) больных. Следовательно, применение геля «Дип Рилиф» позволило достоверно чаще добиться отличного и хорошего эффекта терапии по сравнению с кремом «Долгит».
Нежелательные явления развились в виде лежальной эритематозной сыпи у 1ой больной на геле «Дип Рилиф» и кожного зуда у 1ой на креме «Долгит».
Обсуждение
Локальная терапия с использованием гелей, мазей, кремов не имеет каких-либо противопоказаний, допустима в любом возрасте и практически независима от наличия сопутствующих болезней. При этом очень важен выбор лекарственной формы препарата.
Наиболее удачной формой для локальной терапии является гель. Наличие спиртовых растворителей, используемых при приготовлении геля, обеспечивает быстрое впитывание лекарственного средства через кожу. Применение геля является более гигиеничным по сравнению с мазями и кремами, а также; экономичным, т. к. максимальное количество наносимого препарата проходит через кожный барьер. Значительному ускорению достижения терапевтической концентрации ибупрофена в тканях способствует наличие в геле «Дип Рилиф» диизопропаноламина (ДИПА). На рисунке схематически показан механизм проникновения отрицательно заряженной молекулы ибупрофена через кожу.
Однако основным преимуществом геля «Дип Рилиф» по сравнению с другими мазями и кремами, содержащими НПВП, является добавление в его состав ментола. Природный ментол — 3% левоментол в геле «Дип Рилиф» – обладает иоцицептивным (обезболивающим) действием. Он приводит к очень быстрому обезболиванию, вызывая чувство прохлады, локальное расширение сосудов с одновременным высвобождением биологически активных веществ, оказывающих и противовоспалительный эффект [8,9,10,14].
Анальгезирующее действие 3% ментола продолжается около 2 часов. Практически одновременно наступает и постепенно нарастает продолжительный эффект ибупрофена, длящийся в целом около 3х часов. Полученные нами результаты подтвердили преимущество геля «Дип Рилиф» по аналитическому и противовоспалительному действию, а также более быстрому наступлению лечебного эффекта по сравнению с кремом «Долгит».
Таким образом, комбинация ибупрофена с ментолом в геле «Дип Рилиф» усиливает его лечебную эффективность, а отсутствие нежелательных явлений позволяет расширить арсенал средств, применяемых для локальной терапии ревматологических больных.