можно ли вылечить дерматомиозит
Полимиозит и дерматомиозит
Что представляют собой заболевания
Дерматомиозит (ДМ) и полимиозит (ПМ) – две патологии, которым характерно воспаление соединительной ткани и поперечнополосатой мышечной мускулатуры с одновременным нарушением двигательной активности.
Отличие в том, что при дерматомиозите одновременно с поражением мышц развиваются поражения кожи – эритема, гиперемия, отек, а при полимиозите внешние признаки болезни отсутствуют.
И при ПМ, и при ДМ отсутствие лечебной терапии приводит к воспалению сердечных структур, ткани легких и сосудов.
ДМ и ПМ протекает в острой (2-3 дня), подострой (7 дней) и хронической стадии (длится годами). Хроническая стадия ПМ и ДМ опасна тем, что со временем развивается мышечная атрофия, контрактура мышц. Повышается риск онкологии при ДМ в 5 раз, при ПМ в 2 раза. Злокачественные новообразования выявляются в легких, яичниках, ЖКТ, молочных железах, матке.
Одна треть клинических случаев сопровождается заболеваниями соединительной ткани – системной красной волчанкой, ревматоидным артритом, склеродермией.
Причины возникновения
Истинные причины развития ДМ и ПМ неизвестны. Предполагается, что воспаление развивается на фоне аутоиммунных нарушений и вирусного заражения, но исследования не дают 100% вероятность этой этиологии.
Симптомы и признаки
Заболевание развивается у детей и взрослых. Чаще воспаление появляется в возрасте 35-60 лет и в основном у женщин. К общим симптомам дерматомиозита и полимиозита относится снижение веса, общая слабость и повышенная температура.
Со стороны поражения мышц стоит выделить следующие признаки:
ослабевают мышцы, задействованные при дыхании. Из-за этого при хронической стадии воспаления развивается дыхательная недостаточность,
ослабевают мышцы плечевого корсета и таза, поэтому больному сложно передвигаться. Он испытывает сложности при подъеме по лестнице, удержании предметов в руках, подъеме рук, смены положения тела,
ослабевают мышцы гортани, горла и пищевода, вследствие чего изменяется голос и нарушается глотательная функция,
ослабевают мышцы глазного яблока в запущенной стадии болезни. Итог – снижение зрения.
Как правило, мышцы ослабевают симметрично.
Со стороны поражения кожного покрова присутствуют такие симптомы, как:
повышенная чувствительность кожи к солнечным лучам. На солнце усиливается зуд, жжение,
ограниченное покраснение кожи вокруг глаз, сопровождаемое отеком век с фиолетовым отливом,
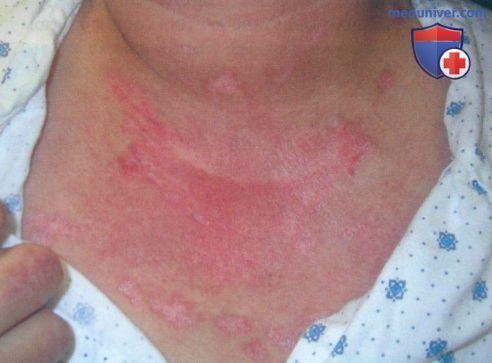
V-образное ограниченное покраснение кожи в зоне декольте,
ограниченное покраснение кожи на шее и плечах. Кожа краснеет на участке, где надевают шарф,
ограниченное покраснение кожи на бедрах,
образование папул синего цвета на фоне гипертрофированной кожи. Они располагаются на разгибательной поверхности локтевых, запястных, коленных, межфаланговых суставов,
кожа на ладонях и подушечках пальцев трескается и шелушится, становится грубой.
Дерматологические проявления при дерматомиозите развиваются постепенно и могут начаться даже задолго до воспаления мышц.
При хронизации заболевания выявляются проблемы со стороны сердца, легких, пищеварительного тракта. Практически у половины больных развивается тахикардия, не проходит сухой кашель и усиливается одышка, нарушается функциональность кишечника, желудка и пищевода.
 Какой врач лечит полимиозит и дерматомиозит
Какой врач лечит полимиозит и дерматомиозит
Как и другие заболевания соединительной ткани ПМ и ДМ лечит ревматолог. Больной встает на учет и регулярно обследуется у врача, а он следит за динамикой терапии.
Диагностика
Для подтверждения ревматических заболеваний и отличия ДМ и ПМ от миозита используются следующие методы исследования:
лабораторные анализы. Если при биохимии крови повышается уровень миоглобина, активность ферментов, скорость оседания эритроцитов, диагноз устанавливается,
иммунологические анализы. Выявляются антиядерные антитела,
гистологические анализы. Проводятся при хронизации болезни. Исследуется биологический материал легкого и мышцы и выявляются некрозы фибрилл,
электромиография. Определяет степень повреждения мышц, выявляет мелкие моторные изменения, самопроизвольные сокращения,
МРТ мышц. Томография визуализирует симметричное ослабление мышечной ткани в области плеч, таза и шеи
Методы лечения
Сначала назначаются медикаменты, снижающие проявления клинической картины дерматомиозита и полимиозита. Лечение основывается на приеме кортикостероидов, которые уменьшают воспаление спустя 2-4 дня приема. Врач подбирает гормоны индивидуально, отталкиваясь от результатов анализов. Если эффект незаметный, дозировка повышается, а если гормоны помогли, то их отмена происходит постепенно.
Далее терапия состоит из:
приема витамина Д и кальция. Они уменьшают побочные явления и негативные последствия после приема кортикостероидов,
приема иммуносупрессантов. Они усиливают действие гормонов и принимаются до полугода. В некоторых случаях данная группа препаратов назначается совместно с приемом гормонов.
Полезное действие при лечении полимиозита и дерматомиозита оказывает плазмоферез. Процедура уменьшения количества компонентов крови назначается при тяжелых формах течения болезней. Кровь забирают, очищают от токсинов, корректируют количество тромбоцитов, эритроцитов, лейкоцитов и вновь вводят в организм.
Результаты
Прогноз лечения благоприятный, если терапия начата вовремя, процесс не хронизировался и не поражены внутренние органы. Через 2-3 месяца мышечная сила восстанавливается, больной чувствует себя лучше. Как правило, достигается стойкая ремиссия до пяти лет.
Реабилитация и восстановление образа жизни
Чтобы восстановить мышечную силу и функциональные способности больного, врач разрабатывает комплекс ЛФК. Лечебная гимнастика предотвращает развитие контрактур, укрепляет мышцы. На усмотрение доктора назначаются занятия на конкретную группу мышц или комбинированные упражнения. К ЛФК приступают только после подавления иммуновоспалительного процесса
Образ жизни при полимиозите и дерматомиозите
Для предотвращения рецидива рекомендуются занятия акваэробикой и плавание. Также стоит пересмотреть подход к питанию. Пища должна быть обогащена витаминами, жирными кислотами и хорошо усваиваться. Потребление соли следует сократить или вовсе отказаться от нее.
Можно ли вылечить дерматомиозит
Лечение дерматомиозита направлено па устранение проксимальной мышечной слабости и кожных изменений. Кожные проявления не всегда реагируют на терапию одновременно с реакцией мышц. При лечении миопатии эффективно применение пероральных кортикостероидов, иммуносупрессоров, биологических агентов и/или иммуноглобулина. Эффективными средствами в отношении кожных проявлений заболевания являются солнцезащитные препараты, местные кортикостероиды, антималярийные средства, метотрексат и/или иммуноглобулин. В рутинной клинической практике эти методы терапии используются отдельно и в комбинации, однако оптимальные терапевтические режимы не установлены, поскольку отсутствуют высококачественные рандомизированные исследования с группами контроля.
а) Местное лечение дерматомиозита:
• В начале лечения применяются кортикостероиды с высокой фармакологической активностью. Мазь триамцинолона может применяться для менее выраженных очагов или при их локализации на лице.
Короткий курс стероидов сверхвысокой активности, таких как клобетазол, рекомендуется при более тяжелом поражении различных участков тела, за исключением лица.
• Местный такролимус 0,1% применяется как вспомогательная терапия при торпидпых кожных проявлениях.
б) Системная терапия дерматомиозита:
• Системная терапия направлена на мышечные проявления заболевания и начинается с приема системных кортикостероидов в комбинации с иммуносупрессивными препаратами (метотрексатом, циклоспорином А или азатиоприном), либо без них.
• Препаратом первой линии является преднизон в дозе 0,5-1,0 мг/кг массы тела в день (или 60 мг в день) до тех пор, пока повышенный уровень мышечных ферментов не продемонстрирует тенденцию к нормализации показателей, после чего доза стероидов должна постепенно снижаться.
• Метотрексат вызывает положительный эффект у детей и взрослых с торпидным дерматомиозитом, у пациентов, нуждающихся в стероид-сберегающих препаратах, а также при вторичных побочных эффектах стероидов:
— Недавние исследования показали, что назначение метотрексата в ранней стадии заболевания способствует более быстрому выздоровлению, ограничению количества применяемых лекарственных препаратов и уменьшению осложнений.
— Комбинированная терапия с преднизопом и метотрексатом становится общепринятой и позволяет уменьшить дозу кортикостероидов до 5 мг в день и менее.
— Прием метотрексата предлагается начинать с 7,5-10 мг в педелю. Затем дозировка повышается на 2,5 мг в педелю до достижения общей дозы 15-25 мг в неделю. Общая доза метотрексата зависит также от того, насколько хорошо пациент может переносить этот препарат.
— По мере повышения дозы метотрексата постепенно снижается доза преднизона.
• Комбинация циклоспорина А и метотрексата показала некоторое преимущество при лечении торпидного ювенильного дерматомиозита.
• Азатиоприн обычно применяется при хронической форме заболевания как стероидсберегающий препарат; однако исследования с применением азатиоприна в дозе 2 мг/кг в день не показали значительного улучшения силы мышц по сравнению с плацебо.
• Гидроксихлорохин является еще одним препаратом стероид-сберегающей терапии, который рекомендуется для молодых женщин с незначительными проявлениями заболевания.
• Эмпирически изучались различные парные комбинации следующих препаратов: азатиоприн, циклоспорин А, внутримышечный метотрексат и пероральный метотрексат.
• Крайне важно изучить профиль побочных эффектов этих препаратов и в соответствии с ним регулировать лечение пациента. Во время их приема следует исключить беременность, а также регулярно проводить контрольные лабораторные исследования. У пациентов, принимающих метотрексат, после кумулятивной дозы 1,5 г необходима биопсия печени.
в) Внутривенное лечение дерматомиозита:
• Внутривенная пульс-терапия метилпредпизолона считается предпочтительной для тяжелого течения болезни и при торпидных случаях миозита.
• Отмечается значительное число пациентов, резистентных или частично реагирующих па стероиды или иммуносупрессивные препараты. Недавние исследования выявили эффективность внутривенного иммуноглобулина как препарата второй линии.
— При лечении пациентов с дерматомиозитом с помощью внутривенного введения иммуноглобулина было показано статистически достоверное улучшение мышечной силы и некоторое улучшение кожных проявлений заболевания.
— Пациенты получали 1 г/кг/день иммуноглобулина в течение двух дней каждые 4 недели.
г) Другие методы лечения:
• Для восстановления мышечной силы рекомендуются физиотерапия и/или специальные методы лечения.
• Фотозащитные мероприятия включают применение солнцезащитных препаратов широкого спектра, ношение защитной одежды и ограничение времени пре бывания на солнце.
• Новые биологические препараты, включая ингибиторы фактора некроза опухолей-альфа, испытываются в настоящее время для применения при дерматомиозите у детей и взрослых.
д) Скрининг злокачественных опухолей:
• У пациентов старше 50 лет после начала лечения необходимо исключить признаки малигиизации.
• Для женщин без факторов риска достаточно полного ежегодного обследования яичников, молочных желез и прямой кишки.
• С учетом возраста пациента и семейного анамнеза выполняется маммография и/или колоноскопия. Некоторые специалисты рекомендуют полное обследование пациентов старше 50 лет с дерматомиозитом.
• Если с момента установления диагноза прошло более двух лет, поиск злокачественной опухоли не обязателен. В течение первого года наблюдения диагноз первичной злокачественной опухоли устанавливается в шесть раз чаще. После первого года риск становится таким же, как в общей популяции.
е) Рекомендации пациентам с дерматомиозитом. Пациенту необходимо разъяснить всю важность солнцезащитных мероприятий. Следует указать на серьезный характер заболевания и его прогноз, поскольку у многих пациентов мышечная слабость сохраняется даже тогда, когда течение заболевания удается взять под надежный контроль. Пациенты должны понимать, что принимаемые ими лекарственные препараты наряду с пользой увеличивают риск нежелательных побочных эффектов, поэтому врача следует информировать о возникновении любых неблагоприятных явлений. В связи с приемом целого ряда препаратов женщинам детородного возраста необходимо предохраняться от беременности.
ж) Наблюдение пациента врачом. Пациенты нуждаются в очень внимательном и регулярном наблюдении для контроля медикаментозного лечения и общего состояния. Это необходимо потому, что высокие дозы стероидов и стероид-сберегающих препаратов, таких как метотрексат, обладают потенциалом многочисленных побочных эффектов. Необходимы лабораторные тесты по всем параметрам, связанным с приемом токсических медикаментов, используемых при лечении. Для профилактики некоторых побочных эффектов сильнодействующих медикаментов пациенты также нуждаются в физиотерапии и специальных добавках, таких как кальций и фолиевая кислота.
з) Список использованной литературы:
1. Callen J. Dermatomyositis. eMedicine. emedicine.com/med/topic2608.htm. Accessed February 15, 2021.
2. Choy EH, Hoogendijk IE, Lecky B,Winer JB. Immunosuppressant and immunomodulatory treatment for dermatomyositis and polymyositis. Cochrane Database SystRev. 200520;(3):CD003643.
3. Callen JP. Dermatomyositis: Diagnosis, evaluation and management. Minerva Med. 2002;93(3): 157-167.
4. Callen JP,Wortmann RL. Dermatomyositis. Clin Dermatol. 2006; 24(5):363-373.
5. Habif T. A Color Guide to Diagnosis and Therapy, Clinical Dermatology. 4th ed. St Louis, MO: Mosby, 2004.
6. Hollar CB, Jorizzo JL.Topical tacrolimus 0.1% ointment for refractory skin disease in dermatomyositis: A pilot study. J Dermatolog Treat. 2004; 15(1):35—39.
7. Choy EH, Isenberg DA. Treatment of dermatomyositis and polymyositis. Rheumatology (Oxford). 2002;41(1):7—13.
8. Reed AM, Lopez M. Juvenile dermatomyositis: Recognition and treatment. Paediatr Drugs. 2002;4(5):315—321.
9. Dalakas MC, Hohlfeld R. Polymyositis and dermatomyositis. Lancet. 200320;362(9388):971-982.
10. Sontheimer RD. The management of dermatomyositis: Current treatment options. Expert Opin Pharmacother. 2004;5(5): 1083-1099.
11. Dalakas MC. The role of high-dose immune globulin intravenous in the treatment of dermatomyositis. Int Immunopharmacol. 2006;6(4):550-556. Epub 2005.
Редактор: Искандер Милевски. Дата обновления публикации: 6.4.2021
Лечение дерматомиозита
Дерматомиозит относится к редкостным заболеваниям, но с тяжелой симптоматикой и высокой степенью окончания летальным исходом. Встречается чаще всего у людей старше 40 лет, но не исключен дерматомиозит у детей. Зачастую признаки заболевания встречаются у девушек и женщин, что обусловлено физиологическим строением организма. Особенно часто болезнь обнаруживается во время полового созревания, вследствие чего собственно заболевание провоцируется посредством гормонального развития.
Причины дерматомиозита
На сегодняшний день причины дерматомиозита до конца не изучены. Спровоцировать заболевание могут вирусные заболевания: грипп, парагрипп, гепатит В, пикорнавирусы, парвовирусы, также к распространенным этиологическим факторам относят некоторых простейших и ряд инфекционных заболеваний, вызванных бактериальной флорой (боррелиоз). Развитие дерматомиозита может быть обусловлено и нейроэндокринными факторами.
Симптомы дерматомиозита
Дерматомиозит может развиваться как остро, так и постепенно. При этом ослабевают мышцы, возникает в них боль. Может резко повышаться температура тела, также в суставах чувствуется боль, они отекают и поражают кожу. Все больные имеют проблемы со скелетными мышцами. Боль в них появляется не только при движении, но и в состоянии покоя. Если процессы начинаются в области лица, то оно обездвиживается и становится похожим на маску. Вокруг глаз появляется пурпурно-лиловая эритрема в виде очков. Когда процесс спускается ниже, то регистрируются нарушения дыхания. На стадии дистрофии мышцы буквально рассасываются и замещаются соединительной тканью. В подкожной клетчатке может развиваться кальциноз. На коже выявляются всевозможные поражения: язвы, папулы, пузыри, ороговения, пигментация. Больного мучает невыносимый зуд. Также происходят всевозможные поражения внутренних органов, например, миокарда, легких, желудка и кишечника, печени, селезенки, лимфоузлов. Также из-за этого страдают суставы, которые теряют нужные соединительные волокна.
Диагностика дерматомиозита
Лечение дерматомиозита
При поражении дыхательной мускулатуры и нёбных мышц необходимо обеспечение функций адекватного дыхания и глотания. Для подавления воспалительных явлений при дерматомиозите применяются кортикостероиды под контролем сывороточных ферментов крови и клинического состояния пациента. В процессе лечения подбирается дозировка кортикостероидов, прием препаратов производится длительно (1-2 года). Возможно проведение стероидной пульс-терапии. Противовоспалительная схема при дерматомиозите может дополняться назначением салицилатов. Если кортикостероидная терапия не принесла успеха, назначаются иммуносупрессоры цитостатического действия. Для контроля кожных проявлений дерматомиозита используются производные 4-аминохинолина. Для нормализации мышечных функций – инъекции неостигмина, АТФ, кокарбоксилазы. Важная роль отводится витаминным комплексам. Также применяется внутривенное введение иммуноглобулина и сеансы плазмафереза. В ряде случаев для профилактики нарушений суставной подвижности показана лечебная физкультура и массаж. В большинстве случаев удается добиться качественной ремиссии или значительного улучшения.
Прогноз дерматомиозита и профилактика
Если болезнь не лечить, то летальный исход в течение первых двух лет наступает в 40% случаев. Причина смерти – нарушение дыхания, пневмония или сердечная недостаточность. При поражении гладкой мускулатуры внутренних органов могут развиться желудочно-кишечные кровотечения. Длительное течение заболевания приводит к нарушению двигательной активности, инвалидности или полной неподвижности. Однако при адекватном лечении болезни, человек длительное время ведет относительно полноценный образ жизни, сохраняет подвижность и трудоспособность. К сожалению, не существует специфической профилактики болезни, поскольку точно не установлено, что является причиной этой патологии. В целях профилактики важно предотвращать развитие вирусных инфекций. Спровоцировать болезнь может обострение хронического заболевания и аллергического процесса. Важно своевременно выявлять и лечить эти заболевания.
При проведении диагностики дерматомиозита в нашей клинике, используется большой спектр современных лабораторных и инструментальных методов исследования, при необходимости проводится биопсия тканей с последующим морфологическим исследованием. Наши специалисты рассматривают дерматомиозит как комплексное системное нарушение и стараются одновременно минимизировать клинические проявления и отыскать основную причину заболевания.
Запись на прием к врачу травматологу-ортопеду
Обязательно пройдите консультацию квалифицированного специалиста в области ортопедических заболеваний в клинике «Семейная».
Дерматомиозит
Дерматомиозит – это постоянно прогрессирующее заболевание соединительной ткани, которое проявляется нарушением функции движения из-за патологии мышц, кожных покровов, органов и сосудом мелкого калибра. Если кожные проявления отсутствуют, то заболевание называют полимиозитом.
Код дерматомиозита по международной классификации болезней МКБ 10 – М33. Заболевание относится к редким. Болеют как взрослые, так и дети. Наиболее часто диагностируют дерматомиозит у женщин.
Дерматомиозит бывает первичным, вторичным, ювенильным и в сочетании с другими заболеваниями. Идиопатический дерматомиозит встречается чаще – в около семидесяти процентов случаев. Развитие дерматомиозита связывают с вирусами, определенными медицинскими препаратами, бактериями и многими другими факторами, но достоверная причина на сегодняшний день не установлена.
Клинические проявления и симптомы дерматомиозита:
Диагностика дерматомиозита включает физикальные и дополнительные методы исследования. В лечении дерматомиозита применятся стероидные гормоны. Течение заболевания характеризуется периодичными сменами прогрессов и ремиссий.
Просто почитав о симптомах и лечении, увидев фото в интернете, не стоит впадать в панику и самостоятельно диагностировать дерматомиозит. Заболевание и по сей день вызывает много дискуссий среди врачей и ученых всего мира. Поэтому диагностикой и лечением дерматомиозита должны заниматься специалисты высокого уровня, обеспеченные необходимой аппаратурой.
В Москве лучшей больницей, которая обеспечена как ценными кардами, так и всей необходимой техникой, является Юсуповская больница. Более того, Юсуповская больница предоставляет медицинские услуги круглосуточно. Палаты оборудованы с учетом всех требований, очень комфортные и уютные. Персонал оказывает так же всестороннюю поддержку и заботу. А питание не только полезное, но и вкусное.
Врачи Юсуповской больницы занимаются как распространенными заболеваниями, так и редкими, такими как дерматомиозит. Так же специалисты ведут случаи сочетания дерматомиозита с патологией других органов и систем. Диагностика в условиях Юсуповской больницы не займет много времени, а лечение дерматомиозита будет подобрано максимально эффективное с учетом индивидуальных особенностей и клинических рекомендаций ведущих клиник Европы и всего мира.
Специалисты Юсуповской больницы проводят индивидуальные консультации, во время которых рассказывают о этиологии и патогенезе, симптомах и признаках, диагностике и лечении дерматомиозита. В Юсуповской больнице существует база фото и наглядно можно продемонстрировать симптомы дерматомиозита до начала лечения и после.
Записаться на консультацию нужно немедленно в режиме онлайн или позвонив по телефону.
Этиология дерматомиозита
Этиологию дерматомиозита связывают с вирусами, генетическими нарушениями, патологией иммунной системы. Не исключают также возможность возникновения дерматомиозита вследствие чрезмерного солнечного облучения, воздействия низких температур и др. Из вирусных агентов высока вероятность причастности вируса группа, парагриппа, вирусов гепатита и др. Боррелии, стрептококки – предполагаемые бактериальные возбудители. Не отвергается теория генетической предрасположенности.
В любом случае вышеперечисленные факторы приводят к образованию антител в крови, которые атакуют мышечные волокна. Переходу в активную форму заболевания способствуют данные факторы:
Особенности клинической картины дерматомиозита
Течение дерматомиозита может быть острым, подострым и хроническим. Ведущие симптомы дерматомиозита – кожные изменения и мышечные. Кожные высыпания появляются раньше мышечного симптома в некоторых случаях даже на несколько лет. Случаи одновременного появления вышеуказанных симптомов очень редки.
Для дерматомиозита в самом начале заболевания характерно появление околоногтевого валика и разрастание ложа ногтя.
При дерматомиозите пигментированные участки кожи сменяются депигментированными, так же наблюдаются мелкие кровоизлияния, сухость и т.д. кожа в участках высыпаний плотная, не редко – болезненная. Фото проявлений дерматомиозита широко распространены в сети.
Среди кожных проявлений патогномоническими считаются гелиотропные высыпания и симптом Готтрона.
Гелиотропные высыпания характеризуются возникновением лиловых или красных высыпаний между бровями и веком, которое чаще всего сочетается с отеком параорбитальной области. Сыпь так же может локализоваться на шее, грудной клетке, верхних конечностях, спине, ягодицах и др.
Симптом Готтрона – это красного цвета узелки и бляшки, которые локализованы на разгибательных поверхностях локтевых, коленных и суставах кисти и шелушатся. Симптом Готтрона может быть полностью обратимым.
Для дерматомиозита характерно поражение и слизистых оболочек, в частности конъюнктивы. Не редко возникает стоматит.
Мышечный симптом характеризуется чрезмерной мышечной слабостью, интенсивность которой со временем нарастает. Дерматомиозит поражает мышцы конечностей, шеи и вследствие этого даже элементарные движения могут создавать проблемы. Далее – изменяется походка, пациенты падают, травмируются. Дальнейшее прогрессирование заболевания существенно ограничивает выполнение пациентом как статических, так и динамических движений, и его передвижения в общем.
В процесс втягиваются не только поперечнополосатые мышцы, а и гладкая мускулатура. Следствием этого становятся нарушения речевых функций, расстройства прохождения пищи (поперхивание и/или выливание жидкости через нос).
Пациенты часто болеют пневмониями, так как поражение диафрагмы приводит к нарушению вентиляции. Даже при минимальной физической нагрузке у страдающих дерматомиозитом людей возникает одышка смешанного характера.
Вовлечение сосудов мелкого калибра характеризуется так называемым синдромом Рейно – пациенты чувствуют покалывание, онемение в конечностях, нарушена чувствительность, при низкой температуре тела пальцы синеют.
Поражение суставов как при ревматоидном артрите. Вовлекаются суставы кистей и стоп, локтевые и коленные. Если лечение дерматомиозита назначено правильно и начато вовремя, то суставный синдром полностью регрессирует.
Дерматомиозит имеет так же и системные проявления:
Особенности диагностики дерматомиозита
Диагностика заболевания начинается со сбора жалоб, анамнеза жизни и болезни, осмотра. Далее проводятся дополнительные методы исследования.
В общем анализе крови неспецифическая картина воспаления: анемия, лейкоцитоз, со сдвигом влево, повышенная скорость оседания эритроцитов. А вот в биохимическом анализе крови наблюдается существенное увеличение количества глобулинов, АЛТ, АСТ, сиаловых кислот, альдолазы, фибриногена, миоглобина и др. иммунологические исследования свидетельствуют в пользу снижения Т-лимфоцитов, низкий титр комплемента, обнаруживаются антитела к нативной ДНК, эндотелию, миозину и тиреоглобулину, выявляют LE-клетки.
Гистологическое исследование биоптата кожи и мышц выявляет воспаление, дегенерацию, инфильтрацию волокон, поперечнополосатые мышцы свою исчерченность теряют.
Электромиография выявляет повышенную возбудимость мышц и возникновение в состоянии покоя фибриллярных подергиваний.
Во время проведения рентгенографических методов исследования обнаруживают кальцинаты во внутренних органах и остеопороз костных структур.
Компьютерная и магниторезонансная томографии используются на ранних стадиях дерматомиозита.
Особенности лечения дерматомиозита
Основной группой препаратов, которые применяются для лечения дерматомиозита, принято считать глюкокортикостероиды. Их эффективность объясняется свойством подавлять воспалительный процесс. При дерматомиозите глюкокортикостероиды применяются длительно, поэтому необходимо наблюдаться у лечащего врача и контролировать анализы. Не редко применяется пульс-терапия гормонами.
При присутствии выраженного болевого синдрома применяются нестероидные противовоспалительные средства.
Цитостатики применяются по показаниям, индивидуально. Если иммуносупрессия и стероиды эффекта не приносят – применяют иммунобиологические препараты.
Кальцинаты удаляют оперативными методами.
Лечение дерматомиозита вызывает в ученых и практикующих врачей много споров – некоторые считают нужным применение цитостатиков, кто-то считает обязательной антибактериальную терапию и т.д. поэтому очень важно выбрать компетентного врача и больницу, к которой есть все необходимое оборудование и надежный персонал.
Лучшая больница Москвы – Юсуповская. Удобно расположена, комфортно обустроена, имеет все необходимое для качественной диагностики и лечения заболеваний широкого профиля. Врачи Юсуповской больницы продолжают следить за новинками и ведущими исследованиями в лечении дерматомиозита. Доктора эффективно помогают пациентам с дерматомиозитом бороться с болевым синдромом, продлевать периоды ремиссии, избавляться от кальцинатов и др.
Диагностика и лечение в Юсуповской больнице максимально спланировано – чтоб за короткое время достичь результата. Сложных диагностических случаях специалисты собирают консилиумы, учитывают мнение смежных специалистов, проводятся дополнительные лабораторные и инструментальные методы исследования.
Врачи ведут пациентов диагностически сложных, больных с множественными коморбидными заболеваниями, сочетанной патологией, пороками развития и др.
Для назначения консультации необходимо позвонить по телефону или записаться в режиме онлайн. Так же на сайте Юсуповской больнице можно получить информацию о многих, как часто встречающихся заболеваниях, так и о редких, узнать причинах возникновения болезней, их признаках и симптомах, особенностях диагностики и хирургических и медикаментозных методах лечения. Не стоит откладывать обращение к специалисту, ведь подавляющее большинство болезней успешно лечатся на ранней стадии, а неблагоприятный прогноз является лишь следствием поздней диагностики.
Качественное лечение, которое назначают специалисты Юсуповской больницы, позволяет улучшить прогноз, повысить качество жизни, помочь пациенту научиться жить с патологией. Запишитесь на консультацию сейчас. Решите проблему быстро и навсегда.



 Какой врач лечит полимиозит и дерматомиозит
Какой врач лечит полимиозит и дерматомиозит
